
阿尔茨海默病与正常衰老的认知、功能和行为轨迹存在显著差异,既是令人恐惧且高度普遍的致残原因,也是社会健康和社会护理支出的主要来源。在生物标志物出现之前,尸检是唯一可用于确定诊断的方法。
近日《Lancet》重磅发布最新阿尔茨海默病(AD)专刊发布了系列文章,系统阐述了该领域在诊断、治疗与预防策略上的重大突破,本文就来简单概述一下《阿尔茨海默病诊断的新进展》。
临床医生通过鉴别诊断来确定阿尔茨海默病病理(β-淀粉样蛋白和过度磷酸化tau蛋白的脑内沉积)是否是认知障碍的促成因素。通过PET和脑脊液分析测量的β-淀粉样蛋白和tau蛋白稳态失调的生物标志物,允许进行分子水平的诊断——这是确定最近批准的抗淀粉样蛋白治疗药物适用性的必要步骤。部分国家已将易获取血液生物标志物将纳入临床诊断,这引发新一轮的诊断变革,并在全球医疗体系中带来重大变革。
阿尔茨海默病的发病率和患病率
流行病学研究显示,欧洲65至74岁人群的临床确诊阿尔茨海默病痴呆(无生物标志物)发病率约为每千人年3.4例,且每十年发病率持续增长三至四倍,至85岁及以上人群时可达每千人年36例。2021年全球全因痴呆患者(其中60%-70%为阿尔茨海默病或阿尔茨海默病与其他病理混合型)估计超过5700万人,受人口老龄化趋势、人口增长及风险因素预期变化影响,预计到2050年该患病人数将增至当前的三倍左右。
2023年估计数据显示,全球生物标志物阳性阿尔茨海默病痴呆患者已达3200万,而因阿尔茨海默病病理导致的轻度认知障碍(MCI)患者数量更是超过两倍(6900万),这意味着全球因阿尔茨海默病导致认知障碍的人数约为1.01亿。对未来预防研究而言,具有异常阿尔茨海默病生物标志物但认知功能正常的人群数量,估计是MCI与阿尔茨海默病痴呆病例总和的三倍(3.15亿)。未来在阿尔茨海默病发病率和患病率的群体研究中整合血液生物标志物,将提高估算的准确性,并能更精准地评估混合型痴呆(如神经退行性痴呆和血管性痴呆)的发病率和患病率——这类疾病正日益成为关注焦点。
正常认知老化与阿尔茨海默病的轨迹
阿尔茨海默病最早可通过现有生物标志物检测到的病理事件是细胞外沉积的β-淀粉样蛋白聚集体形成斑块(淀粉样蛋白:A),随后神经元内过度磷酸化的tau蛋白沉积形成神经原纤维缠结和神经纤维丝(tau蛋白:T),继而引发突触功能障碍和神经元死亡(神经退行性变:N),最终导致进行性认知功能障碍。
A-T-N模型正在修订和更新,以适应观测轨迹的异质性。至少已识别出三个相对独立的认知轨迹集群,它们在发生频率、病理学发病年龄、tau蛋白病理学与神经退行性变的分布特征、临床表型(以记忆障碍为主vs非遗忘型)以及认知衰退速度(图1)方面存在差异:
(1)携带常染色体显性遗传阿尔茨海默病突变的个体;
(2)携带APOEε4等位基因且阿尔茨海默病生物标志物阳性的个体;
(3)阿尔茨海默病生物标志物阳性但非APOEε4等位基因携带者的个体。
β-淀粉样蛋白积累的时间和速率的异质性,以及淀粉样蛋白级联反应下游认知障碍的发展,受到非APOE基因、非阿尔茨海默病病理、年龄、性别、生活方式因素、衰弱状态及环境暴露(如识字率、教育程度和早期认知参与度等随机因素的调节。随机因素可调节对β-淀粉样蛋白病理发展的抵抗力,或在存在β-淀粉样蛋白病理的情况下,对认知衰退的抵抗能力。
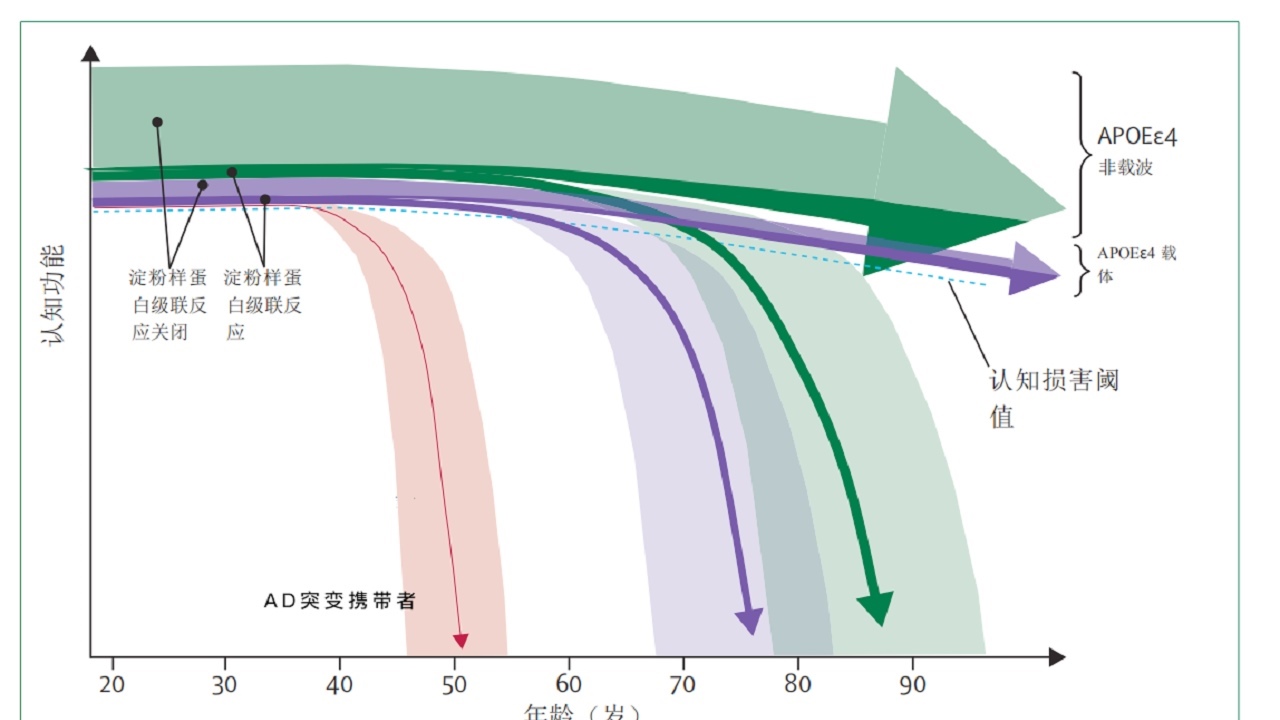
图1:按遗传和生物标志物状态划分的衰老期间认知轨迹
轨迹基于阿尔茨海默病的病理生理概率性淀粉样蛋白级联模型,并与当前阿尔茨海默病诊断框架一致。箭头表示常染色体显性阿尔茨海默病突变携带者(红色)、APOEε4等位基因携带者(紫色)及非携带者(绿色)的认知轨迹。深色和浅色分别表示进入(在淀粉样蛋白级联中)与未进入淀粉样蛋白级联(非级联状态)的个体。箭头的粗细大致与该轨迹在总体人群中的患病率成比例。部分箭头周围的红色、紫色和绿色阴影表示由于随机因素(非APOE基因、非阿尔茨海默病病理、生活方式因素、虚弱状态以及诸如识字率、教育水平和早期认知参与等环境暴露)导致的轨迹内变异
全科医疗中的认知筛查
记忆门诊的患者与普通人群中的认知障碍患者相比,平均而言有所不同,他们通常更年轻,来自较高的社会经济背景,多样性更少,合并症更少,表现出的认知障碍更轻,受教育程度更高,并且受益于社会和家庭支持,从而能够获得专业护理。
在初级医疗环境中,通常不建议进行非针对性的认知筛查。但针对存在认知症状的个体进行针对性认知检查是推荐的,因为这能提升认知障碍的诊断和治疗效果。各国初级保健医师在认知障碍患者诊疗过程中的参与程度存在显著差异。在欧洲国家,抗淀粉样蛋白抗体获批前,研究发现允许开具传统痴呆药物(胆碱酯酶抑制剂和美金刚)与推进痴呆症治疗之间抗淀粉样蛋白抗体可能进一步促使初级保健医师将有记忆症状的患者转诊至专科医生处。
在任何临床场景中,认知评估都应以病史采集作为起点,这是评估认知功能障碍患者的核心环节。在阿尔茨海默病中,认知、行为及功能症状会按照典型模式逐步发展。诊断过程需要从患者及知情者处收集详细病史,记录症状出现时间、类型、发展进程及功能影响。评估时必须考虑共病情况、用药史、实验室检测结果、情绪状态、生活事件及生活方式。使用自我评估工具可简化评估流程,而与典型病程的偏离可能提示非典型表现或其他潜在疾病。
病史采集应辅以结构化认知测试以评估精神状态。临床医生可采用多种简易认知评估工具:五分钟认知测试(结合画钟和三题单词记忆测试)、耗时5-10分钟的《全科医生认知评估》、耗时较长(10-15分钟)但更广泛应用的简易精神状态检查(MMSE)或蒙特利尔认知评估(MoCA)——后者对轻度认知变化更为敏感。与仅凭临床印象的普通医生相比,采用MoCA进行简易认知测试可使确诊痴呆症的患者数量增加近一倍。罗兰通用痴呆评估量表相较于MMSE或蒙特利尔量表,对语言和学校能力的依赖程度较低。
患者记忆门诊筛查流程
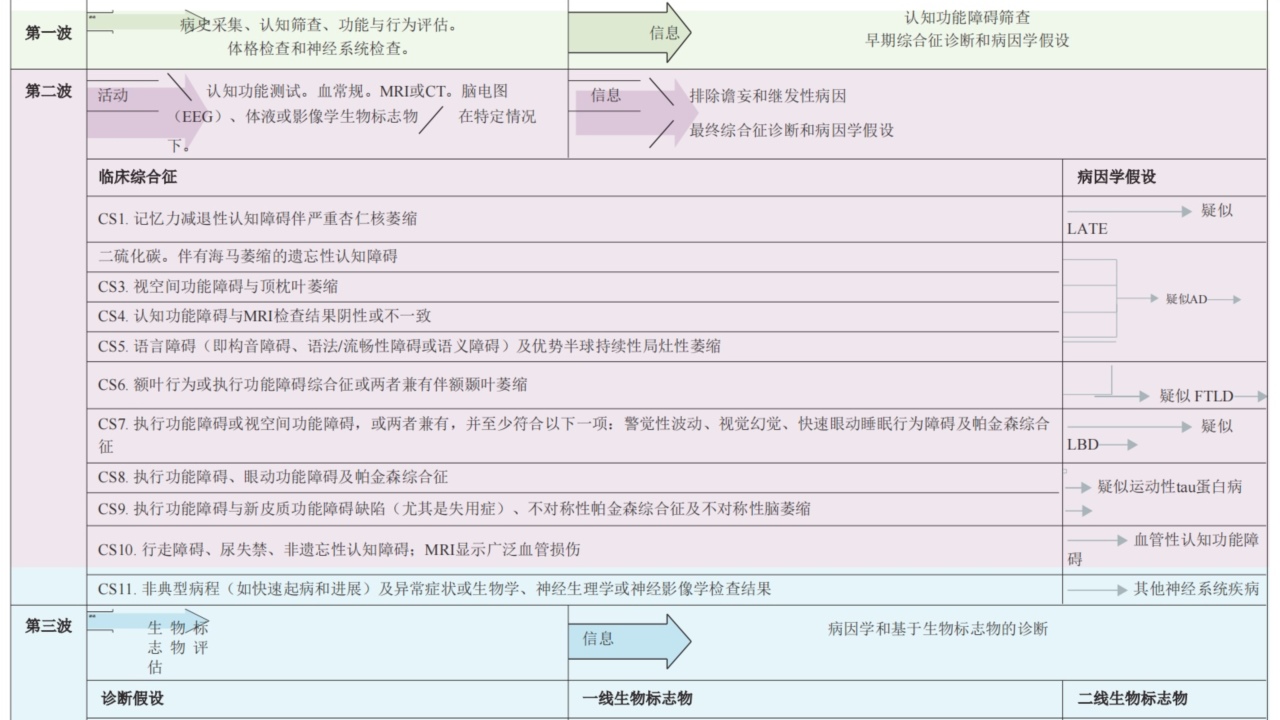
图2:记忆门诊中基于生物标志物的阿尔茨海默病及其他认知障碍的患者路径与诊断工作流程。
第一阶段:记忆门诊中,有认知问题的患者的第一步旅程是通过病史采集和认知筛查来确定认知障碍(图2),这是解释诊断生物标记物结果和药物治疗资格的关键。
第二阶段:对于存在认知障碍的患者,在怀疑神经退行性病变病因并作出综合征诊断之前,应排除谵妄及其他非神经退行性病因,从而确立病因学上的神经退行性假说。相关信息通过功能与行为评估、体格及神经系统检查、认知功能测试、血常以及脑部MRI或CT扫描(图2)进行收集。
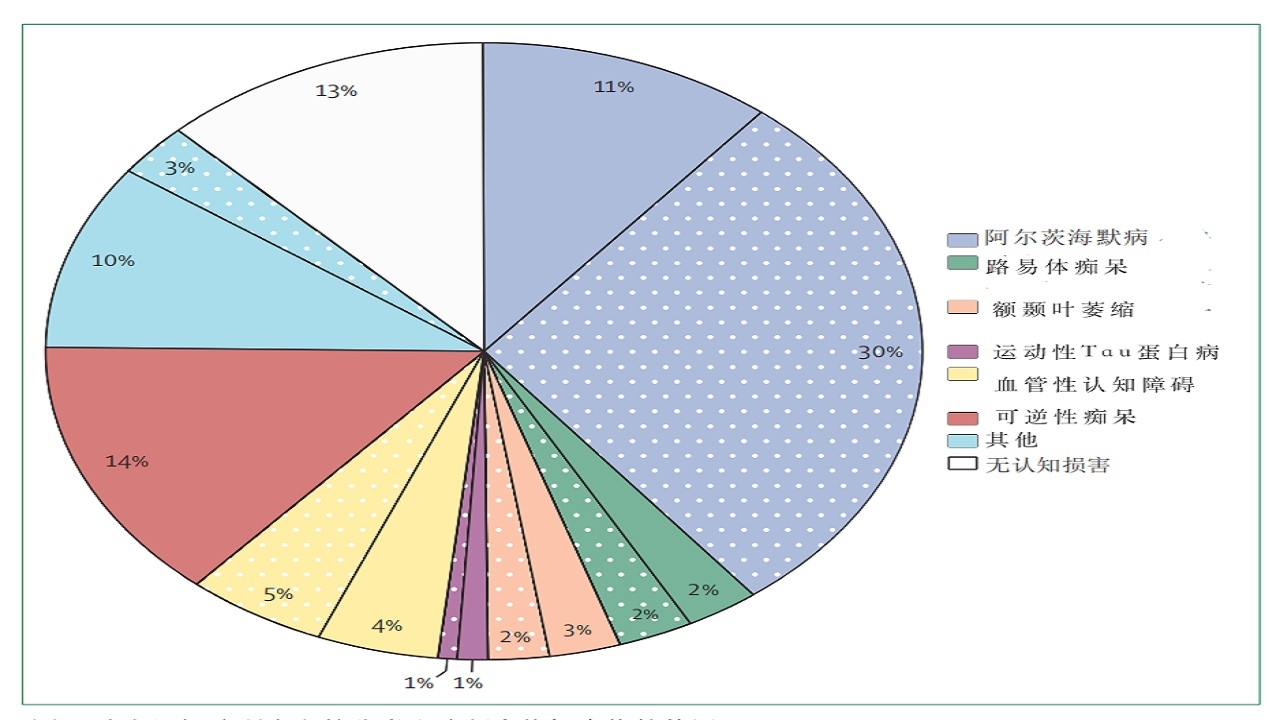
图3:患者分类及在部分记忆门诊中诊断性生物标志物的使用情况
图中不同颜色代表不同类别的患者,其中带虚线的表示使用脑脊液或PET生物标志物确诊的病例,实线表示未使用该类生物标志物确诊的病例。
数据基于对2022年1月1日至2023年12月31日期间,在阿姆斯特丹、科隆、哥本哈根、日内瓦、隆德、慕尼黑及巴黎的记忆门诊中连续就诊的16,526例新诊断患者的调查结果。
可逆性病症(Reversibleconditions):包括正常压力性脑积水、脑膜瘤、代谢性疾病、抑郁症。
其他(Othersection):包括认知能力低下、精神疾病、不成功的脑衰老。
无认知障碍(Nocognitiveimpairment):包括主观认知下降、功能性认知及其他精神障碍、神经系统疾病、躯体疾病、身体合并症、多药共用。
第三阶段:在越来越多的记忆诊所中,病因学假说通过生物标志物评估(图4)。只有β-淀粉样蛋白、tau蛋白和α-突触核蛋白病理学的生物标志物(在血液、脑脊液和PET中)才能进行病因诊断。目前记忆诊所使用的其他生物标志物是神经退行性的生物标志物(PET上的葡萄糖代谢生物标志物、单光子发射计算机断层扫描上的脑多巴胺能去神经支配标志物,以及闪烁显像扫描的心脏去甲肾上腺素能去神经支配标志物)。
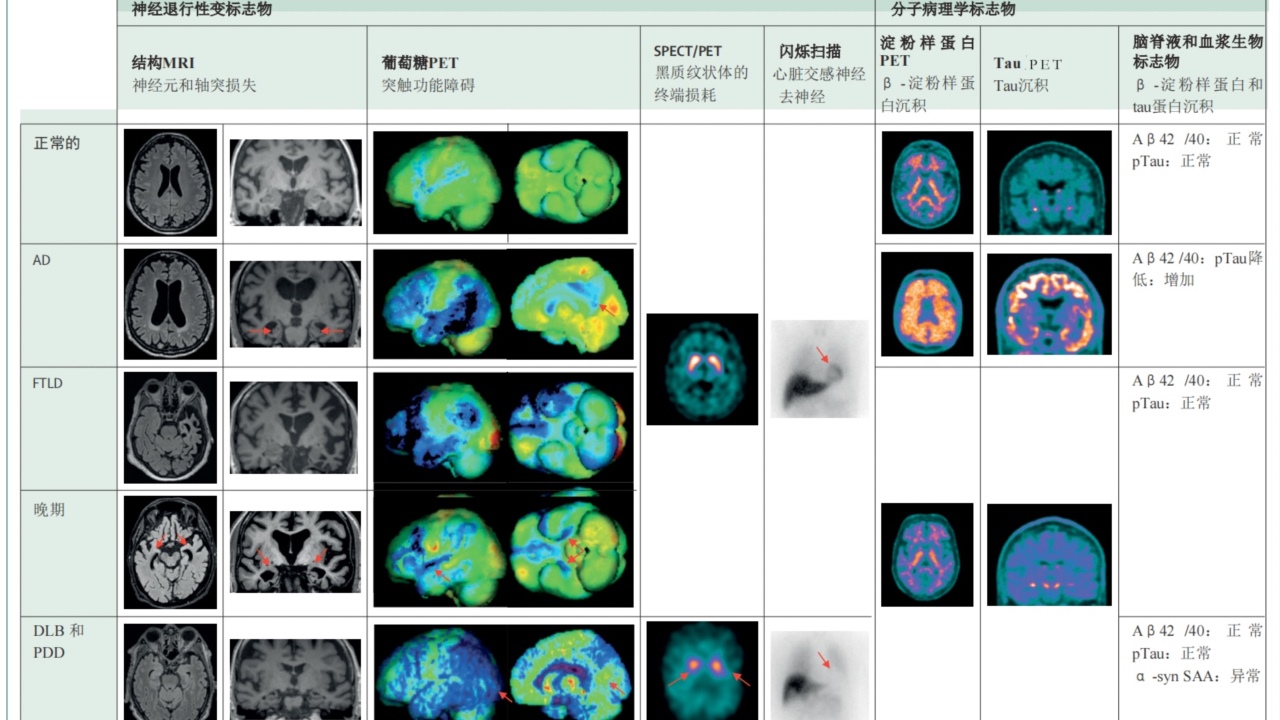
图4:纯病理性神经退行性认知障碍的典型生物标志物谱
葡萄糖PET成像中的蓝色表示显著的代谢减低。黑质-纹状体SPECT成像以及淀粉样蛋白和tauPET成像中的橙色/红色/紫色/白色表示示踪剂摄取增加。图像来自本文一位合著者(VG)的档案。
AD=具有典型遗忘表型的阿尔茨海默病;CSF=脑脊液;DLB=路易体痴呆;FTLD=具有行为表型的额颞叶退化;LATE=边缘优势年龄相关的TDP-43脑病;PDD=帕金森病痴呆;SAA=种子放大检测;SPECT=单光子发射计算机断层成像。
这些指标可比单纯结构性MRI更准确地定位突触及神经元丧失区域,或揭示退行性病变影响的特定神经递质系统。尽管此类标志物本身不直接提供病因诊断,但其呈现的部位特异性模式可为病因推断提供重要辅助信息。
β-淀粉样蛋白病理、tau蛋白病理和神经退行性变的体液和影像生物标志物,这些标志物在临床上有用,并且已经或即将被美国和欧洲的监管机构批准用于临床。
参考文献:FrisoniGB,HanssonO,NicholsE,GaribottoV,SchindlerSE,vanderFlierWM,JessenF,VillainN,Arenaza-UrquijoEM,CrivelliL,ForteaJ,GrinbergLT,IsmailZ,MinoshimaS,OssenkoppeleR,ZetterbergH,PetersenRC,DuboisB.NewlandscapeofthediagnosisofAlzheimer'sdisease.Lancet.2025Sep27;406(10510):1389-1407.doi:10.1016/S0140-6736(25)01294-2.Epub2025Sep22.PMID:40997838.
编辑|三顺
排版|三顺
审核|暖暖
[声明:本网站所有内容,凡未注明来源为“转载”,版权均归巢内网所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:巢内网”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们]

