
【编者按】宫颈癌是女性生殖系统最常见的恶性肿瘤之一,晚期转移性宫颈癌预后差、5年生存率低,随着免疫、靶向联合放化疗模式的临床探索不断深入,其个体化治疗已成为妇科肿瘤领域的临床关注重点。目前国内外指南对于远处转移宫颈癌系统治疗与局部放疗的主次及结合模式尚无明确定论,如何优化全流程治疗策略,为患者实现生存获益,是临床亟待解决的关键问题。首都医科大学附属北京妇产医院康海利教授分享一个临床病例,深入探讨晚期转移性宫颈癌治疗的核心要点,并总结临床实践启示,为妇科肿瘤医师在临床实践中制定晚期宫颈癌个体化诊疗方案提供参考。
患者,女,49岁,初治时间:2022年11月。
主诉:绝经后阴道流液1月、阴道出血半月。
既往史:否认慢性病、传染病、手术、外伤及输血史,否认药物过敏史。
月经及婚育史:已绝经;结婚年龄28岁,离异;孕2产1,药物流产1次,现有1子。
个人史及家族史:无吸烟、饮酒史,否认肿瘤家族史。
【体格检查】
患者生命体征平稳,身高151cm,体重54kg,BMI:23.7;全身浅表淋巴结未触及肿大,心肺腹查体无明显异常,双下肢无水肿。
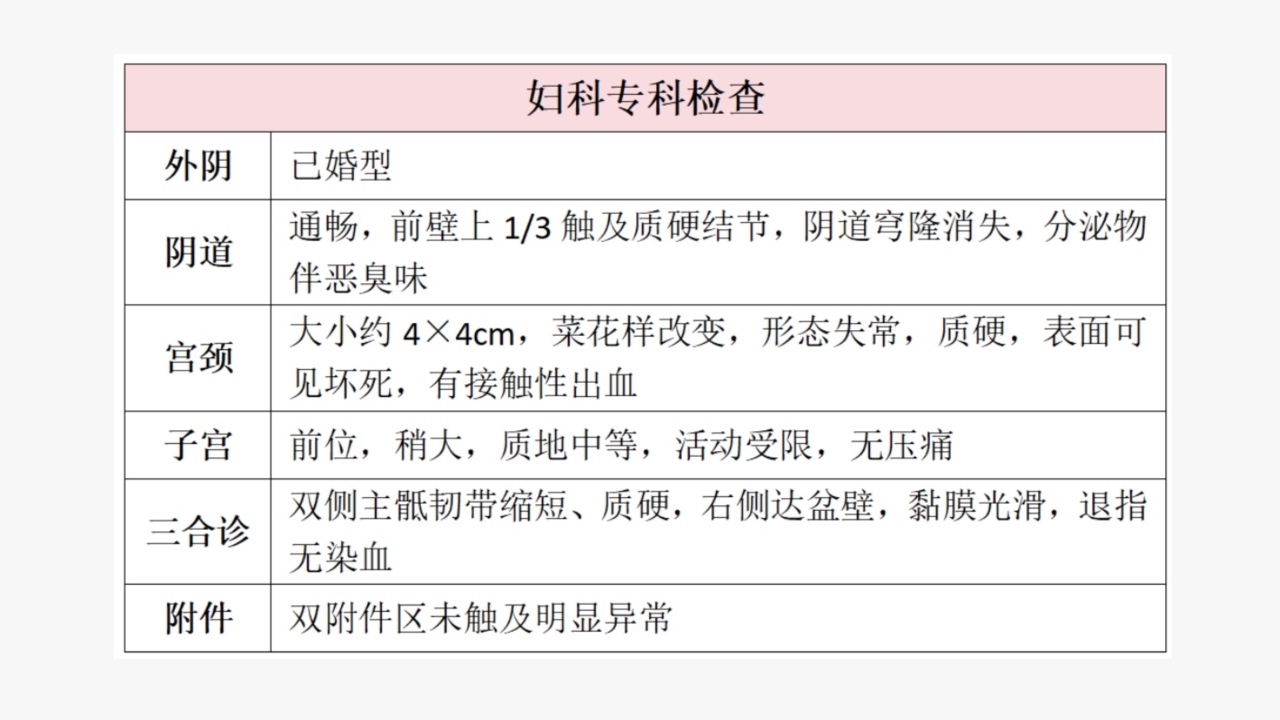
【辅助检查】
1、病理检查
2022-11-02我院病理会诊:“宫颈”分化差的恶性肿瘤,考虑低分化癌可能性较大,建议做免疫组化进行辅助诊断。
2、影像学检查
2022-10-29外院盆腔MRI:①子宫内膜及宫颈区病变,考虑恶性肿瘤性病变(宫颈癌、子宫内膜癌;宫颈癌累及子宫中下段);②子宫肌层多发结节影,考虑肌瘤伴部分变性,不除外其他病变,部分转移瘤待排;③左侧耻骨上支近耻骨联合处、右侧髋臼异常信号,提示骨转移。
2022-11-07外院全腹+盆腔CT:宫颈增大,呈肿块样改变,轻中度不均匀强化,范围约4.7×5.5×6.0cm,上下缘分别与宫体下段及阴道上段分界不清,略向外膨隆,紧邻膀胱后壁及直肠前壁。双侧盆壁髂血管旁多个增大淋巴结,左右侧最大者分别约1.8×2.0×2.6cm、1.6×2.0×2.6cm;双侧腹股沟区数个小淋巴结。腹主动脉下段右侧见一增大淋巴结,大小1.5×1.6×3.0cm,与下腔静脉分界不清。印象:宫颈增大伴不规则肿块,宫体下段及阴道上段受累可能。宫体肌层强化不均,双卵巢不均质,肿瘤侵犯不除外。腹主动脉旁及双侧盆壁多发增大淋巴结,考虑转移。
2022-11-09外院PET-CT:宫颈软组织增厚符合宫颈癌表现,累及子宫体、阴道上段,右侧附件可疑受累;腹膜后、双侧髂血管旁多发淋巴结转移;左侧第7前肋、12椎板、骶骨、耻骨联合及右侧髋臼多发骨转移;右肺中叶有可疑转移病灶。
3、实验室检测
2022-11-07鳞状细胞癌抗原(SCC):0.67ng/ml;血常规、尿常规、肝肾功能、心电图均大致正常。【入院诊断】
▪宫颈未分化癌ⅣB期G3;▪多发淋巴结转移(腹主动脉旁、双侧髂血管旁);▪多发骨转移;▪可疑肺转移?【诊疗经过】
第一阶段:诱导全身治疗(2022.11-2023.01)
2022-11-10第1周期诱导化疗:白蛋白紫杉醇400mg+卡铂550mg;
同期免疫组化及基因检测结果全部回报,完成最终诊断修正:
病理:(宫颈活检组织)分化差的恶性肿瘤,ER(-),PR(-),P53(野生型),Ki-67(热点区80%+),P16(斑驳+),P63(-),P40(-),CK35βH11(局灶+),CK34βE12(局灶+),CK7(散在+),CEA(+),CK18(+),PAX-8(-),Vimentin(+),WT-1(-),Syn(局部+),CgA(散在+),CD56(部分+),HMB45(-),Melan-A(局灶弱+),BRG-1(+),INI-1(+),MLH1(-)、PMS2(-),MSH2(+),MSH6(+)。形态结合免疫组化结果(宫颈活检组织)符合未分化癌。
基因检测报告
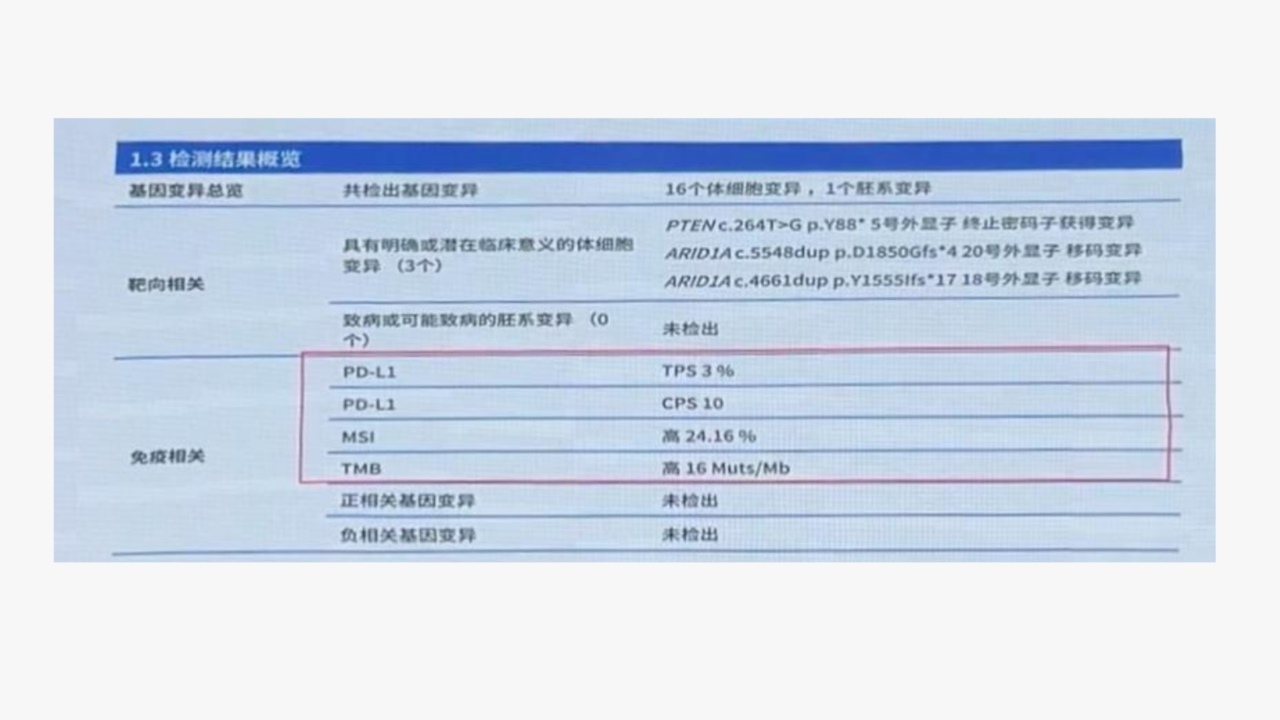
2022-12-06、2023-01-04第2-3周期治疗:第1周期治疗后评估病情,结合病理及基因检测结果,升级为化疗+免疫+抗血管联合方案,具体为白蛋白紫杉醇380mg+卡铂600mg+帕博利珠单抗200mg+贝伐珠单抗800mg。
疗效评估:2023-01-29复查PET-CT,提示宫颈原发病灶体积较前缩小、代谢减低,转移淋巴结、骨转移灶及肺部结节均较前明显缩小、代谢显著下降,全身肿瘤负荷得到有效控制,为后续局部根治性放疗创造了条件。
第二阶段:局部根治性同步放化疗(2023.03-2023.05)
2023-03-01开始外照射,拟行腹盆腔姑息放疗联合免疫+靶向治疗,观察肺部和肋骨处病变。
靶区CTV(含右侧髋臼转移灶)范围上至L3上缘,下至闭孔下缘上1.0cm。PTV为CTV向前外扩0.5cm(部分膀胱层面前扩),向后外扩0.7cm,向左右两侧外扩0.5cm,头脚向扩0.8cm。
GTVnd为髂血管旁及腹主动脉旁可疑肿大淋巴结,PGTVnd为GTVnd三维外扩0.3cm。CTVm1为骶骨转移灶,PTVm1为CTVm1三维外护0.3cm,GTVm1为骶骨转移治疗后残留病灶,PGTVm1为GTVm1三维外扩0.3cm,CTVm2为L2椎体、椎板及部分腹主动脉旁淋巴引流区,PTVm2为CTVm2三维外扩0.3-0.5cm。
处方剂量:95%PTV50Gy/2Gy/25f,95%PGTVnd57.5Gy/2.36y/25f,95%PTVm150Gy/25Gy/25f,95%PGTVm160Gy/2.40G/25f,95%PGTVm245Gy/1.8Gy/25f
同步增敏治疗:放疗期间同步予顺铂50mg每周1次,共2周期;同步予帕博利珠单抗200mg免疫治疗。
不良反应管理:治疗期间出现Ⅰ度骨髓抑制(白细胞、中性粒细胞下降)、非感染性腹泻,经对症支持治疗后好转。
疗效评估:2023-03-31放疗中期复查盆腔MRI提示宫颈前后径2.2cm,未及明确局限结节,DWI未见明显高信号。
2023-05-10后装治疗。
2023-05-19维持治疗:帕博利珠单抗200mg。
第三阶段:巩固化疗+维持治疗(2023.06-2024.12)
巩固化疗:2023-06-12、2023-07-10、2023-08-01完成第4-6周期白蛋白紫杉醇+卡铂化疗,累计完成6个疗程;
维持治疗:同步予帕博利珠单抗200mg每3周1次维持免疫治疗,累计完成30个疗程;贝伐珠单抗700mg每3周1次间断维持抗血管治疗,累计完成12个疗程。
不良反应管理:治疗期间患者出现恶心、呕吐、发热、Ⅰ-Ⅲ度骨髓抑制(PLT:43×109/L)、一过性胸闷及心前区不适,经对症处理后均缓解,整体治疗耐受性良好,无治疗相关严重不良事件发生。
第四阶段:长期随访
2023-06-29复查盆腔MRI:宫颈2.1×1.9×1.8cm,前后壁信号及强化欠均匀,未见明确具体肿块,DWI(-);
2023-09-06复查盆腔MRI:宫颈2.1cm,未及明确局限结节,DWI(-),影像学评估完全缓解(CR);
2023-09-20复查PET-CT:全身未见代谢活跃病灶;
2024-11-04随访复查盆腔MRI:宫颈1.4cm,未见具体结节,DWI(-),持续维持CR状态;
截至末次随访,患者无进展生存期(PFS)达39个月。
本病例为该类患者的个体化临床治疗提供了重要参考。目前国内外指南对晚期转移性宫颈癌系统治疗与放疗的主次及结合模式尚无明确定论,宫颈癌系统性治疗经历了从顺铂单药到联合化疗、再联合抗血管生成及免疫治疗的发展过程。
JAMAOncology大样本研究证实,化疗联合放疗可显著延长患者生存期,其中外照射联合内照射获益明显提升。同时,宫颈癌作为HPV相关热肿瘤,多款免疫检查点抑制剂的应用为晚期患者带来了新的治疗突破。2025年复发转移性宫颈癌指南也针对远处转移患者推荐系统治疗与局部放疗交互的治疗模式。
本例患者正是遵循该思路,经诱导系统治疗降期后序贯根治性放化疗,再予维持治疗,最终实现完全缓解,获得39个月的无进展生存期,充分证实晚期转移性宫颈癌需通过MDT讨论制定个体化方案,才能最大化患者生存获益。
[声明:本网站所有内容,凡未注明来源为“转载”,版权均归巢内网所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:巢内网”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们]

