
编者按:多汗是一种常见的临床表现,可单独出现或作为系统性疾病的伴随症状出现。当前,我国缺乏多汗人群大规模流行病学调查的数据,难以明确不同地域、年龄段人群的发病特点,对多汗的系统性研究和临床管理方面尚存不足,缺乏全国统一的多汗诊断标准与严重程度分级体系,临床诊疗存在“同症不同判”现象,亟须形成一套标准化、规范化的诊治流程和管理策略。近日多汗诊治与管理专家共识(2025)发布,本文就来对该共识进行简单的总结。
一、多汗的分类及诊断
多汗指局部或全身皮肤出汗量异常增多,超过维持正常体温调节所需生理需求量的一种疾病或临床伴随症状,对患者的日常生活、工作、社交及心理健康造成明显的困扰。中医将多汗归入“汗证”范畴,其核心病机在于阴阳失调、腠理不固,导致津液非正常外泄。
1、分类
根据原因分类
(1)生理性多汗:身体为调节体温而进行的正常生理活动,由环境高温、剧烈运动、进食辛辣热食、精神紧张或恐惧等所致。(2)病理性多汗:根据不同病因分为原发性多汗(PHH)和继发性多汗(SHH)。PHH是最常见的一种,无明确的继发性病因。SHH指由其他明确的疾病、药物或机体代偿等因素引起的出汗增多。
根据出汗范围分类
局限性多汗:出汗局限于身体的一个或多个特定区域。最常见的部位是手掌(手汗症)、足底(足汗症)、腋下(腋汗症)、头面部(头面汗症)。PHH绝大多数表现为局限性。全身性多汗:表现为全身皮肤广泛性的出汗增多。
2、诊断标准
诊断标准PHH诊断标准:(1)无明显诱因,肉眼可见的局限性(如手掌、足底、腋下或头面部等)或全身性出汗,持续时间大于等于6月;(2)排除明显的继发性因素;(3)符合以下6项中的至少2项:①发作部位多双侧、对称出现;②严重影响日常工作生活;③每周至少发作1次;④有家族遗传史;⑤睡眠、休息时出汗停止;⑥初始发病年龄小于25岁。
SHH诊断标准:(1)多汗非自幼或青春期发病,多表现为局部或全身多汗,且多汗程度、分布范围与环境温度、运动强度、情绪波动等生理因素不匹配。(2)存在明确的基础病因或者药物因素,且多汗症状与该病因在发生时间、病情变化上存在直接关联。(3)需排除原发性多汗。

分度:根据多汗严重程度量表(HDSS)评分,分为轻度、中度及重度,见表1。
表1.多汗严重程度量表(HDSS评分表)
二、原因与发生机制
多汗有生理性与病理性,病理性多汗有原发性和继发性两大类(表2)。PHH的病因不明,可能与遗传因素有关;SHH的发生与多种因素有关。药物引起的多汗是不可忽视的重要原因之一(表3)。

表2
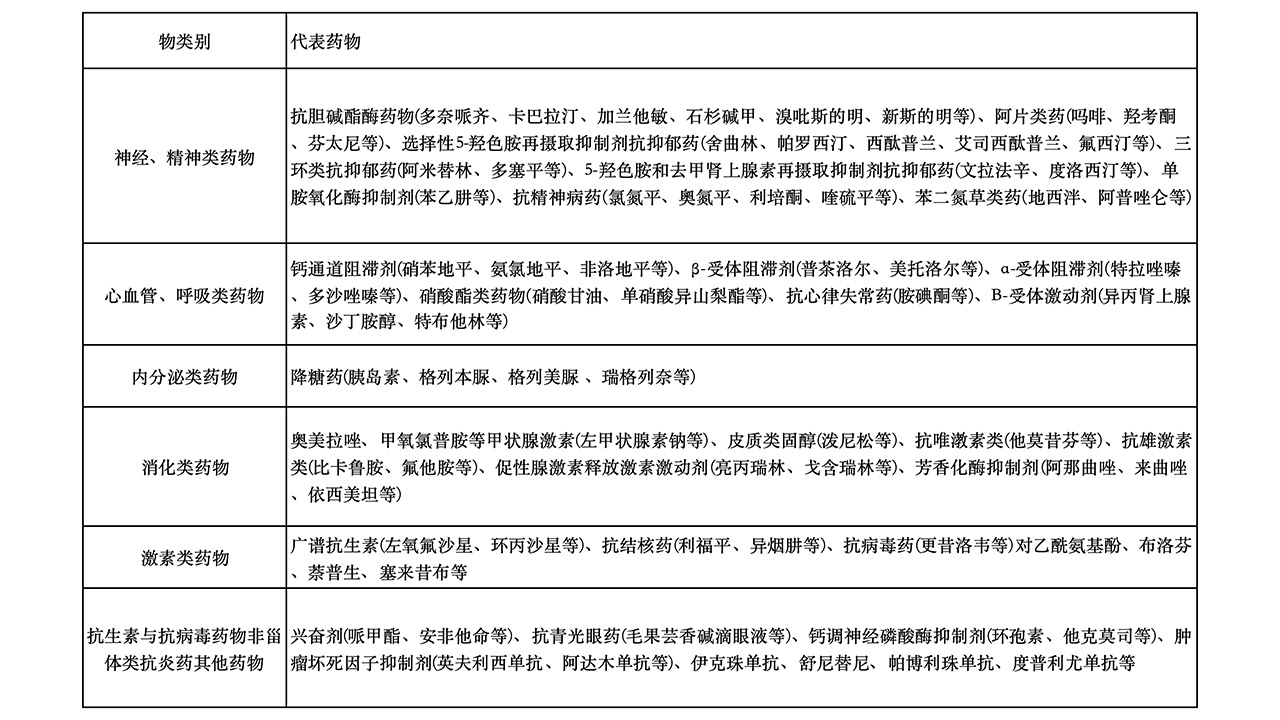
表3
小结1:多汗的病因涉及遗传因素、系统疾病、药物影响及心理环境因素等。病理生理机制复杂,中枢神经系统向周围自主神经系统传递信号的控制失调是最主要的机制。中医主要表现为虚证、实证、虚实夹杂证。准确进行病因分类对多汗诊治至关重要。
三、诊断
多汗的诊断应基于详细的病史采集、系统的体格检查,结合适宜的评估工具及辅助检查,以全面评估并明确病因。
1、详细问诊
推荐采用RICE问诊模式(表4),以问题为导向,全面收集信息,为诊断提供依据。
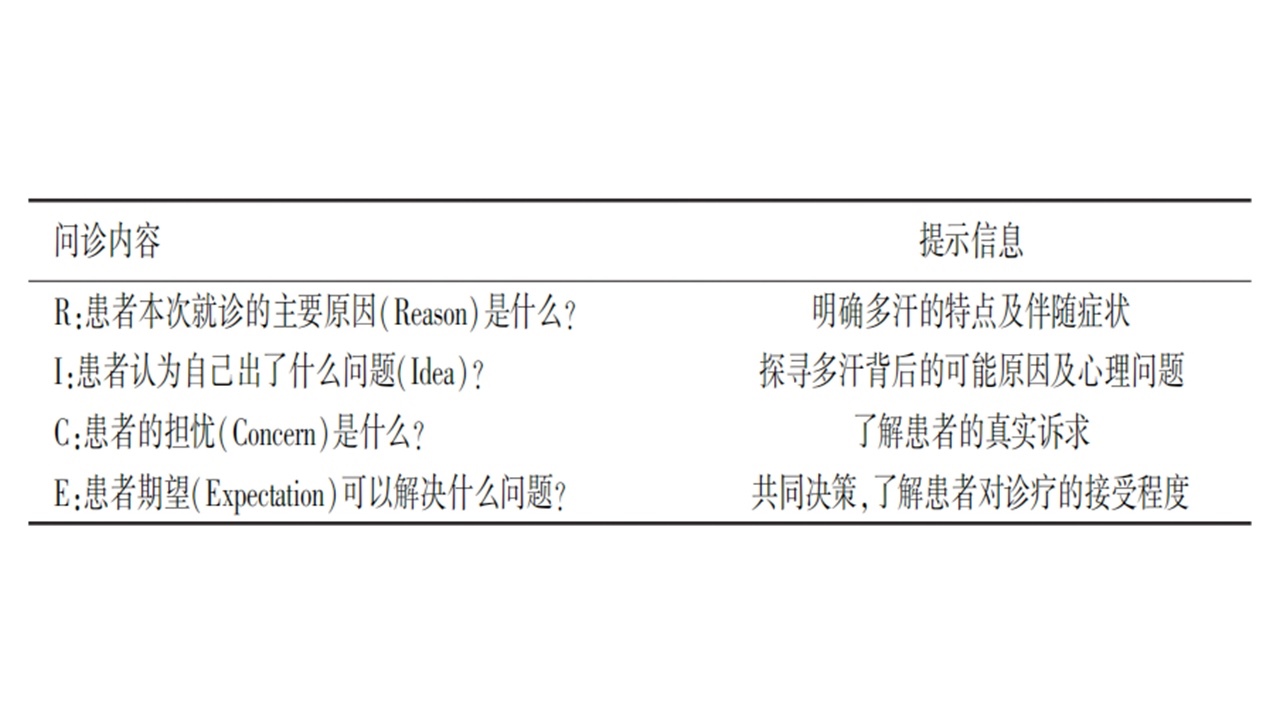
表4多汗的RICE问诊
就诊原因:记录患者本次因多汗就诊的核心诉求。
起病及症状特点:明确多汗诱因,如生理周期、情绪、饮食、活动、用药、天气等;区分间断或持续性,记录首发时间与起病缓急;判断出汗部位为局部或全身、是否对称,评估严重程度;了解加重及缓解因素。

表5.多汗的预警征及可能的严重疾病
伴随症状:详细询问伴随症状,识别预警征象,排查潜在病因。
诊治经过:记录既往是否因多汗就医,及相关检查、治疗情况。
既往史:询问糖尿病、肿瘤、手术史等可能继发多汗的疾病与外伤、传染病史。
个人及婚育史:了解烟酒、饮食、压力、环境,评估多汗对生活的影响;女性需询问月经及绝经状态。
家族史:了解家族中有无类似多汗症状。
心理评估:采用焦虑自评量表(SAS)、抑郁自评量表(SDS)、症状自评定量表(SCL-90)评估心理状态,重度多汗患者用社交回避及苦恼量表(SAD)评估社交回避。
2、体格检查
多汗患者体格检查应遵循“从整体到局部、从常见到少见”原则,结合病史、客观评估工具(如HDSS、碘-淀粉试验)及系统查体,鉴别PHH与SHH必要时辅以热调节排汗测试(thermoregulatorysweattest,TST)、定量轴索反射泌汗测试(quantitativesudomotoraxonreflextest,OSART)等特殊检查。中医舌诊与脉诊可揭示机体内在失衡,为辨证施治提供依据,体现中西医结合的整体观。
初步评估:结合病史,重点关注出汗模式、伴随症状、家族史及用药史。
多汗客观评估:通过视诊、触诊、闻诊判断汗液及皮肤状态,联合碘-淀粉试验、茚三酮试验半定量评估,严重程度采用HDSS量表评定。
系统性体格检查:用于筛查继发性病因。一般检查涵盖生命体征、体重、精神状态、皮肤及浅表淋巴结;内分泌检查重点排查甲亢、库欣综合征、肢端肥大症等体征;胸部检查包含乳房、胸廓及心肺查体;神经系统检查含常规神经查体及自主神经功能测试(皮肤划痕试验、卧立位试验、眼心反射),为判断神经源性病因提供关键依据;腹部检查包括肝脾、肿块、压痛、腹水及血管杂音评估。

表6.高级自主神经功能测试
特殊功能检查:包括诱发测试、TST、QSART等,进一步评估自主神经功能。诱发测试可通过运动、升温、情绪刺激诱发出汗,辅助评估出汗反应。
中医体格检查(舌诊与脉诊)
中医将多汗归为“汗证”,核心病机为阴阳失调、营卫不和、脏腑功能紊乱。舌诊与脉诊可直观反映寒热虚实,为辨证分型提供关键依据,不同证型舌象、脉象各具特征(表7)。
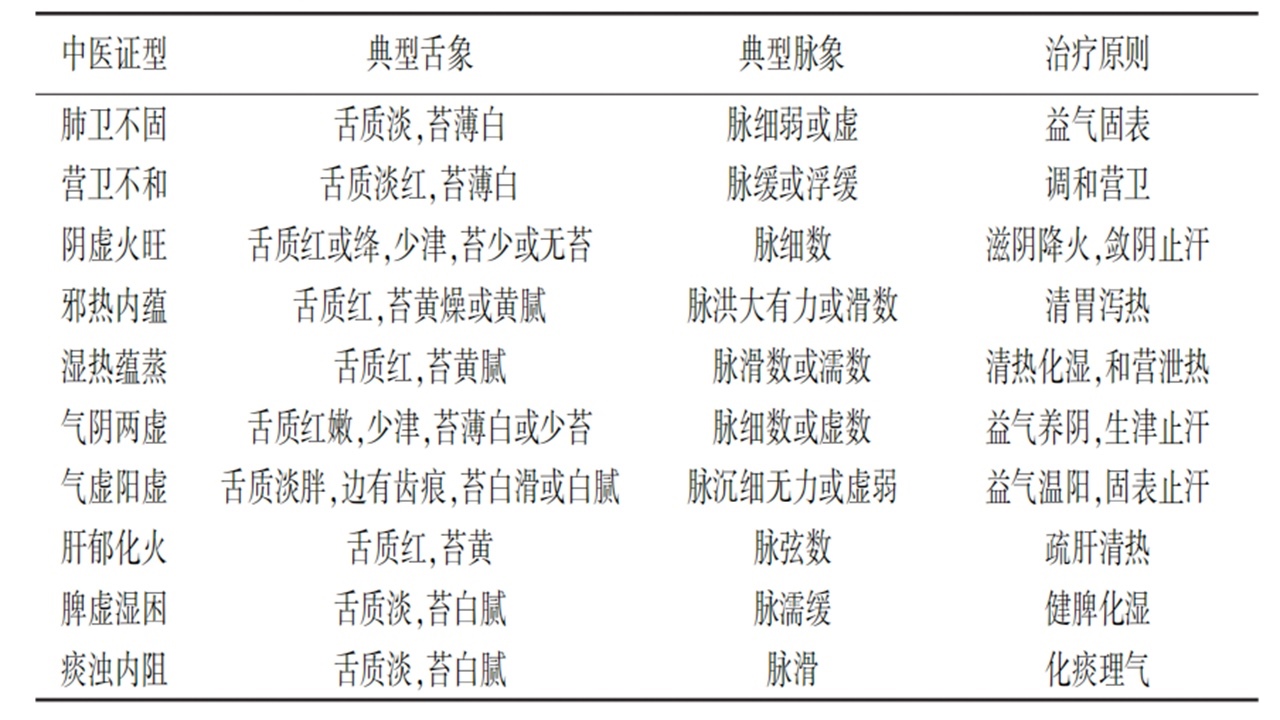
表7.中医“汗证”辨证分型与舌脉特征
3、评估
多汗的评估需结合多汗诊断标准、严重程度与范围评估、自主神经与汗腺功能检测,辅以必要的实验室/影像学检查进行综合性评估。
(1)多汗严重程度评估
量表评估:采用HDSS等专业量表量化严重程度。
重量法测定:客观定量测量出汗速率,提升评估准确性。
(2)自主神经与汗腺功能检查
心率变异性分析(HRV):通过测量连续R-R间期变异数,定量反映自主神经活动,具备无创、重复性强优势。
皮肤电导测量:依据皮肤导电能力变化,评估交感神经兴奋性,作为辅助评估手段。
发汗试验:配制碘溶液(碘2g+蓖麻油10mL+无水乙醇100mL),涂抹全身干燥后撒淀粉,注射毛果芸香碱10mg诱发出汗,出汗处皮肤变蓝以指示交感神经功能障碍范围;需排除妊娠/哺乳期患者及碘、蓖麻油、乙醇过敏者,避免皮肤破溃处操作。
皮肤交感反应(SSR):记录皮肤电位,检测中枢自主神经缺陷中的交感性催汗缺陷,为电生理学评估手段。
(3)辅助检查
针对有SHH预警征象、全身性多汗或初始治疗反应不佳的疑似PHH患者,完善检查:
实验室检查:涵盖血常规、尿常规、空腹血糖、糖化血红蛋白、血沉、C反应蛋白、甲状腺功能、血/尿儿茶酚胺及其代谢物、结核菌素试验/γ-干扰素释放试验、自身抗体谱、性激素六项、布鲁氏菌相关检测等。
影像学检查:包括甲状腺彩超、心脏彩超、妇科彩超、肾上腺CT/MRI、脊髓/MRI、颅脑/脊柱MRI、胸部X线/CT、PET-CT等。
其他:如PHO-9、GAD-7、皮肤病生活质量指数(DLQI)、皮肤活检及代谢物检测等。
4、诊断流程
接诊以多汗为主诉的患者,建议遵循以下三步诊断流程。
(1)确认症状存在:通过详细问诊与体格检查,客观确认过度出汗的临床表现,排除主观感觉异常。
(2)初判病因性质:系统收集病史,重点识别提示SHH的预警征象,初步鉴别原发性与继发性病因。
(3)系统检查与安全排查:实施全面体格检查,并依据前述评估结果选择性安排辅助检查,遵循莫塔安全诊断策略,优先排查可能危及生命的严重疾病。
多汗的莫塔安全诊断策略在综合所有临床信息(病史、查体、辅助检查)后,建立诊断的思维过程应首先聚焦于排除可能危及生命或可被根治的严重疾病(如严重内分泌疾病、恶性肿瘤、心血管事件、严重感染等),而后再考虑常见的、良性的PHH,避免漏诊、误诊。
小结2:临床应通过RICE问诊模式全面收集病史,结合系统/中医体格检查,并针对性运用辅助检查进行综合判断。在诊断过程中,需高度重视预警征象,遵循莫塔安全诊断策略,排除危及生命的严重疾病,从而形成“全科初筛-专精鉴别-中西结合-动态随访”的诊疗路径,为后续的精准转诊与个体化管理提供关键依据。
四、治疗
多汗治疗的核心目标是缓解症状、改善患者生活质量。具体治疗措施涵盖一般治疗与护理、病因治疗药物治疗、中医药治疗、物理治疗和外科治疗(图1)。
1、多汗症的分类及诊断
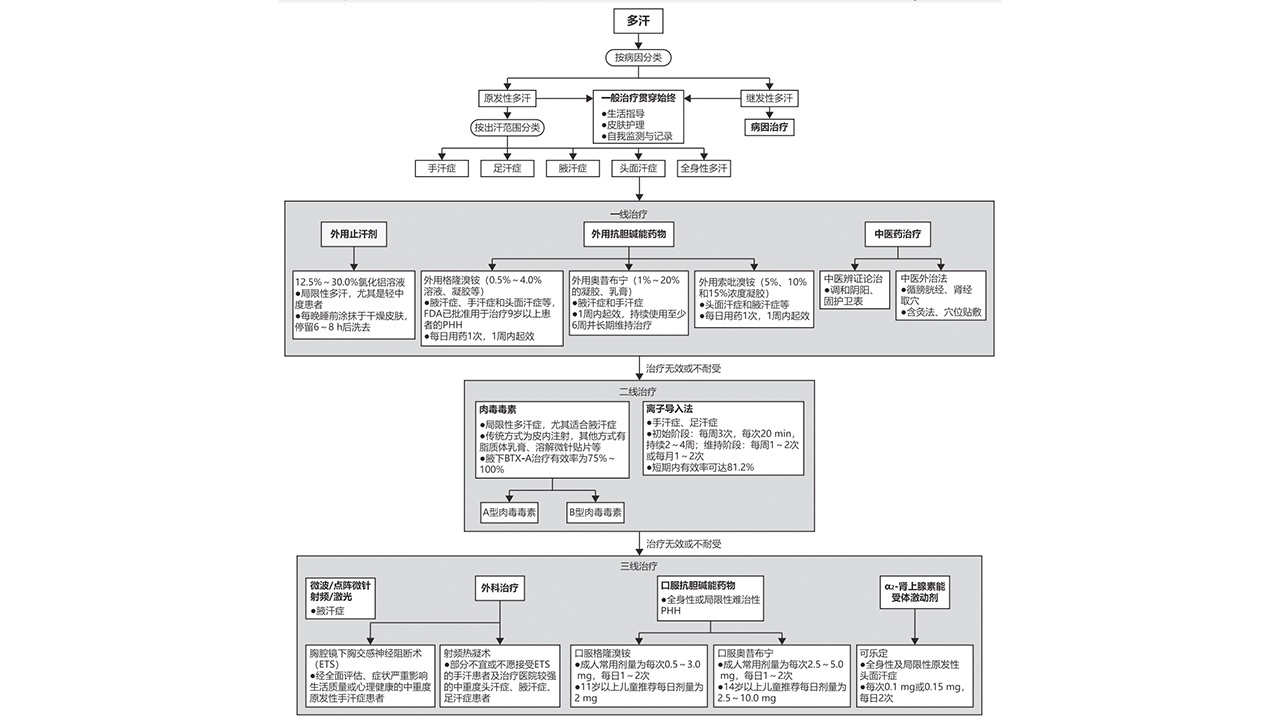
图1多汗治疗路径
2、治疗措施
一般治疗与护理包括健康生活指导、皮肤护理、自我监测与记录等。
3、生活指导
饮食上忌辛辣刺激及含咖啡因饮品,多补充维生素B族食物;居住环境保持通风,建议温度控制在23~28℃、湿度40%~65%;规律作息不熬夜,适度进行散步、瑜伽等运动,避免剧烈活动;识别并规避诱因,通过放松训练、认知行为疗法等管理压力、缓解焦虑。
4、皮肤护理
保持皮肤清洁干燥,预防感染及皮炎;衣物选宽松透气的纯棉材质;外出做好物理及化学防晒,避开10:00–16:00强紫外线时段;皮肤瘙痒勿搔抓,出现红斑、丘疹、水疱等及时就医。
自我监测与记录
记录出汗程度、诱因、发作频率及皮肤情况,注意补充水分与电解质,防止脱水及电解质紊乱。
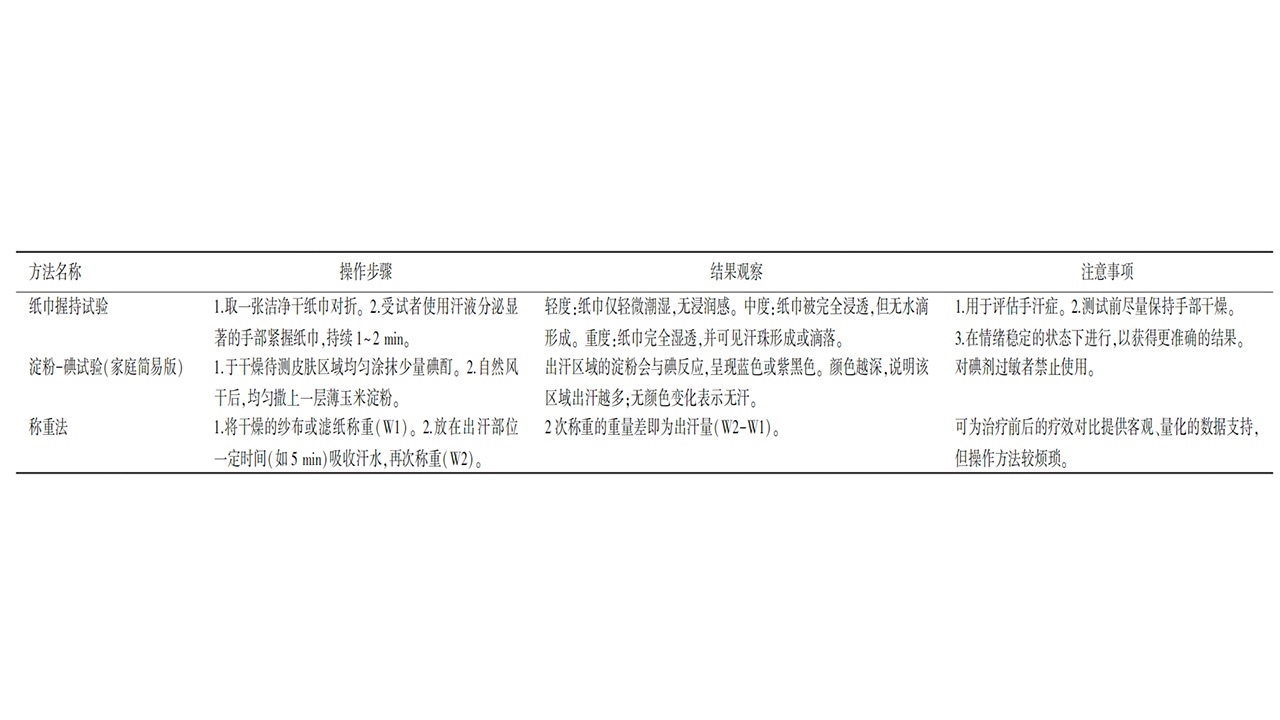
表8实用的自我监测方法
四、多汗症治疗方案
1、病因治疗
继发性多汗(SHH)需先明确并治疗原发病。甲亢所致者,甲功恢复后多汗多可缓解;糖尿病相关多汗需严格控糖,并干预周围神经病变;感染性多汗以抗感染为主;神经系统损伤、肿瘤相关多汗需分别针对原发病治疗;药物诱发者应在医生指导下调整方案,不可自行停药换药。
2、药物治疗
止汗剂:为轻中度原发性局限性多汗一线用药,常用12.5%~30.0%氯化铝溶液,新型铝盐制剂耐受性更佳,腋汗有效率超80%。睡前涂于干燥皮肤,6~8小时后洗净,症状控制后减量维持。
抗胆碱能药物:通过抑制乙酰胆碱减少汗腺分泌。外用抗胆碱能药物如格隆溴铵、索非溴铵、奥昔布宁、乌美溴铵等,剂型涵盖乳膏、凝胶、洗剂、喷雾剂、透皮贴剂等,是治疗局限性多汗的一线疗法。口服抗胆碱能药物如奥昔布宁、格隆溴铵等用于难治性病例,有效率约67%~76.2%,不良反应以口干、头晕、视物模糊等为主,需严格把控禁忌证。
肉毒毒素(BTX):以A型为主,皮内注射治疗腋汗症效果显著,有效率75%~100%,疗效维持6~7个月,也可用于头面部多汗,足部效果欠佳。不良反应多为局部疼痛、麻木,需专业人员操作,妊娠、神经肌肉疾病者禁用。
其他药物:包括β受体阻滞剂、苯二氮卓类、α₂受体激动剂(如可乐定)等,对焦虑或头面多汗有一定效果,临床应用仍需更多证据支持。
3、中医药治疗
以调和阴阳、固护卫表为总则,虚证益气养阴、固表敛汗,实证祛湿泄热,虚实夹杂者攻补兼施。外治多选合谷、复溜、百劳等穴位针灸或艾灸,常用五倍子、煅牡蛎敷贴神阙穴以收敛止汗。
4、物理治疗
为非药物核心手段。离子导入法为手足多汗二线方案,安全简便,加用格隆溴铵可提升疗效,少数患者出现一过性红斑、干燥。微波、点阵微针射频、激光等治疗方式适用于中重度腋汗症,疗效可维持半年至两年,不良反应多轻微且短暂。
5、外科治疗
胸腔镜下胸交感神经切断术(ETS):为中重度原发性手汗症重要术式,创伤小、治愈率近100%,禁用于全身性多汗、严重心肺功能不全者。
射频热凝术:微创局麻手术,适用于不愿或不宜行ETS手术的患者,灵活性更高,长期疗效尚待完善。
代偿性多汗(CH)是影响术后满意度的主要问题,与神经阻断范围相关,术前需充分告知,术中谨慎选择切断节段以降低风险。
小结3:一般治疗是治疗的基石,应贯穿始终。SHH应明确病因并针对病因进行治疗。止汗剂和外用抗胆碱药物为一线药物,中医药治疗以调和阴阳、固护卫表为原则,外治法可采用灸法和穴位贴敷以固摄津液。离子导入疗法为原发性手汗症和足汗症患者提供了有效的治疗手段。ETS治疗原发性手汗症疗效确切,射频热凝术是重要的微创替代技术。微波、点阵微针射频和激光治疗对于腋汗症有较好的疗效。口服抗胆碱药物适用全身性或局限性多汗,但需注意全身性副作用。临床需充分结合治疗原则,选择最适合患者的治疗措施。
五、社区管理
小结4:社区管理是多汗全程管理的基石,通过“评估-分级-干预-随访-转诊”闭环流程,实现分层、分类管理。综合干预融合健康教育、用药管理与心理支持,双向转诊确保诊疗连续性。该体系强化基层首诊与稳定期管理,提升医疗资源利用效率,为患者提供从筛查到长期照护的全程、全方位健康管理。
六、未来方向
小结5:多汗未来研究应以“根源诊治”为核心目标,深入解析中枢-外周交互通路与汗腺信号转导机制,研发客观量化工具与智能辅助诊断系统,发展精准微创及多模态联合治疗方案,构建整合数字平台与分层干预的全周期管理体系,通过多学科及技术交叉融合推动研究成果的临床转化,为患者提供高效精准的全病程管理方案。
参考文献
海峡两岸医药卫生交流协会全科医学分会,浙江省医学会全科医学分会,浙江省数理医学学会全科未分化疾病专委会,等.多汗诊治与管理专家共识(2025)[J/OL].中华全科医学,1-15[2026-03-24].
https://link.cnki.net/urlid/11.5710.r.20260324.0936.002。
编辑|暖暖
排版|暖暖
审核|三顺
[声明:本网站所有内容,凡未注明来源为“转载”,版权均归巢内网所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:巢内网”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们]

