
对于由颅内大血管闭塞引发的急性缺血性卒中(AIS),血管内治疗(EVT)现已成为首选的一线治疗手段。然而,EVT在标准化实施与个体化方案选择方面仍面临诸多挑战。《急性缺血性卒中血管内治疗技术中国专家共识2025》对EVT在AIS治疗中的技术关键点进行了全面梳理,内容涵盖血管通路的构建、EVT所需器械的挑选与操作技术、针对不同病因的取栓方法,以及并发症的预防和应对措施,并通过改良德尔菲法,给出了Ⅰ至Ⅳ级的分级推荐建议。本文将对共识中的重点内容进行阐述。
血管通路的建立
经股动脉通路与经桡动脉通路
在AIS的EVT中,经股动脉与经桡动脉通路血管成功再通率、取栓效率等相似。但考虑穿刺成功到实施EVT时间延长风险,经股动脉仍是急性颅内LVO治疗首选。经桡动脉可让患者更舒适、减少并发症,但学习曲线长,操作者通常需完成25-50例操作才能掌握;且桡动脉直径限制器械尺寸,主动脉弓形态等也会制约器械性能。
经肱动脉通路和经颈动脉通路
经肱动脉和经颈动脉通路,是经桡、股动脉通路均失败时的可行方式,髂一股动脉狭窄等情况时经肱动脉也是选择之一,不过其最严重并发症是正中神经损伤,发生率0.2%-1.4%。
推荐意见
对于AIS的EVT,经股动脉通路为首选的通路方式(I级推荐)。
对于经股动脉通路失败的前循环LVO和经过筛选的后循环LVO,可将上肢动脉通路作为经股动脉通路的替代方式(I级推荐)。
经颈动脉通路可作为经股动脉通路和上肢动脉通路失败的补救通路(Ⅱ级推荐)。
急性缺血性卒中血管内治疗技术
支架取栓技术
第三代取栓支架分机械性抓捕型和粘连卡扣型,但处理部分血栓有挑战。第四代如NeVa进行了改进。为提高支架取栓效率,可对闭环支架采用推拉或积极释放技术。
抽吸取栓技术
2007年首款颅内动脉血栓抽吸装置Penumbra问世,2013年Turk提出直接抽吸首通技术(ADAPT),该技术由导引导管提供通路稳定性,根据闭塞血管直径选抽吸导管,在路图引导下推送至闭塞处直接抽吸血栓,无须将其分离、破碎(如图1)。
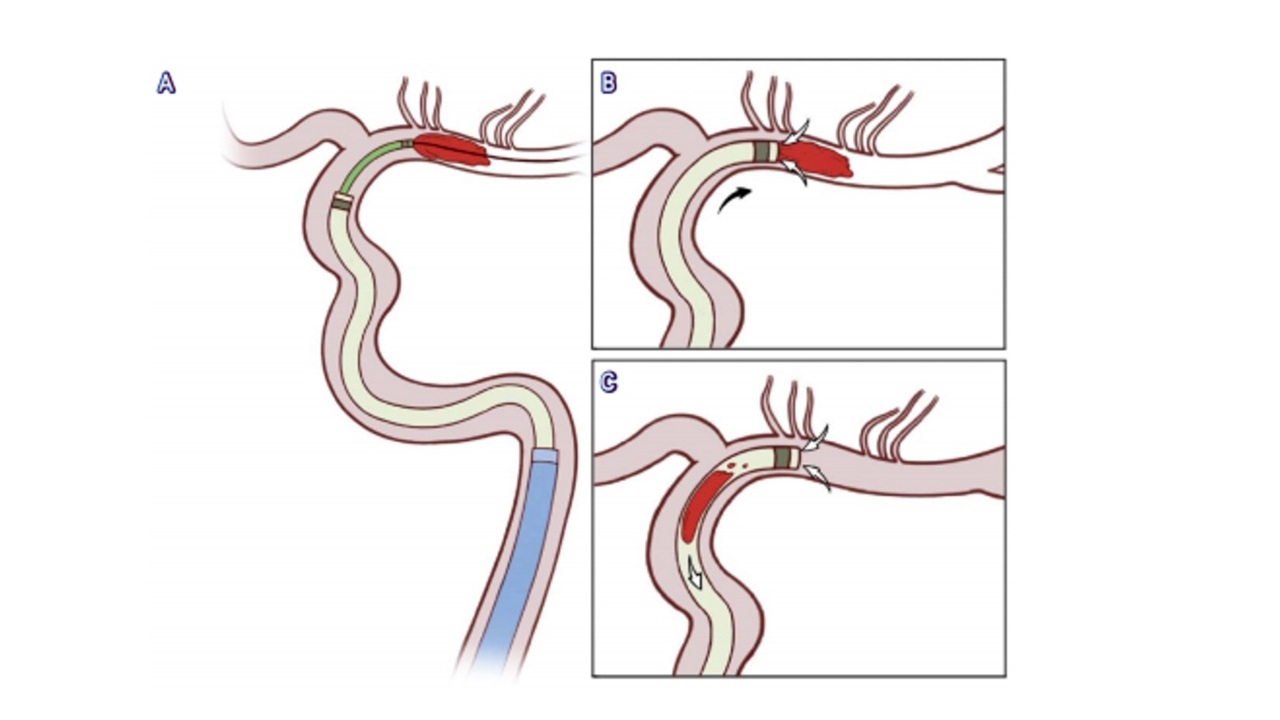
图1直接抽吸首通技术A-微导丝引导微导管通过同轴技术将抽吸导管送至血栓近端,微导丝可穿过血栓,为防止破坏血栓,微导管可不穿过血栓;B-抽吸导管到达血栓近端,负压抽吸,吸住血栓;C-持续负压抽吸,将血栓吸出体外,也可将抽吸导管在负压抽吸下撤出体外。
目前对于急性基底动脉闭塞,首选支架取栓与抽吸取栓优劣无定论。meta分析发现,抽吸取栓再灌注效果更优、手术时间更短、新发栓塞事件少、患者临床预后更好。首都医科大学附属北京天坛医院牵头的ANGEL-COAST研究显示,与首选支架取栓相比,首选抽吸取栓首通效应率更高,但手术结束时成功再通比例低,手术时间及并发症发生率相似,90d临床预后无差异,同期pC-ASTER研究正在进行。
ADAPT抽吸取栓可降低出血等并发症风险,处理特定血栓有优势。其成功影响因素包括闭塞部位、近端支撑导管、抽吸导管内径、抽吸方式及导管头端与血栓夹角等。不过,ADAPT也有局限性,如血栓负荷大易堵管等。
ADAPT衍生出多种抽吸技术,大内径抽吸导管可提高首通效应率、降低远端栓塞发生率。SOFAST研究评估了大口径抽吸导管效果良好。国内超大口径抽吸导管获批,国内专家提出级联抽吸技术。对于复杂血管情况,可采用多种辅助技术,国内学者还提出6F+5F抽吸/中间导管组合辅助大口径导管到达血栓处。
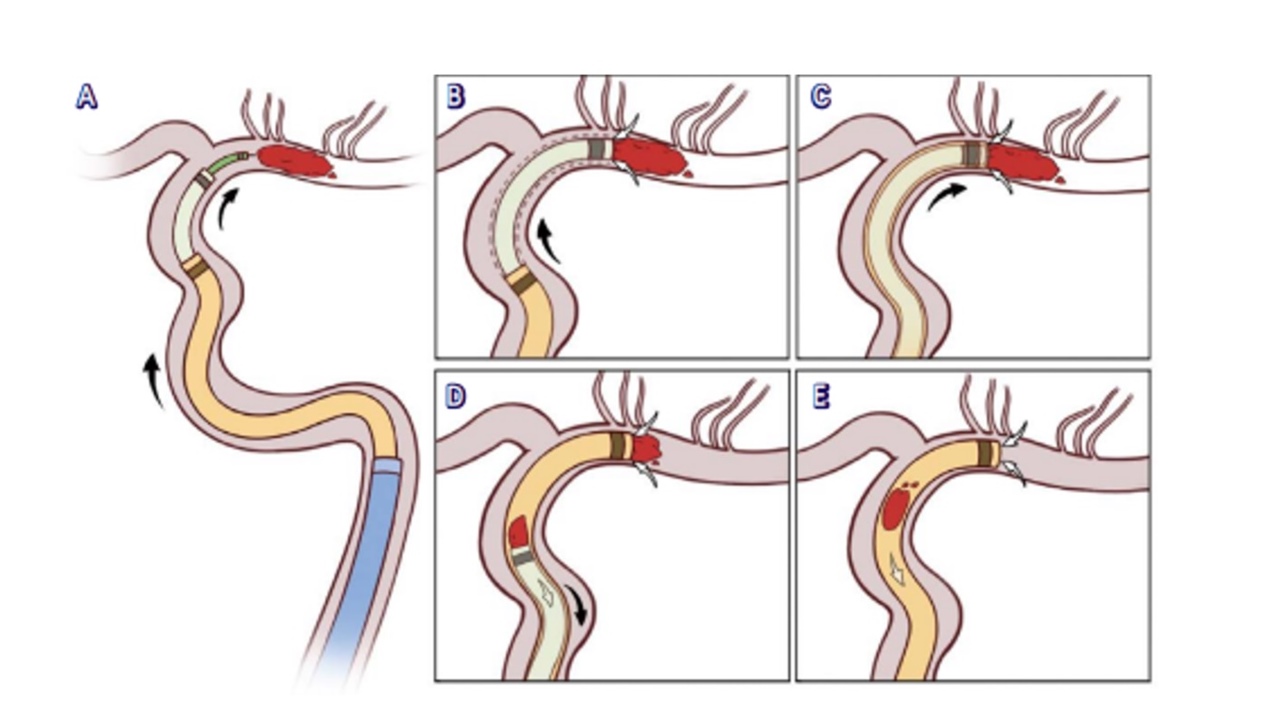
图2.级联抽吸技术A-6F抽吸导管(浅绿色)抵近血栓;B~C-0.088in抽吸导管(橙色)负压抽吸,提供近心端保护;6F抽吸导管开始负压抽吸的同时,0.088in抽吸导管(保持负压)沿6F抽吸导管上移,逐渐抵近血栓;D-6F抽吸导管采用标准ADAPT取栓,其被收入0.088im抽吸导管后撤出体外;E-若6F抽吸导管未完全取出血栓,通过0.088in抽吸导管再次行标准ADAPT取栓后撤出体外。1F=0.333mm;1im=0.025m。ADAPT--直接抽吸首通技术。
支架联合抽吸取栓技术
2013年,Lee等首次联合Solitaire支架和Penumbra取栓系统用于急性颈内动脉闭塞EVT,命名“Solumbra”技术,该技术可提高血栓清除率等,临床获广泛推荐,但存在抽吸导管未直接接触血栓、难降低血栓逃逸风险等局限,后续学者提出多项新型联合取栓技术:
ARTS:球囊导引导管阻断近端血流,回撤支架到抽吸导管内。
SAVE:取栓支架近端1/3与血栓结合,多方式维持负压回撤。
SWIM:释放支架后推进中间导管贴近血栓,负压抽吸。
ADVANCE:推送远端通路导管跨过支架并抽吸。
DAT:支架回撤时双重抽吸。
BMT:支架释放后撤出微导管提升抽吸效率。
RSR:推进中间导管至高位,半回收支架增强夹持力。ASTER2研究显示,支架联合抽吸取栓更易实现成功再灌注。另外,对于负荷量大的血栓,尤其是颈动脉分叉处的血栓,球囊导引导管可通过阻断近端血流防止栓子向远端栓塞,从而提高取栓效率。
针对中等血管闭塞的血管内治疗技术
机械取栓的理想状态是达成首通效应,也就是在首次开展取栓操作之后,闭塞的血管能够成功实现再通。首通效应会受到多种因素的影响,如病因、解剖结构特点、血管闭塞的具体部位、血栓的负荷量以及血栓本身的性质等。而要实现这一理想的首通效应,关键在于制定出恰当合适的首次取栓策略。
推荐意见
支架取栓、抽吸导管直接抽吸及支架联合抽吸技术是目前的一线取栓技术(I级推荐)。
尽可能选用有效长度较长的支架,以提高支架取栓效率(Ⅱ级推荐)。
尽可能选择匹配靶血管内径的较大的抽吸导管,以提高取栓效率(Ⅱ级推荐)。
使用推拉技术、积极释放技术释放支架可提高取栓效率(I级推荐)。
支架联合抽吸取栓时,可使用裸导丝技术以提高抽吸取栓效率(Ⅱ级推荐)。
对于主动脉弓变异、血管路径迂曲、抽吸中间导管到位困难的情况,可综合选用6F+5F多级同轴技术、支架锚定技术、BAT技术、近端加硬导丝/双导丝加强支撑技术等,辅助导管到位(I级推荐)。
对于血栓负荷较大的栓塞性病变,选用球囊导引导管进行近端血流阻断,可能会提高取栓效率(Ⅱ级推荐)。
MeVO的EVT获益仍不明确,需评估后筛选适合EVT的患者。在操作中应根据靶血管的解剖特征(如路径、血管直径等)选择匹配的器械,避免反复操作(Ⅱ级推荐)。
不同病因急性缺血性卒中的血管内治疗技术推荐
颅内动脉粥样硬化性狭窄所致急性颅内大血管闭塞
颅内动脉粥样硬化性狭窄(ICAS)是缺血性卒中常见病因,中国研究显示其占比高达46.6%,ANGEL-ACT登记研究报道其在前、后循环LVO中占比可观。ICAS-LVO再闭塞率高,单纯机械取栓难成功,常需额外EVT补救,且尚无统一诊断标准,欧洲卒中组织指南和中国学者提出的“微导管首过效应”、支架释放效应可辅助诊断。
针对ICAS-LVO首选取栓策略,多项研究显示首选支架取栓血管成功再通率更高。取栓后残余狭窄补救治疗方面,研究结果不一。关于血管成形术时机,早期行血管成形术对患者预后改善更优。既往meta分析发现,静脉输注替罗非班辅助治疗可改善ICAS-LVO患者预后且不增加sICH风险。国内外学者还提出了BAT、ARES等技术。
推荐意见
对于ICAS-LVO,机械取栓是安全的,支架取栓或支架联合抽吸取栓均可作为一线治疗(Ⅱ级推荐)。
实现血管成功再通(eTICI分级2b50级后,如前向血流不能维持,可对ICAS行补救性球囊扩张或支架植人术(Ⅱ级推荐)。
对于ICAS-IVO患者,联合应用静脉抗栓药物(如替罗非班),可能改善其预后(I级推荐)。
栓塞所致急性颅内大血管闭塞栓
栓塞性血管闭塞是由栓子向远端栓塞所致的血管阻塞,栓子主要源于心脏、大动脉和静脉反常栓塞,心源性栓塞占缺血性卒中14%~30%,患者发病急、进展快,头颅CT和MRI可辅助诊断,磁敏感血管征阳性常提示心源性栓塞。
推荐意见
对于血栓负荷量较小的栓塞性病变,支架取栓、抽吸取栓或支架联合抽吸取栓治疗均可作为首选取栓策略(I级推荐)。
对于血栓负荷量大或血栓质地较硬的栓塞性病变,建议首选大口径抽吸导管抽吸取栓或支架联合抽吸取栓治疗(1级推荐)。
对于动脉分叉部位(颈内动脉末端、大脑中动脉M1段分叉和基底动脉尖)血栓,如首选取栓技术未能实现成功再灌注,可选用双支架或双支架联合抽吸取栓技术(I级推荐)。
串联病变
串联病变是指近端颅外段动脉重度狭窄或闭塞(70%~100%)合并颅内动脉闭塞。前循环串联病变表现为颈内动脉起始部重度狭窄或闭塞合并颈内动脉颅内段、大脑中动脉或大脑前动脉闭塞;后循环串联病变则表现为椎动脉狭窄或闭塞合并基底动脉闭塞。
效性(再通率)、安全性(出血风险)和技术可行性(导管通过难度)方面各有优劣,尚无统一共识。目前主要有顺向开通法(先近后远)、逆向开通法(先远后近)及同时开通法。
推荐意见
对于由近端动脉粥样硬化和动脉夹层导致的前循环串联病变,无论顺向开通还是逆向开通均可。远端开通后如近端病变前向血流不能维持或残余狭窄大于70%,可植入颈动脉支架(Ⅱ级推荐)。
远端颅内闭塞血管开通后,如近端病变前向血流可维持,评估风险后由术者选择急诊或择期行颈动脉支架植入术(I级推荐)。
对于后循环串联病变,无论选择“脏”路径还是“净”路径,均以迅速开通颅内闭塞血管为目的。如选择“脏”路径,建议行逆向开通法。近端病变是否行支架植入术,可参考前循环串联病变(Ⅱ级推荐)。
血管内治疗相关并发症
动脉穿孔
动脉穿孔多因导丝头端穿透动脉壁,造影剂外渗可识别,危险因素有血管迂曲、严重动脉硬化等。
治疗措施:如造影发现明确的出血点,可采用球囊封堵、急诊用弹簧圈闭塞血管、Onyx胶栓塞或中和肝素等处理措施。
血管破裂、穿支动脉撕裂
血管破裂、穿支动脉撕裂,多因操作不当,如取栓牵拉力大、球囊支架选择不当等。
治疗措施:血管破裂后立即球囊封堵,必要时弹簧圈闭塞或开颅手术。
新发部位栓塞
取栓过程中栓子移位、碎裂,可能造成闭塞血管的邻近分支或次级分支血管栓塞。
治疗措施:如发生新发部位栓塞,应积极开通可能导致严重功能缺损的主干血管。可选用小口径抽吸导管或直径3mm以下取栓支架进行抽吸取栓或支架联合抽吸取栓(如BEMP)。
高灌注综合征
高灌注综合征是指闭塞脑动脉再通后,缺血脑组织重新获得血液灌注,同侧脑血流量显著增加,从而导致脑水肿甚至颅内出血。
治疗措施:高灌注综合征患者需要收住神经重症监护病房进行密切监护,给予适当镇静、脱水及控制血压治疗,并进行相关并发症的预防。
血管痉挛
血管痉挛多由导管、导丝等材料的机械刺激导致。
治疗措施:如出现导引导管处血管痉挛需将导管回撤并进行造影观察,尽量在较低位置完成手术。通常回撤导管、导丝停止刺激后痉挛可迅速缓解。如出现不可逆转的血管痉挛需应用球囊成形术或动脉注射钙离子通道阻滞剂、罂粟碱等治疗。
动脉夹层
取栓过程中,如果血管局部存在重度狭窄导管导丝通过时可能进入血管内膜导致夹层发生。术中反复取栓操作、血管成角或支架选择过大,均易对血管内膜造成损伤,也可能引起动脉夹层。
治疗措施:一旦发生影响血流的动脉夹层应对夹层进行支架植入术,术后进行规范的抗凝治疗;不影响血流的动脉夹层可观察20min以上,如血流稳定,可不进行补救治疗,反之则需进行支架植入。
参考文献
中国卒中学会神经介入分会.急性缺血性卒中血管内治疗技术中国专家共识2025[J].中国卒中杂志,2025,20(11):1428-1459.
编辑|三顺
排版|三顺
审核|暖暖
[声明:本网站所有内容,凡未注明来源为“转载”,版权均归巢内网所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:巢内网”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们]

