
为进一步扩展学术传播范围,实现临床经验共享,巢内神经学界特开设“病例撷萃”,分享诊疗经验,深化临床思维,赋能精准诊疗。本期来为大家分享一例原发性中枢神经系统血管炎(PACNS)的精准诊疗相关病例,病例提供者为首都医科大学宣武医院神经外科功能组主治医师闫峰医生。

病历摘要
基本情况
患者:男,49岁
主诉:“睡眠增多2月,记忆力下降10天”。
病史:以进行性认知功能障碍症状为主,伴乏力,视物模糊,无头痛、头晕、意识丧失、肢体麻木无力、癫痫发作等。
查体:125/69mmHg,神志清,语利,右利手,记忆力、计算力、逻辑能力均下降,以近记忆力下降为明显。视空间定向基本正常,颅神经,四肢肌力、肌张力正常,双侧深浅感觉无异常,双侧共济运动正常,闭目难立征阴性,脑膜刺激征阴性。MMSE评分:25分,MoCA:21分。
头颅磁共振平扫加增强:中脑、双侧内囊后支、胼胝体、右侧丘脑、左侧基底节区多发异常信号,炎性脱髓鞘可能。
PET-CT:左侧基底节区片状低密度影,其内条片状高密度影,葡萄糖代谢增高,余本院MRI所示中脑、双侧内囊后肢、胼胝体、右侧丘脑、左侧基底节区多发异常信号影,代谢减低。
初步诊断:结合头部PET/CT显像,上述病变考虑颅内占位性病变
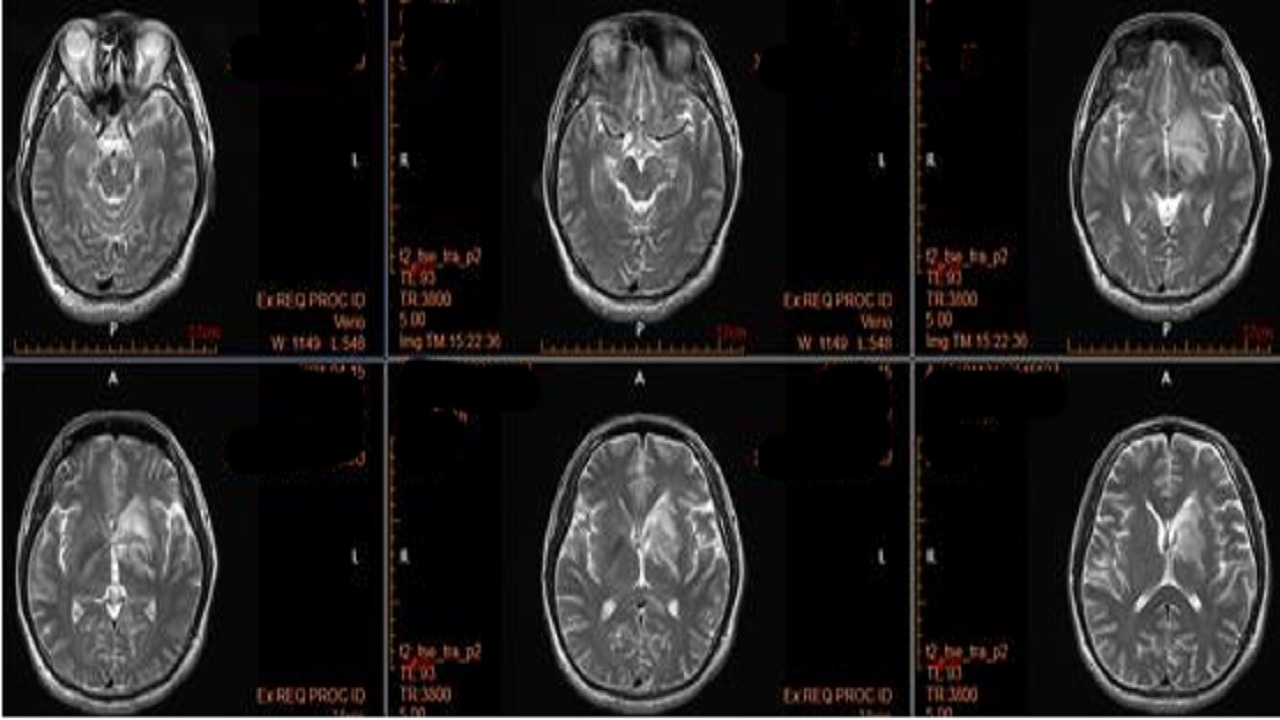
血液、脑脊液的常规、生化、涂片、隐球菌、自免脑相关抗体、副肿瘤综合征相关抗体、寡克隆区带、病理细胞学、MRS等化验,检查结果均未见异常。
•免疫球蛋白(IgGIgMIgA)(样本:脑脊液):脑脊液免疫球蛋白G12.60mg/dl,脑脊液免疫球蛋白A2.02mg/dl,脑脊液免疫球蛋白M0.46mg/dl。
•脑脊液常规(样本:脑脊液):脑脊液颜色无色,脑脊液透明度透明,脑脊液白细胞计数24×10^6/L,脑脊液白细胞分类单核:23/24多核:1/24,脑脊液细胞总数224×10^6/L。
•抗髓过氧化物酶抗体小于15.00RU/ml,抗蛋白酶3抗体小于15.00RU/ml。
本例颅内占位性病变的鉴别诊断
胶质瘤:低级别胶质瘤在磁共振上往往表现为T1低信号、T2高信号,主要位于白质内,于周围脑组织在影像上往往存在较为清晰的边界,瘤周水肿往往较轻,病变一般不强化;高级别胶质瘤一般信号不均一,T1低信号、T2高信号,但如果存在出血,T1也可能有高信号,肿瘤往往有不均一强化,肿瘤与周围脑组织界限不清,瘤周水肿较为严重。
自身免疫性脑炎:前驱常有发热、头痛等前驱症状,主要症状有精神行为异常,认知功能障碍,癫痫发作,不自主运动,意识水平下降等表现;既往可能有免疫系统疾病、肿瘤病史,完善抗体检测、腰穿送脑脊液副肿瘤抗体及细胞学检验等以资鉴别。
急性播散性脑脊髓炎:常有前驱感染,主要表现为急性起病的多灶性神经系统症状伴脑病,可出现运动障碍,可累及单个肢体或导致下肢轻瘫或四肢轻瘫,头痛、脑膜刺激征、共济失调、失语、锥体外系运动障碍,癫痫发作、颅高压等表现;MRI病变呈双侧且不对称,边界不清,皮质下白质有多发病灶,伴脱髓鞘特征。
进行性多灶性白质脑病(PML):可出现多灶性神经功能障碍,包括运动无力,视觉改变和认知功能受损,常呈进展性、多灶性病程,典型影像学表现为对称性或非对称性多灶性白质脱髓鞘,病灶不符合血管分布区,且无占位效应也无增强,脑脊液中检出JC病毒DNA可确诊,或通过脑活检确诊,需完善脑脊液DNA、RNA,二代测序等检查。
立体定向脑活检手术:手术路径计划
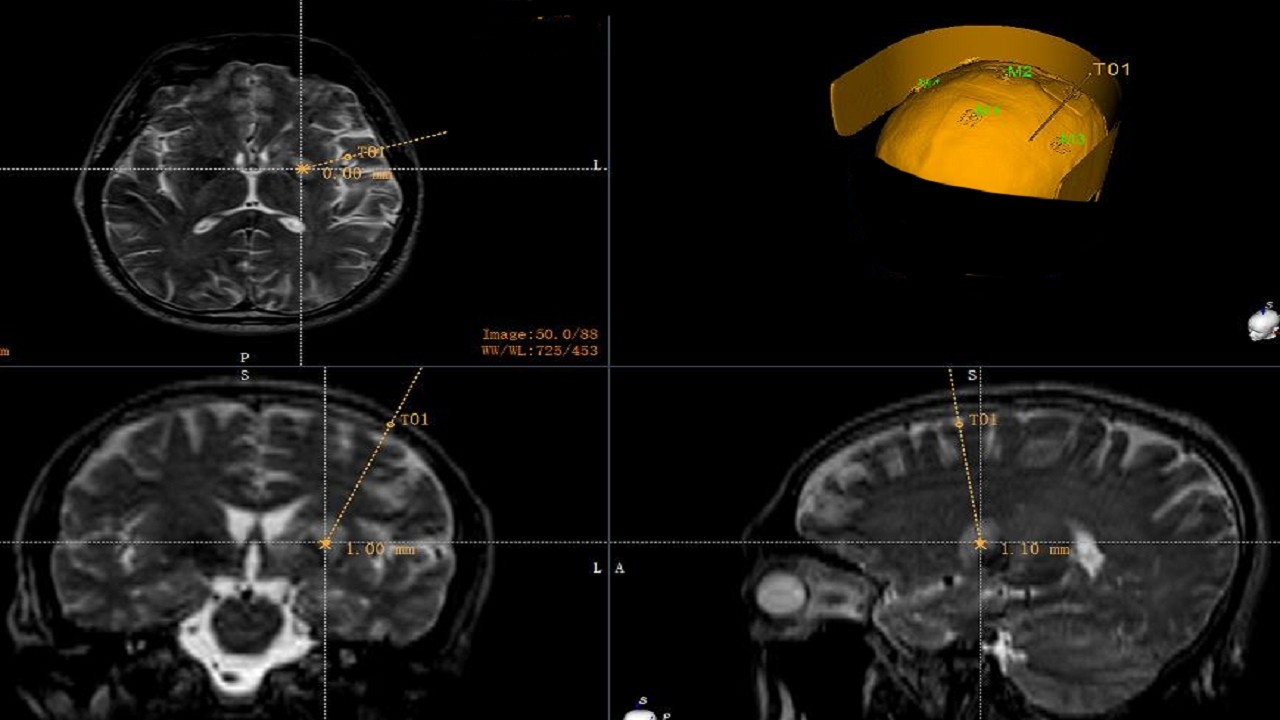
病理结果确诊为:淋巴细胞性PACNS
病理诊断:冰冻送检及另送(左侧脑室旁头病变组织)镜下见少许基底节区灰白质组织,局部结构疏松,散在点灶状的髓鞘及轴索脱失伴吞噬细胞浸润,周围组织内可见活化的及星形胶质细胞反应性轻度增生,小血管周围多量以T细胞为主的淋巴细胞浸润,淋巴套袖形成,结合临床及免疫组化结果,考虑为炎症性改变,符合免疫介导的小血管炎。
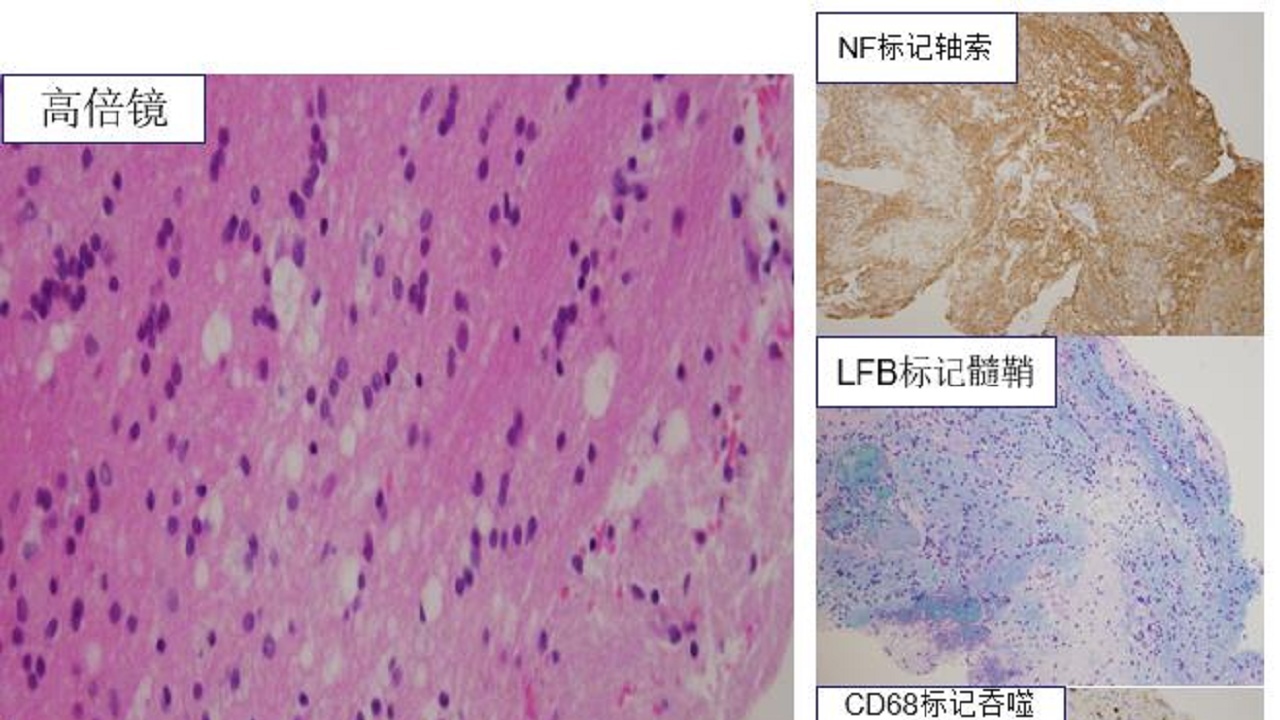
病理诊断标准
脑组织病理活检诊断PACNS的标准:
(1)淋巴细胞炎性反应,脑实质和软脑膜血管周围有2层以上淋巴细胞浸润;(2)血管壁模糊不清,内皮细胞可见坏死;(3)缺血改变,神经元胞质呈粉红色及核浓缩,伴或不伴星形胶质细胞核浓缩或胶质增生;(4)噬神经细胞现象;(5)脑实质、血管周围水肿;(6)除外其他诊断。
符合上述全部6条标准,确诊为PACNS;符合第2-6条标准,很可能是PACNS。注意:神经影像学检查与脑组织病理活检在诊断PACNS时可以进行互补脑活检结果为阴性不能完全排除需要结合包括神经影像学PACNS,检查在内的其他检查结果予以确定或排除PACNS。
治疗情况
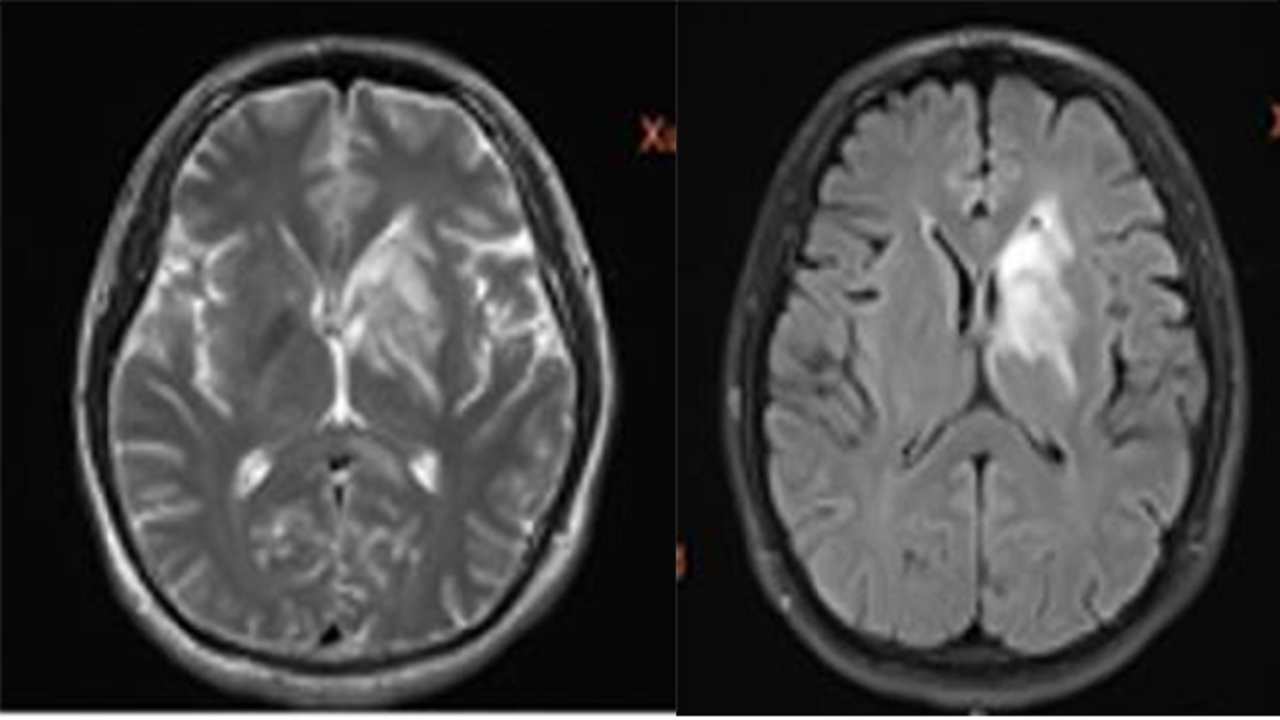
给予大剂量激素冲击治疗为主,患者症状明显改善,一月后复查头颅MR:
PRE
病例分析及专家点
PACNS的发病现况:被忽视的脑卒中原发性中枢神经系统血管炎(PACNS)是主要局限脑实质、脊髓和软脑膜的中小血管的罕见免疫炎性疾病。
发病率较低,每年约2.4/10万。一般成慢性起病,也可急性起病。发病高峰40~60岁,平均发病年龄45.5岁,儿童少见。
在每年发生的脑血管病中,可能有3%~5%是由PACNS引发的,但由于其临床表现缺乏特异性,故在血管病门诊中并没有得到应有的重视被忽视的脑卒中!
临床首发症状依次为头痛(59.5%);TIA及卒中局灶症状(54.0%)、偏瘫(40.5%)、失语(24.5%);认知功能障碍(40.5%);癫痫(25.5%)。
PACNS的影像学特征
1.CT:低密度信号,12%伴有颅内出血,可表现为脑实质、蛛网膜下腔、脑室高密度影;也可见深部白质钙化。
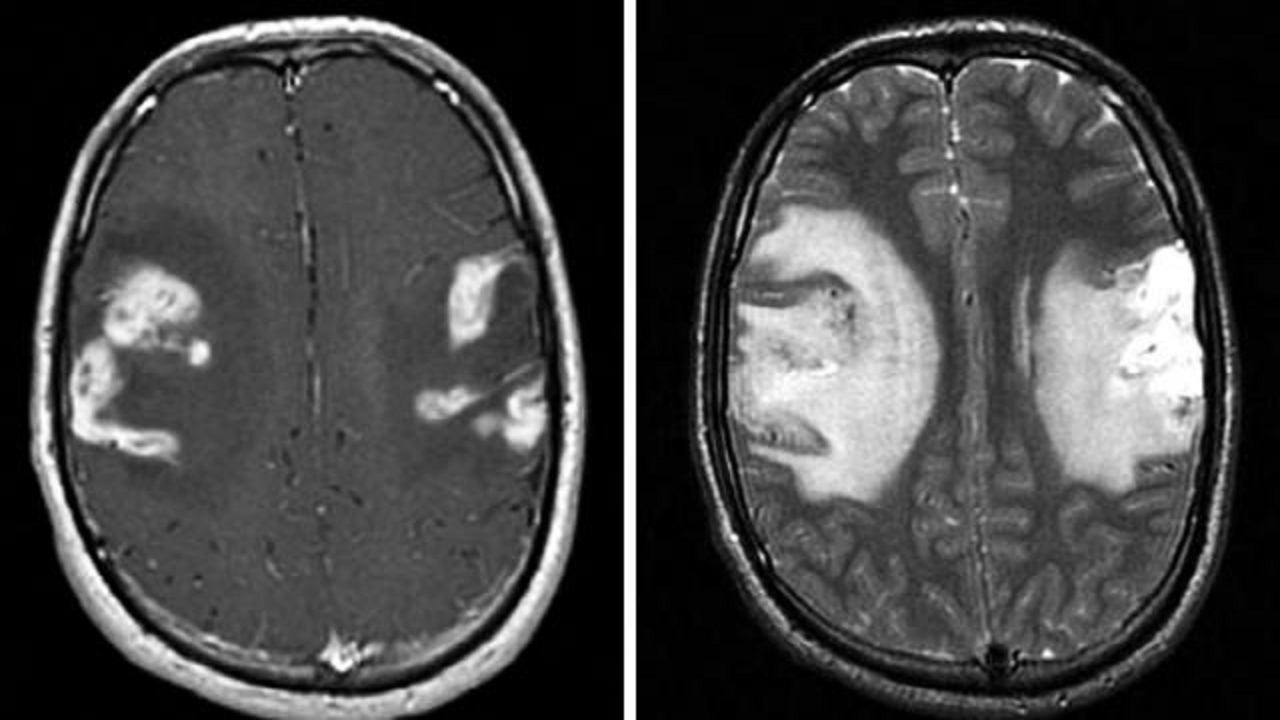
2.MRI:病变易累及双侧皮层、皮层下及深部白质。呈长或短或混杂T1,长T2信号。DWI常呈高信号,但部分患者病变中心以低信号为主。
3.HR-MRI及BB-MRI:病变出血管管壁向心性增厚强化。
4.SWI:可见微出血。
5.DSA:多个区域节段性血管狭窄和扩张或呈串珠样改变,也可以有小血管断流特异性不强(aSAH造影阴性的患者也需警惕)
PACNS的病理特点脑组织病理活检是诊断PACNS的金标准。
由于病理取材、组织染色及镜下判断等不确定因素,活检也会存在假阴性(25%),敏感度50%~83%,有一定的误诊、漏诊率。
特征性病理表现为:皮层和软脑膜血管透壁性损害及单核炎性细胞浸润。
主要病理分型为3种:①肉芽肿性,占62.5%,包含β淀粉样蛋白相关性脑血管炎(Aβ-relatedangitis,ABRA);②淋巴细胞性,占25%;③急性坏死性,占12.5%。
病理机制:微生物感染诱导的自身免疫性反应,T细胞介导的迟发性过敏反应。血管壁常出现,纤维素样坏死,炎性细胞侵润和管腔内血栓形成,导致脑梗塞或脑出血。
总结
1.中枢神经系统原发性血管炎(PACNS)最常表现为头痛,卒中及认知功能下降;但任何临床体征与症状都不具有特异性;2.MRI对PACNS敏感性高但特异性低;PACNS没有特异的MRI病变特征,但MRI正常可基本除外PACNS;3.DSA显示血管管腔异常对PACNS诊断的敏感性、特异性均不够,不应当被用于诊断或除外该病;4.CSF通常显示细胞增多及/或蛋白升高,对PACNS诊断敏感性高但特异性低;5.脑组织活检是确诊PACNS的唯一方式,但大多数临床考虑的PACNS病例中,活检可能显示的为另一疾病。鉴别诊断和手术方案设计同样重要。6.治疗首选联合应用皮质激素和环磷酰胺。
参考文献
[1]ChoTraceyA,JonesAnn.CNSvasculopathies:challengingmimickersofprimaryangiitisofthecentralnervoussystem[J].BestPractResClinRheumatol,2020,34(4):101569-101584[2]http://neuro.dxy.cn/article/651350[3]JournalofStrokeandCerebrovascularDiseases,Vol.29,No.12(December),2020:105400
点评专家简介
编辑|三顺
排版|三顺
审核|暖暖
[声明:本网站所有内容,凡未注明来源为“转载”,版权均归巢内网所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:巢内网”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们]

