
子宫内膜癌(EC)是常见的女性生殖系统恶性肿瘤,近10年发病率逐年升高,发病趋于年轻化。尽管早期治愈率可观,但一个关键矛盾日益凸显——随着宫腔镜、腹腔镜等微创手术的普及,它们在带来创伤小、恢复快福音的同时,也潜藏着肿瘤医源性播散的风险。如何在这场妇科微创战役中,守住“无瘤”底线?近期发布的《子宫内膜癌诊治微创无瘤防御管理指南(2025年版)》提出切实可行的建议。本文对指南重点进行整理,以飨读者。

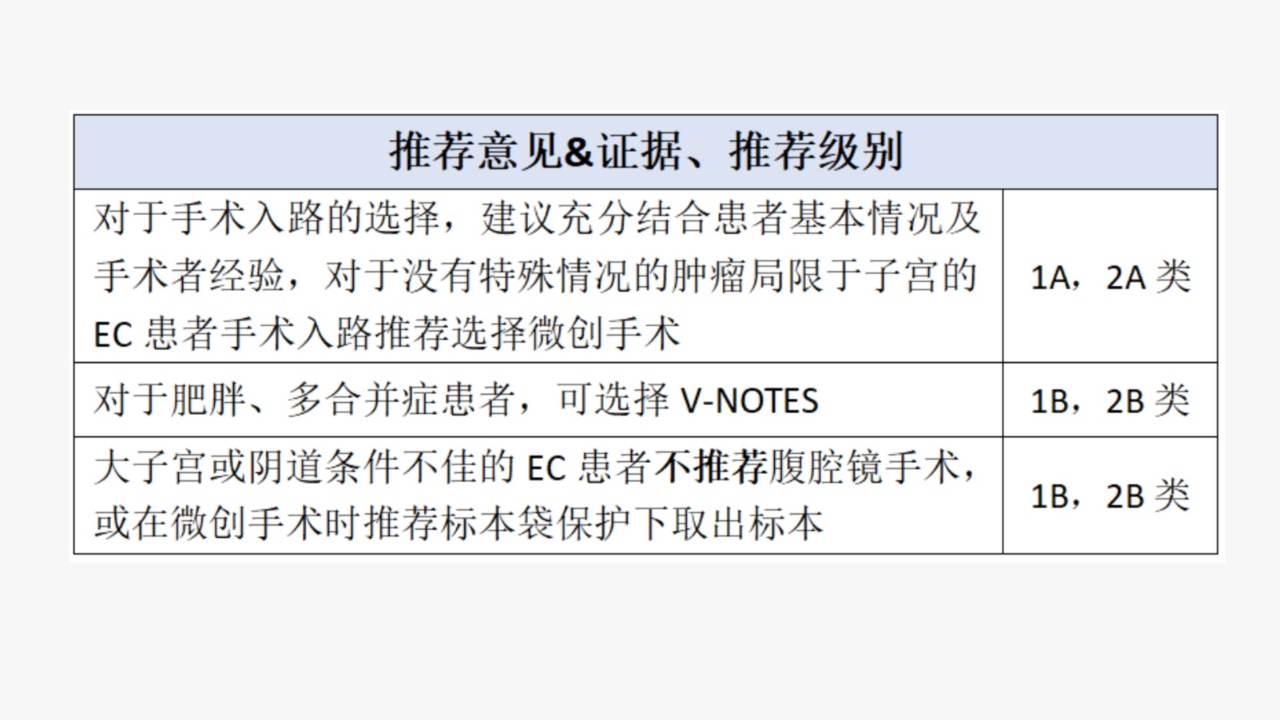
(一)不同手术入路及影响
目前EC的手术入路包含腹腔镜和开腹手术两大类,腹腔镜又包括常规腹腔镜、经腹部或阴道单孔腹腔镜及机器人腹腔镜手术等。
推荐EC患者尤其是肿瘤局限于子宫患者手术入路尽量采用微创手术。
术中应避免任何腹腔内肿瘤溢出,包括肿瘤破裂或分碎。若经阴道取出存在子宫破裂风险,需采取保护性措施如置入取物袋等。术前或术中发现子宫外转移病灶的EC患者,应谨慎选择手术入路。
(二)影响手术入路选择的因素
1、妇科检查
需评估阴道条件和子宫大小。若子宫大(体积大于等于12孕周、质量280g)或阴道条件不佳,经阴道完整取出子宫难度大,不首选腹腔镜手术,但有经验者可考虑标本装袋后经阴道取出。
2、合并症
若存在严重的心、脑血管疾病及肺功能不全等,不能耐受气腹或特殊体位者,不推荐腹腔镜手术。
3、体重指数(BMI)
建议测量BMI。对于微创手术操作熟练者,推荐腹腔镜手术,尤其是机器人手术作为肥胖患者(BMI大于等于30)的首选手术入路。
4、其他禁忌证
如腹部疝或膈疝、弥漫性腹膜炎伴肠梗阻、严重的盆腹腔粘连等,穿刺风险大或不能承受气腹压力时,不推荐行腹腔镜手术。
5、病理因素
目前无明确研究证据提示病理类型和组织学分级在不同手术路径中存在预后差异。
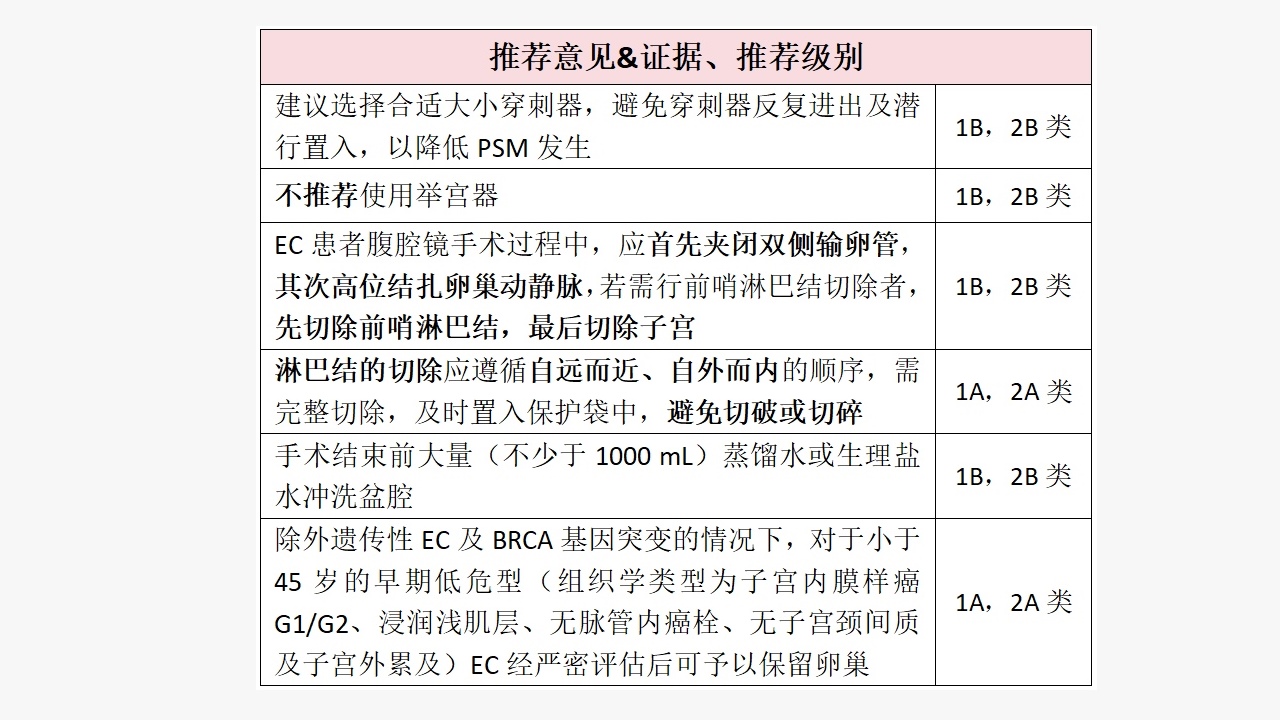
(一)腹腔镜穿刺孔部位的无瘤防御
腹腔镜穿刺孔部位的肿瘤种植(PSM)必须引起足够重视,降低PSM发生的措施:
▪使用适当大小的穿刺器,尽可能减小穿刺器与腹壁之间的缝隙,避免CO2泄漏;
▪固定穿刺器,防止移位和脱落;
▪减少穿刺器反复进出的频次,穿刺器置入时避免“潜行置入”,以免造成更大范围的筋膜损伤;
▪标本离体后尽早装入取物袋,使用取物袋取出标本组织;
▪拔除穿刺器前清除腹腔内液体,充分冲洗,必要时放置引流管;
▪无气腹状态下拔除穿刺器,避免骤然降低腹腔压力;
▪关闭穿刺孔前,使用灭菌注射用水充分冲洗腹壁伤口;
▪逐层关闭包括腹膜在内的腹壁各层。
(二)腹腔镜术中操作的无瘤防御
1、夹闭双侧输卵管
在腹腔镜手术开始后,及早的输卵管闭合操作为保证患者预后的措施之一。
在Trocar穿刺成功后即尽早进行,应闭合双侧输卵管,具体可采用血管夹夹闭、缝线缝合或电凝钳电凝等方法实施,其目的为闭合输卵管管腔,肿瘤组织无法经输卵管由宫腔移动至盆腹腔。
2、淋巴结切除
目前针对EC淋巴结切除范围,国内外公认对于低危EC患者(肌层浸润小于50%,肿瘤病灶小于2cm,中高分化的组织学类型),可以不行淋巴结切除。但EC的完整病理分期需要了解淋巴结状态,而且不同风险的患者淋巴结转移风险存在差异,需要切除的淋巴结范围也有所不同。
无论是NCCN指南、ESMO指南或是国内专家共识,目前推荐对局限于子宫的淋巴结转移低风险的患者行前哨淋巴结显像切除术。对于侵袭性组织学类型的患者,无论是前哨淋巴结显像的应用或是否行腹主动脉旁淋巴结切除均存在争议。
EC向腹主动脉旁淋巴结转移主要有3组淋巴结,包括腹主动脉旁左侧旁淋巴结、下腔静脉前方淋巴结及左肾静脉下方淋巴结。对于高危型EC患者(组织学类型为非子宫内膜样癌及子宫内膜样癌G3,浸润深肌层、子宫颈间质累及及淋巴管间隙浸润等),建议腹主动脉旁淋巴结切除至肾静脉水平。
3、绝经前EC患者卵巢的去留
EC的规范术式是全子宫+双侧输卵管+卵巢切除术+分期手术,由于目前EC发病年龄前移,对于绝经前患者是否能保留卵巢需慎重考虑。
针对合并BRCA突变的EC患者,不建议保留卵巢。
宫腔镜是EC保留生育功能重要的手术方案,但可能造成肿瘤播散、子宫破裂、水中毒等风险,为减少宫腔镜操作所致肿瘤播散和相关损伤、不良反应,应注意以下事项。

1、膨宫压力适度
推荐意见:EC保留生育功能过程中若需要孕激素联合手术切除病灶,首选宫腔镜手术,操作过程中应保持低膨宫压,压力维持在70~80mmHg为宜(证据级别:1A,推荐级别:2A类)。
2、避免子宫穿孔
推荐意见:宫腔镜手术操作中注意保护正常子宫内膜(证据级别:1A,推荐级别:2A类)。
▪术中扩张子宫颈应缓慢轻柔,避免暴力损伤。
▪无论使用何种器械,始终直视进入宫腔,器械始终在视野之内,视野清晰再使用操作器械,尤其是能量器械。
▪若预计手术困难,必须术中进行超声甚至腹腔镜监测。
3、手术时间和膨宫液量控制
推荐意见:在条件允许的情况下尽量缩短手术时间(证据级别:1B,推荐级别:2B类)。
4、随访方案的选择
EC保育治疗完全缓解后应尽快完成生育,对短期内无生育要求但坚决要求继续保留子宫的患者,应在充分告知的前提下采取有效的预防措施,并进行严密随访。
推荐意见:疾病完全缓解后续随访首选子宫内膜吸取活检,如病理提示异常或超声提示子宫内膜占位时,建议行宫腔镜检查(证据级别:1B,推荐级别:2B类)。
▪随访期间应每6个月行妇科超声及子宫内膜病理检查。
参考文献:中华预防医学会生殖健康分会.子宫内膜癌诊治微创无瘤防御管理指南(2025年版)[J].中国实用妇科与产科杂志,2025,41(9):905-913.
[声明:本网站所有内容,凡未注明来源为“转载”,版权均归巢内网所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:巢内网”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们]

