
近年来,随着宫腔镜诊断的普及应用和对子宫内膜癌特有的形态特征及其镜下图像的识别,宫腔镜直视下定位取材结合组织病理学检查,为子宫内膜癌早期精准诊断和保留生育功能治疗提供了保障。那么,宫腔镜下子宫内膜形态是怎样的?子宫内膜癌有哪些形态特征?如何在保留生育功能治疗中进行评估?《宫腔镜子宫内膜癌形态特征在保留生育功能治疗中作用的中国专家共识》给你答案。

(一)正常子宫内膜形态

(二)子宫内膜的血管网络及异常表现
正常子宫内膜或良性子宫内膜病变的血管网络走行是规则、顺畅的,形态是均匀一致的,一般不会有血管的异常增生及形态紊乱等表现。
子宫内膜血管的异常改变主要是其异型性增生:
▪“裸枝状”血管:在增生怒张的血管区域可见裸露漂浮的血管;
▪血管怒张成团:血管增粗、怒张及增生组织包裹成团状,与周围组织可以有清晰的分界;
▪血管粗细不均或走行杂乱无章;
▪脉络样血管:粗细不均及走行紊乱的血管分布在如叶片状增生的组织表面;
▪异型血管及微小局灶增生:多见于绝经期患者,可见边界分明的孤立病灶,其上有走行紊乱的血管分布;
▪异型血管与增生坏死组织交织。
(三)子宫内膜癌灶的形态特征
子宫内膜癌灶的形态有别于正常子宫内膜。在宫腔镜直视下识别癌变内膜需要依据内膜的血管异型性、厚度、色泽及质地等因素综合判断,归纳如下。
1、癌灶形态及血管特征
子宫内膜癌灶的形态特征总体以血管异型性为主,伴有局部内膜不同程度的增厚及糟脆或坏死外观。
2、癌灶范围
▪局灶型:局灶型癌灶以子宫底和双侧子宫角区域多见,后壁较前壁居多。局灶型癌灶的早期,体积可以很小且表浅,有时仅见局部内膜粗糙或呈微隆起样改变。
▪弥漫型:弥漫型癌灶常呈片状或多发息肉状分布,遍布或充满子宫腔。弥漫型癌灶的内膜通常较为肥厚,色泽灰暗、糟脆,常伴有出血、坏死或溃疡形成。弥漫型癌灶向肌层浸润、累及子宫颈的可能性较大,对于增生明显的患者有时糟脆组织可能突入子宫颈口或排出体外。

(一)保留生育功能治疗的指征
1、NCCN指南:
▪病理类型为子宫内膜样癌G1;
▪磁共振成像(MRI)检查提示癌变局限于子宫内膜且未发现可疑的转移征象;
▪无药物治疗禁忌证和影响妊娠的相关因素;
▪充分知情同意,患者应知晓保留生育功能治疗并非子宫内膜癌的标准治疗方式。
2、国内指南或共识:
▪年龄小于等于40岁,有强烈的生育愿望;
▪雌激素受体(ER)、孕激素受体(PR)均阳性表达;
▪对于存在子宫内膜癌或结直肠癌家族史者,建议排查Lynch综合征;
▪由生殖专家评估生育功能,评估妊娠的可能性;
▪对于中分化及浅肌层浸润患者,保留生育功能治疗的方案及证据有限,不作常规推荐,对迫切要求保留生育功能的患者可谨慎尝试。
(二)保留生育功能治疗的评估指标
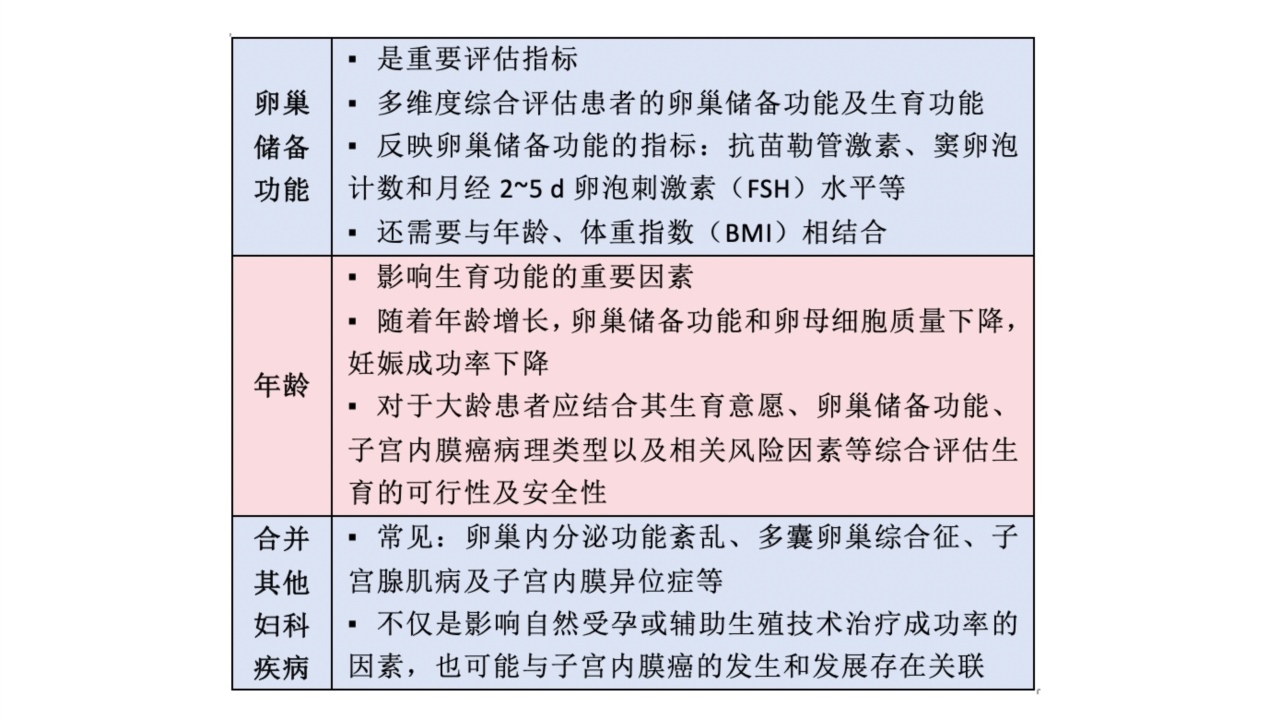
1、生育功能评估
2、影像学检查评估
(1)超声检查-经阴道彩色多普勒超声(TVCDS)
▪是首选检查方法。
▪声像图显示内膜不规则增厚、回声不均以及病灶内部丰富的血流信号等对子宫内膜癌筛查具有较高的识别度。
▪作为单独筛查子宫内膜癌的方法仍有其局限性,对于子宫腔积液、子宫腔局灶占位病变、子宫内膜厚薄不均等影像学表现缺乏特异性,尤其对于育龄期女性,难以明确癌变的子宫内膜厚度界值,确诊需要进一步宫腔镜定位活检及组织病理学检查
(2)MRI检查
▪是判断子宫内膜癌肌层浸润以及远处转移的重要手段。
▪通过MRI检查可以明确肌层浸润与否、深度及范围,为评判是否适合保留生育功能治疗提供依据。
3、病理检查评估
组织病理学检查是确诊子宫内膜癌的“金标准”。
相关免疫组化指标对于从多维度分析癌变内膜的生物学特性,对于保留生育功能治疗的患者具有重要参考作用。
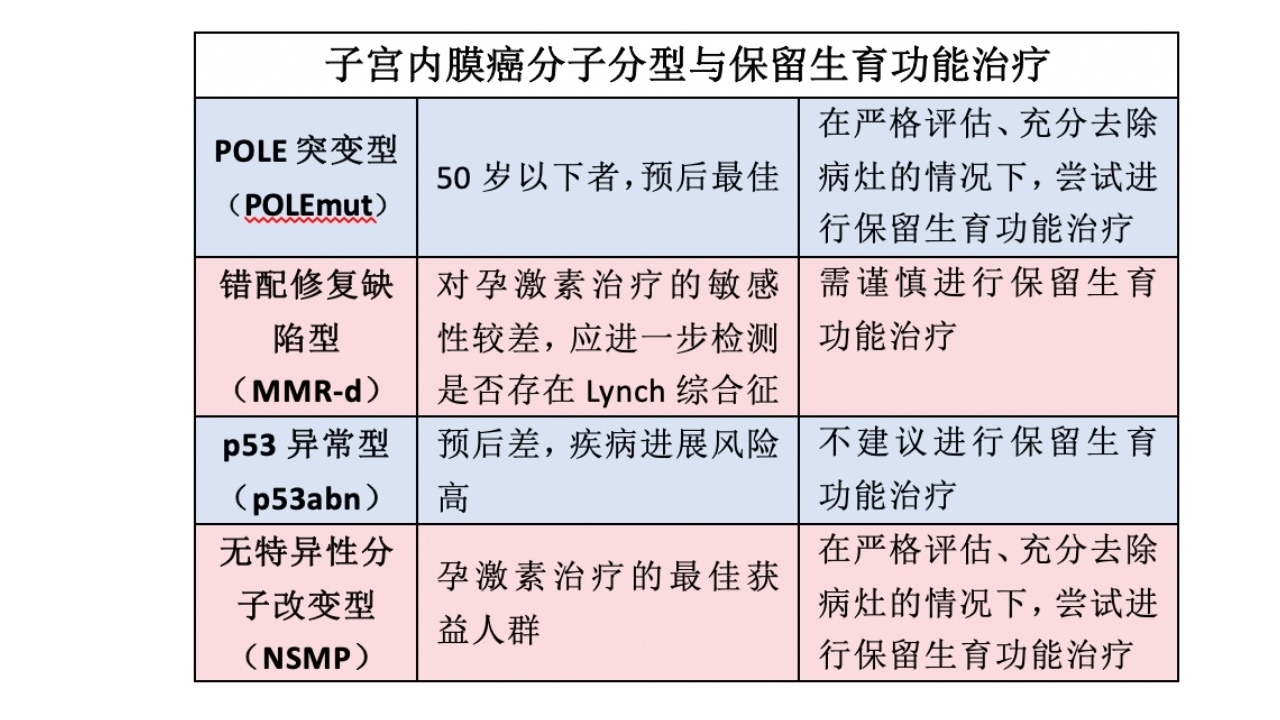
相关免疫组化指标:ER、PR,抑癌基因PTEN、p53,原癌基因KRAS,错配修复(MMR)系统相关MMR蛋白系列等。对保留生育功能治疗的患者建议酌情增加上述免疫组化指标的检测以提高病理诊断及病理分化程度判别的准确率。
参考文献:中华医学会妇产科学分会妇科内镜学组,中国民族卫生协会女性健康与生殖疾病管理分会,北京医学会妇科内镜学分会.宫腔镜子宫内膜癌形态特征在保留生育功能治疗中作用的中国专家共识[J].中华妇产科杂志,2025,60(02):83-93.DOI:10.3760/cma.j.cn112141-20250106-00012.

