
编者按:2010年我国短暂性脑缺血发作(transient ischemic attack,TIA)流行病学调查显示,我国成人标化的TIA患病率为2.27%,知晓率却仅为3.08%,在整体TIA人群中,有5.02%的人接受了治疗,仅4.07%接受了指南推荐的规范化治疗。预计全国约有2390万TIA患者,这可能意味着TIA已成为中国脑卒中沉重负担的重要推手,因此短暂性脑缺血的规范诊治十分重要,本文中我们就来谈一谈短暂性脑缺血发作早期诊断及治疗。
短暂性脑缺血发作是由颈内动脉或椎-基底动脉系统短暂性血液供应不足引起的一过性局灶神经功能缺失,以反复发作短暂性失语、瘫痪、视觉或感觉障碍,以及复视、眩晕、吞咽困难、共济失调为特点。
1958年,著名神经病学教授MillerFisher提出了短暂性脑缺血发作概念的雏形。2009年,美国卒中协会(ASA)再次更新了TIA的定义。传统定义与新定义的比较见表1:
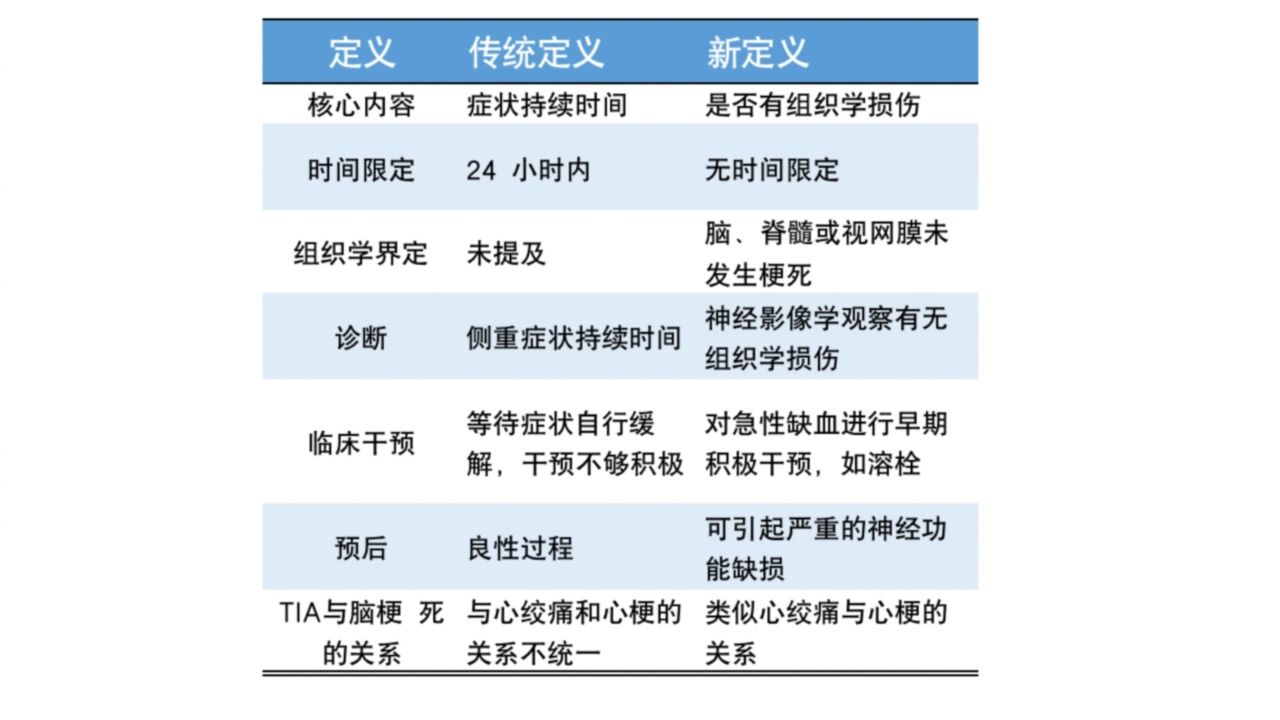
表1:TIA传统定义与新定义比较
一、短暂性脑缺血发作早期诊断与评估
短暂性脑缺血发病后2~7天内为脑卒中的高风险期,建议对患者建立以ABCD2评分(表9-2)分层以及影像学为基础的急诊医疗模式,尽早启动TIA的评估与二级预防。
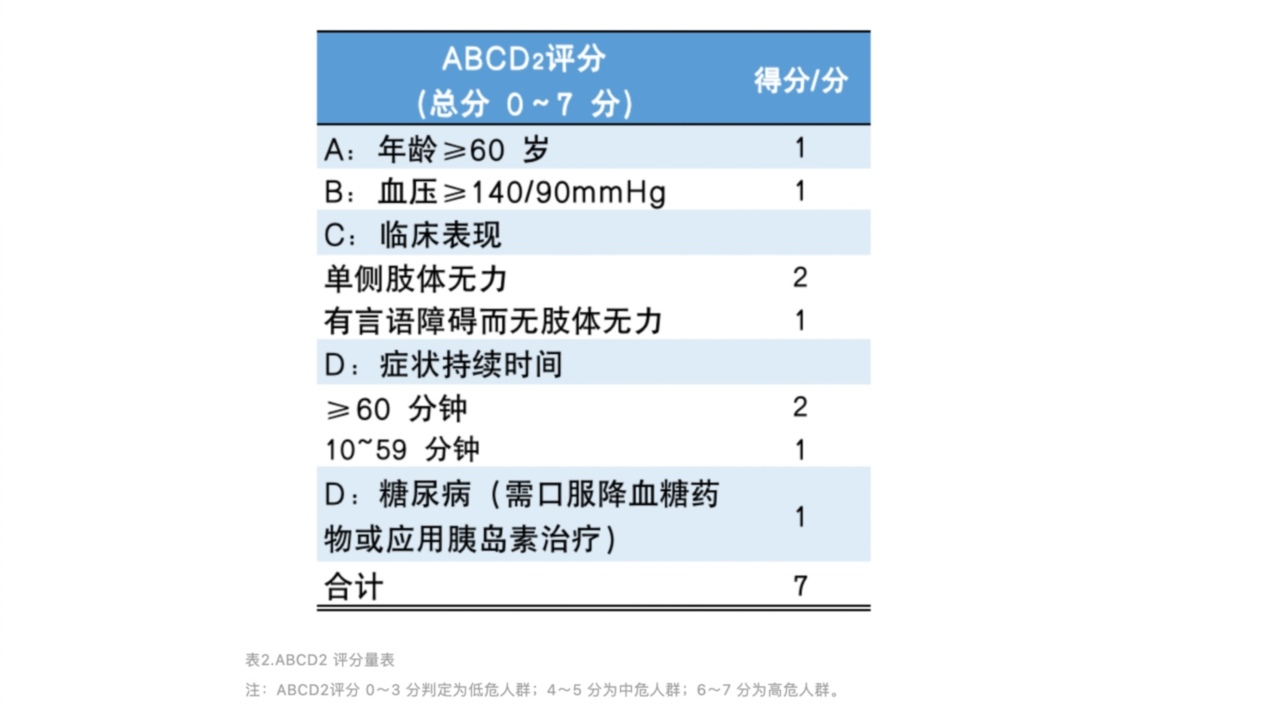
表2.ABCD2评分量表
注:ABCD2评分0~3分判定为低危人群;4~5分为中危人群;6~7分为高危人群。
患者多次短暂性脑缺血发作后,往往转变为进行性或完全性卒中,如治疗措施不及时、有效,其致死、致残的概率大大增加。针对短暂性脑缺血发作患者,通常需按神经内科急症处理。如果患者在症状发作72小时内,并存在以下情况之一者,建议入院治疗:①ABCD2评分大于等于3分;②ABCD2评分0~2分,但不能保证2天之内能在门诊完成系统检查的患者;③ABCD2评分0~2分,并有其他证据提示症状由局部缺血造成。
对新发短暂性脑缺血患者进行全面的检查及评估主要包括以下几类(参考图1):
1、常见的检查
一般针对患者进行常见检查包括:血管检查以及易损斑块的检查。常见的检查包括心电图及血脂测定等。血管检查包括CT血管成像(CTA)、磁共振血管成像(MRA)、血管超声、全脑血管造影(DSA)可发现重要的颅内外血管病变。其中DSA是颈动脉内膜切除术(CEA)和颈动脉支架治疗(CAS)术前评估的金标准。易损斑块的检查包括易损斑块是动脉栓子的重要来源。颈部血管超声、血管内超声、高分辨MRI及TCD微栓子监测有助于对动脉粥样硬化的易损斑块进行评价。同时,根据病史做其他相关检查。
2、常用的评估手段
主要包括侧支循环代偿及脑血流储备评估和心脏评估。其中侧支循环代偿及脑血流储备评估是指应用DSA、脑灌注成像和/或经颅彩色多普勒超声(TCD)检查等评估侧支循环代偿及脑血流储备,对于鉴别血流动力学型TIA及指导治疗非常必要。
如果怀疑患者为心源性栓塞,或45岁以下颈部和脑血管检查及血液学筛选未能明确病因者,推荐进行经胸超声心动图(TTE)和/或经食管超声心动图(TEE)检查[1],可能发现心脏附壁血栓、房间隔的异常(房室壁瘤、卵圆孔未闭、房间隔缺损)、二尖瓣赘生物以及主动脉弓粥样硬化等多栓子来源。
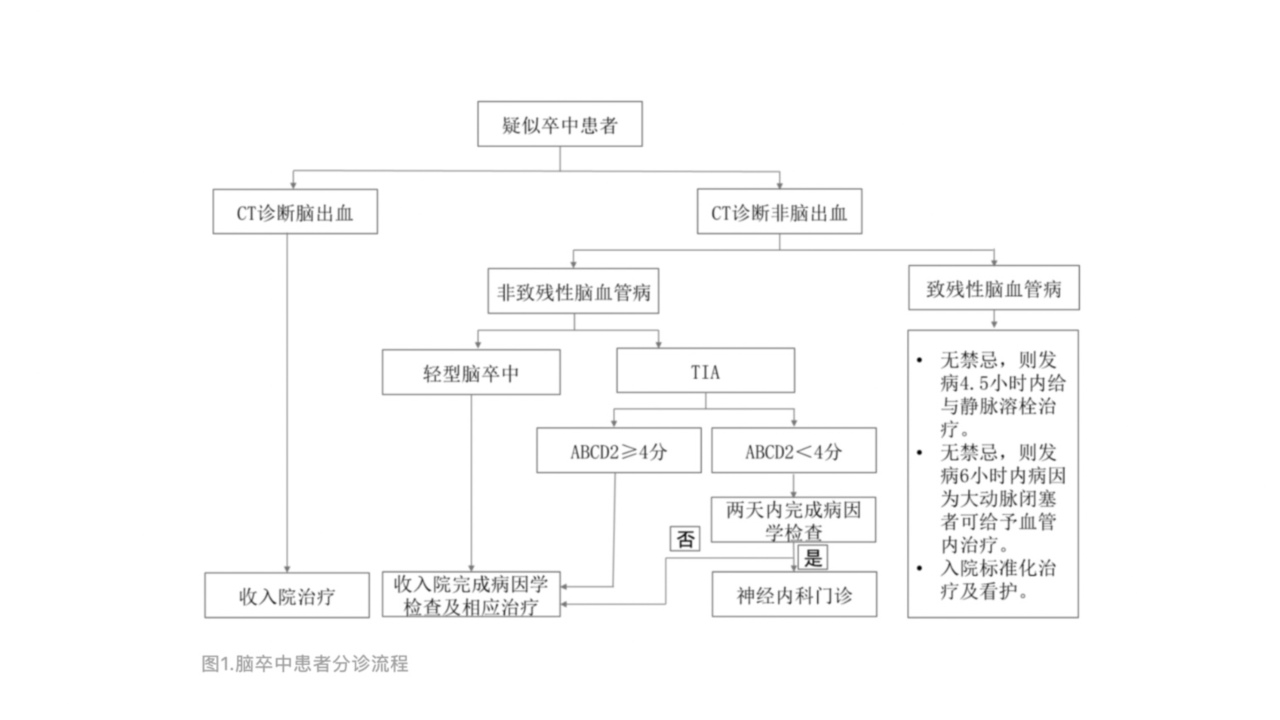
图1.脑卒中患者分诊流程
由于非致残性缺血性脑血管病溶栓治疗虽然可能获益,但证据不充分,可根据医师及患者实际情况个体化选择是否进行溶栓治疗。
二、短暂性脑缺血发作的治疗
急性缺血性脑卒中的处理包括早期诊治、以及根据患者自身情况尽早进行预防。
1、急性期溶栓治疗
TIA是重要的急性病症,早期致残率及复发风险高,在急诊时,对症状持续大于等于30分钟者,应按急性缺血性脑卒中流程开始绿色通道评估。但目前TIA溶栓治疗仍缺乏循证医学证据,建议对于合并大动脉狭窄、国国立卫生院卒中量表(NIHSS)评分高的患者,参考缺血性脑卒中急性期血管再通治疗原则进行静脉溶栓或机械取栓等治疗。
2、口服抗栓药物治疗
非心源性TIA的抗栓治疗:对于非心源性短暂性脑缺血发作的患者,建议给予口服抗血小板药物而非抗凝药物预防脑卒中复发及其他心血管事件的发生。阿司匹林或氯吡格雷均可以作为首选抗血小板药物,具体用药应根据患者情况来决定。非心源性TIA患者,不推荐常规长期应用阿司匹林联合氯吡格雷抗血小板治疗。
心源性栓塞性TIA的抗栓治疗:对伴有心房颤动(包括阵发性)的短暂性脑缺血发作患者,推荐使用适当剂量的华法林口服抗凝治疗,预防再发的血栓栓塞事件。达比加群、利伐沙班、阿哌沙班以及依度沙班等新型口服抗凝剂可作为华法林的替代药物。
3、症状性大动脉粥样硬化性短暂性脑缺血发作的非药物治疗
颈动脉颅外段狭窄:对于近期发生的短暂性脑缺血合并同侧颈动脉颅外段中、重度狭窄(50%~99%)的患者,如果预计围手术期死亡和脑卒中复发风险小于6%,推荐进行CEA或CAS治疗。不论是否进行CEA或CAS的选择,应根据患者个体化情况决定,颈动脉颅外段狭窄程度小于50%时,不推荐行CEA或CAS治疗。
颅外椎动脉狭窄:伴有症状性颅外椎动脉粥样硬化狭窄的短暂性脑缺血发作患者,内科药物治疗无效时,可选择支架置入术作为内科药物治疗的辅助技术手段。
锁骨下动脉狭窄和头臂干狭窄:锁骨下动脉狭窄或闭塞引起后循环缺血症状(锁骨下动脉盗血综合征)或颈总动脉或者头臂干病变导致的短暂性脑缺血发作患者,如果标准内科药物治疗无效,且无手术禁忌,可行支架置入术或外科手术治疗[1]。
颅内动脉狭窄:对于症状性颅内动脉粥样硬化性狭窄大于等于70%的TIA患者,在标准内科药物治疗无效的情况下,可选择血管内介入治疗作为内科药物治疗的辅助技术手段,但对于患者的选择应严格且慎重。
4、危险因素控制
缺血性卒中和短暂性脑缺血发作(TIA)是最常见的脑血管病类型。有效的二级预防是减少卒中复发、致残和死亡的重要措施。
(1)血压控制建议
中国缺血性卒中和短暂性脑缺血发作二级预防指南建议既往未接受降压治疗的缺血性卒中或TIA患者,发病数天且病情稳定后如果收缩压大于等于140mmHg或舒张压大于等于90mmHg,如无绝对禁忌,可启动降压治疗。既往有高血压病史且长期服药的缺血性卒中或TIA患者,如无绝对禁忌,发病数天且病情稳定后可以重新启动降压治疗。对于血压小于140/90mmHg的患者,启动降压治疗的获益并不明确。
对于降压目标,如患者能耐受,推荐收缩压降至130mmHg以下,舒张压降至80mmHg以下;对于由颅内大动脉狭窄(70%~99%)导致的缺血性卒中或TIA患者,如患者能耐受,推荐收缩压降至140mmHg以下,舒张压降至90mmHg以下。
(2)血脂控制
中国缺血性卒中和短暂性脑缺血发作二级预防指南建议:对于非心源性缺血性卒中或TIA患者,LDLC水平大于等于2.6mmol/L(1000mg/L),推荐给予高强度他汀治疗,以降低卒中复发风险。对于合并颅内外大动脉粥样硬化证据的非心源性缺血性卒中或TIA患者,推荐给予高强度他汀治疗,需要时联合依折麦布,将LDLC水平控制在1.8mmol/L(700mg/L)及以下或将LDLC水平降低50%及以上,以降低卒中和心血管事件风险。
(3)血糖控制
糖尿病、糖尿病前期或胰岛素抵抗是缺血性卒中复发或死亡的独立危险因素,应重视对卒中患者糖代谢状态的筛查。缺血性卒中或TIA患者发病后推荐急性期应用HbA1c筛查糖尿病和糖尿病前期,无明确糖尿病病史或未明确诊断糖尿病的患者,在急性期后推荐接受OGTT筛查糖尿病前期和糖尿病。对合并糖尿病的缺血性卒中或TIA患者,急性期后血糖控制目标值应个体化,严格控制血糖(如HbA1c小于等于7%)对预防卒中复发的作用尚不明确;制订个体化的血糖控制目标,警惕低血糖事件带来的危害。
(4)吸烟
有吸烟史的缺血性卒中或TIA患者均应戒烟,必要时可求助专业医疗机构,或去三甲医院戒烟门诊就诊。
(5)睡眠呼吸暂停
对于缺血性卒中/TIA患者,根据病情需要可进行临床评估协助诊断睡眠呼吸暂停,对于缺血性卒中/TIA合并OSA患者,采用正压通气治疗有助于神经功能恢复及改善OSA相关症状。
(6)高同型半胱氨酸血症
对近期发生缺血性卒中或TIA且合并HHcy患者,补充叶酸、维生素B6以及维生素B12可降低同型半胱氨酸水平,但尚无证据支持降低同型半胱氨酸水平能够减少卒中复发风险。
短暂性脑缺血发作为慢性反复发作性临床综合征,发作期间可出现明显的局限性脑功能障碍表现。从而影响患者的生活质量和工作能力,不同程度地削弱患者的社会适应能力。罹患TIA后,患者对于疾病的预后极为担心,从而导致焦虑、多疑、抑郁等情感障碍。负性情绪可影响神经内分泌系统,加重心理状态的改变。因此,建议患者定时体检,并保持健康的生活作息,同时应加强体育锻炼,控制高糖、高油、高盐食物的摄入。
参考文献:
[1]国家卫生健康委员会.中国脑卒中防治指导规范(2021年版)
[2]中华医学会神经病学分会,中华医学会神经病学分会脑血管病学组.中国缺血性卒中和短暂性脑缺血发作二级预防指南2022[J].中华神经科杂志,2022,55(10):1071-1110.DOI:10.3760/cma.j.cn113694-20220714-00548.
[3]中华医学会神经病学分会,中华医学会神经病学分会脑血管病学组.中国急性缺血性脑卒中诊治指南2018[J].中华神经科杂志,2018,51(9):666-682.DOI:10.3760/cma.j.issn.1006-7876.2018.09.004.
编辑|暖暖
排版|暖暖
审核|里里

