
子宫内膜间质肿瘤(EST)是一种发病率远较平滑肌瘤少见的女性生殖道肿瘤,临床表现与一般的妇科疾病类似,易被误诊、漏诊,且其诊断只能依据肿瘤的病理形态和免疫组织化学确诊,对该肿瘤早发现、早诊断、早治疗尤为重要。本文中,北京大学第一医院太原医院倪妍主任为大家分享了高级别子宫内膜间质肉瘤的诊治进展及相关病例。

子宫内膜间质肿瘤最早由TaylorHB和NorrisHJ于1966年首次报道,并初步阐述了53例子宫内膜间质肿瘤的临床和病理学特征,至今其分类已经过多次修改。
2014年世界卫生组织(WHO)女性生殖器官肿瘤分类标准第四版将其分类:
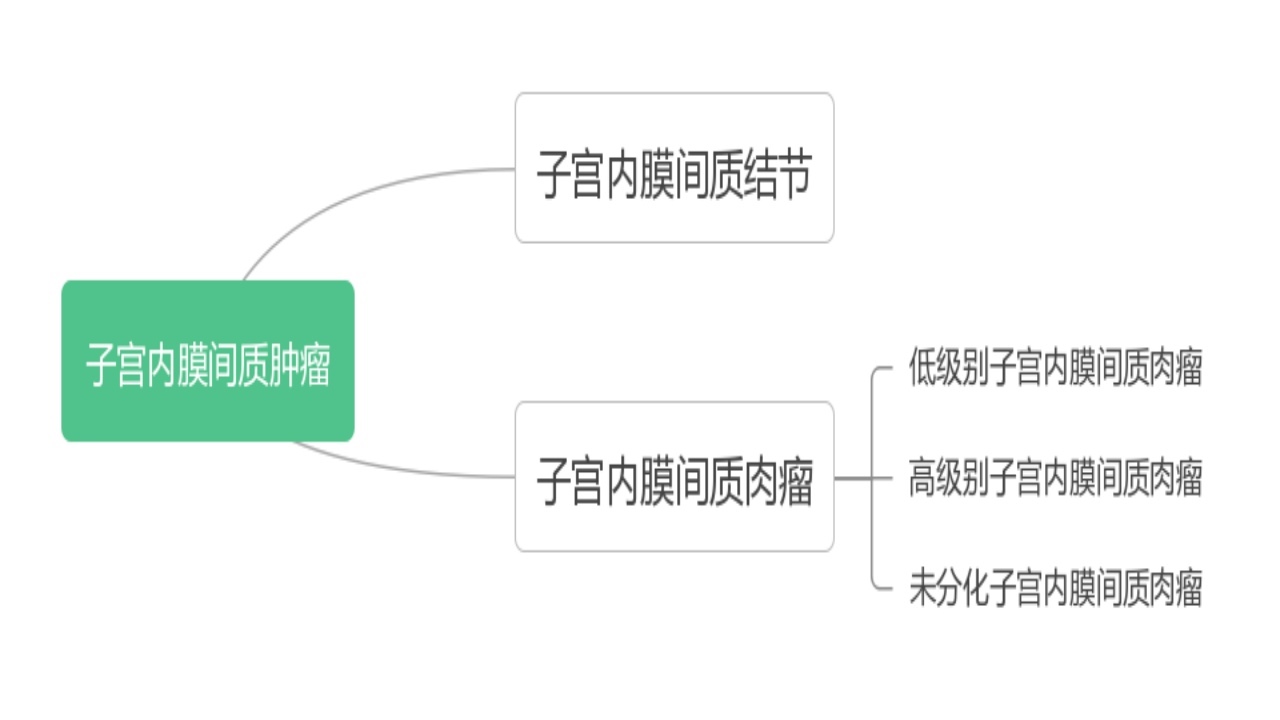
其中子宫内膜间质结节(ESN,endometrialstromalnodule)属于良性肿瘤,子宫内膜间质肉瘤(ESS,endometrialstromasarcroma)属于恶性肿瘤,是第二常见的子宫肉瘤,占子宫肉瘤的10%,占子宫恶性肿瘤的0.2%。
无特异性,包括异常阴道流血,腹部包块,下腹痛,局部压迫症状;三种亚型的发病年龄与月经状态有所不同。
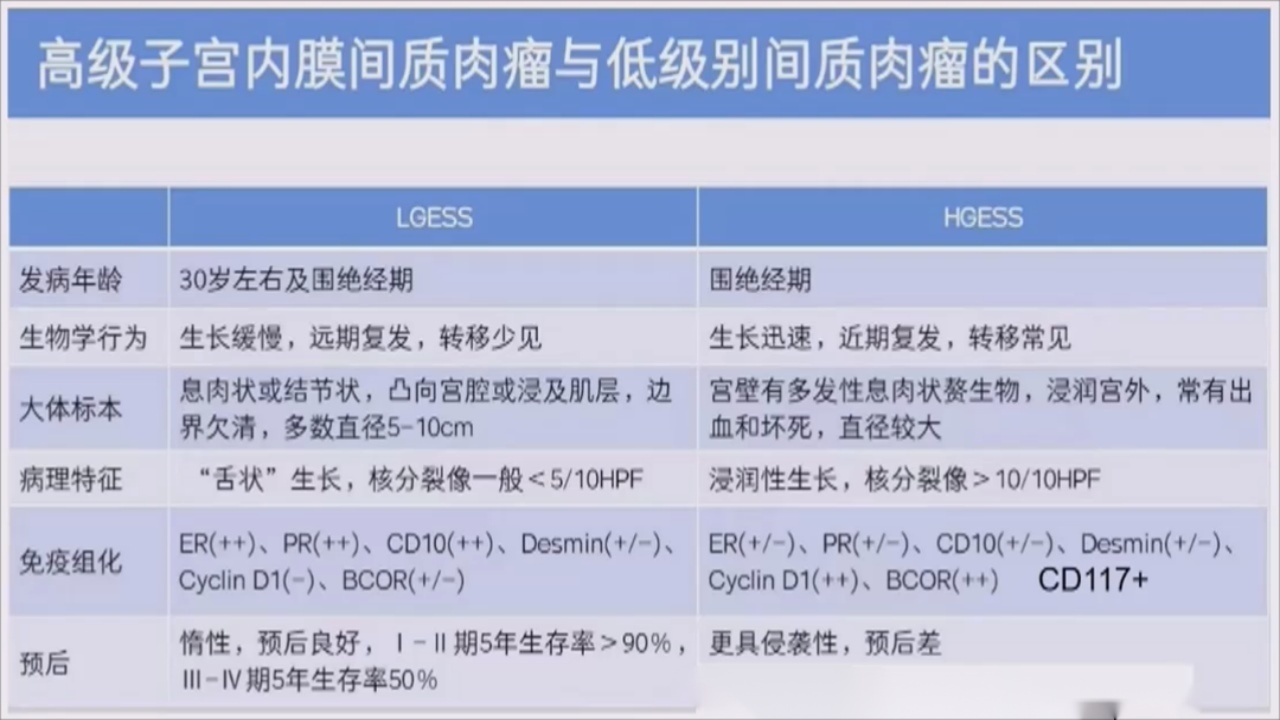
(一)低级别子宫内膜间质肉瘤(LG-ESS)
LG-ESS多见于围绝经期女性,通常在40-55岁,绝经前发病。患者多无特异性临床症状,部分患者可有痛经、月经改变,容易被误诊为子宫腺肌瘤、子宫肌瘤进而延误治疗,有1/3的患者就诊时出现子宫外侵犯及扩散。
(二)高级别子宫内膜间质肉瘤(HG-ESS)
HG-ESS发病年龄为28-67岁(平均年龄50)。恶性程度高,侵袭能力强,病情进展快,大多数初次就诊时已发展至晚期。HG-ESS是极为罕见的高度恶性肿瘤,缺乏特异的临床表现和肿瘤标志物,术前诊断困难,早期常误诊为子宫平滑肌瘤;绝大多数病灶位于子宫内,也有罕见者原发于卵巢,可能与子宫内膜异位症有关。
(三)未分化子宫内膜间质肉瘤(UES)
UES多见于绝经后女性,平均发病年龄为60岁。该类型肿瘤进展迅速,临床表现为肿瘤压迫,子宫外转移的症状,甚至可能出现肺部转移的症状。
ESS的最终诊断是依据术中的冰冻病理甚至是术后的石蜡病理确诊,“迟到的诊断”使临床工作者陷入被动处境,也使患者遭受补充手术的二次伤害。
妇科腔镜手术技术的快速发展与应用,使绝大多数的患者更倾向于选择微创的手术方式,例如腹腔镜下“子宫肌瘤”剔除术或腹腔镜子宫腺肌病切除子宫,随之带来的问题是腹腔内“子宫肌瘤”粉碎取出过程中增加了盆腹腔内播散的风险,经阴道肌瘤旋切也可能造成盆腔内扩散。
ParkJeong-Yeol等的研究表明,80%的ESS患者术前被拟诊为“子宫肌瘤/腺肌瘤”,再加上50%的LG-ESS患者处于绝经前,无切除子宫意愿,部分年轻患者仍有生育要求,最终治疗方案选择为“肌瘤剔除术”。
Raine-BennettT等的研究表明,有电动旋切器应用史的子宫肉瘤患者术后复发率为72.2%,无电动旋切器应用史的子宫肉瘤患者术后复发率为41.2%,而且电动旋切器的使用导致子宫肉瘤患者术后1年生存率大幅度降低。
(一)临床症状与诊刮
ESS术前诊断困难,误诊率高,常出现诊断迟于治疗的窘境。
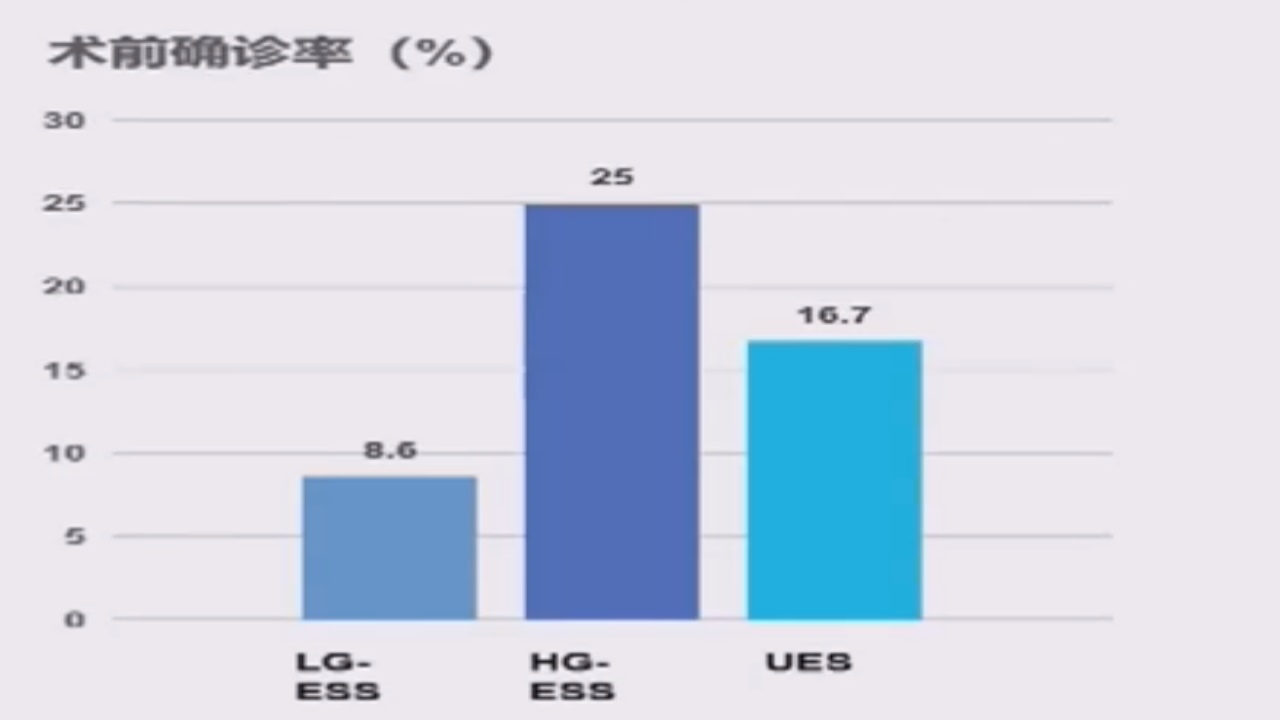
HG-ESS、UES的术前确诊率高于LG-ESS的原因可能是HG-ESS、UES的侵袭能力强,病情进展迅速,导致临床表现及体征明显,进而促进了术前诊断。
ESS瘤体多位于宫腔内,子宫内膜诊刮术、宫腔镜下活检术可能会使术前诊断受益,诊刮术对ESS的术前诊断意义重大,灵敏度高达71.4%。由于取材手段自身的限制,子宫内膜诊刮术会遗漏肌壁间及子宫外ESS的诊断。
目前病理学仍是ESS确诊的主要方法及金标准,必要时可结合免疫组化,同时应重视未预料ESS的诊断问题。
病理学方面由于ESS与正常子宫内膜间质的相似程度较高,仅根据术前诊刮或宫腔镜活检的少量组织很难做出ESS的准确诊断,明确的诊断需要进一步依据手术切除的整体标本,因此无法早期且准确的做出术前诊断。
(二)血清学检查
术前粒淋比
术前粒淋比大于2的ESS患者,提示UES、HG-ESS的可能性更大。
乳酸脱氢酶(LDH)
研究显示多种恶性肿瘤(包括ESS在内)患者血清中的LDH水平升高;A型LDH和D型LDH在子宫肉瘤中呈现特异性的高表达水平;血清中的LDH及其亚型表达情况使ESS的术前诊断受益。
血清学及影像学二者的联合应用
血清学和影像学联合应用可有效初步筛选出ESS的疑似患者,进而行术前病理学诊断;GotoA等的相关研究表明,磁共振成像联合LDH诊断子宫肉瘤的准确率高达100%。
(三)超声诊断
超声检查是诊断ESS最便捷、常用、安全的诊断方法。对于超声检查发现的肿瘤直径大的(大于等于8cm)、单发、伴有短期内快速增大、变性、异常丰富的血流信号的“子宫肌瘤”或“盆腔包块”应予以高度重视,警惕其发生ESS的可能。
ESS的超声分型可分为以下三型:
宫腔型:宫腔内占位呈高回声,具有边界较清特征,团块之间具有丰富血流信号。
肌壁型:呈斑片稍弱回声,早期回声分布均匀,病灶变性坏死可呈均匀增强回声。
宫外型:大部分是囊实混合性改变,一般合并盆腔积液。
(四)影像学诊断
ESS的CT特征包括囊实性改变,实性区域动脉期显著强化,静脉期、延迟期持续不均匀强化。
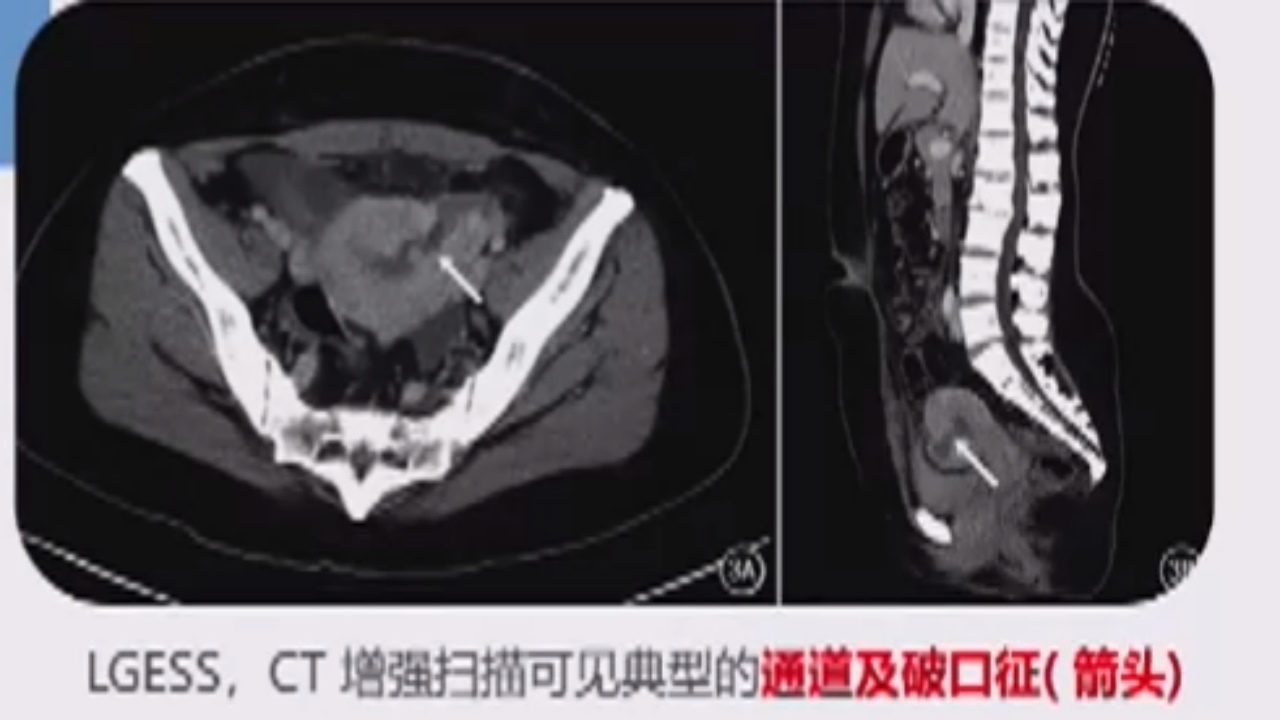
LGESS的CT增强扫描可见典型的通道及破口征。CT表现为低密度,增强扫描不强化。MRI表现为T1WI、T2WI、DWI(扩散加权成像),均为低信号。
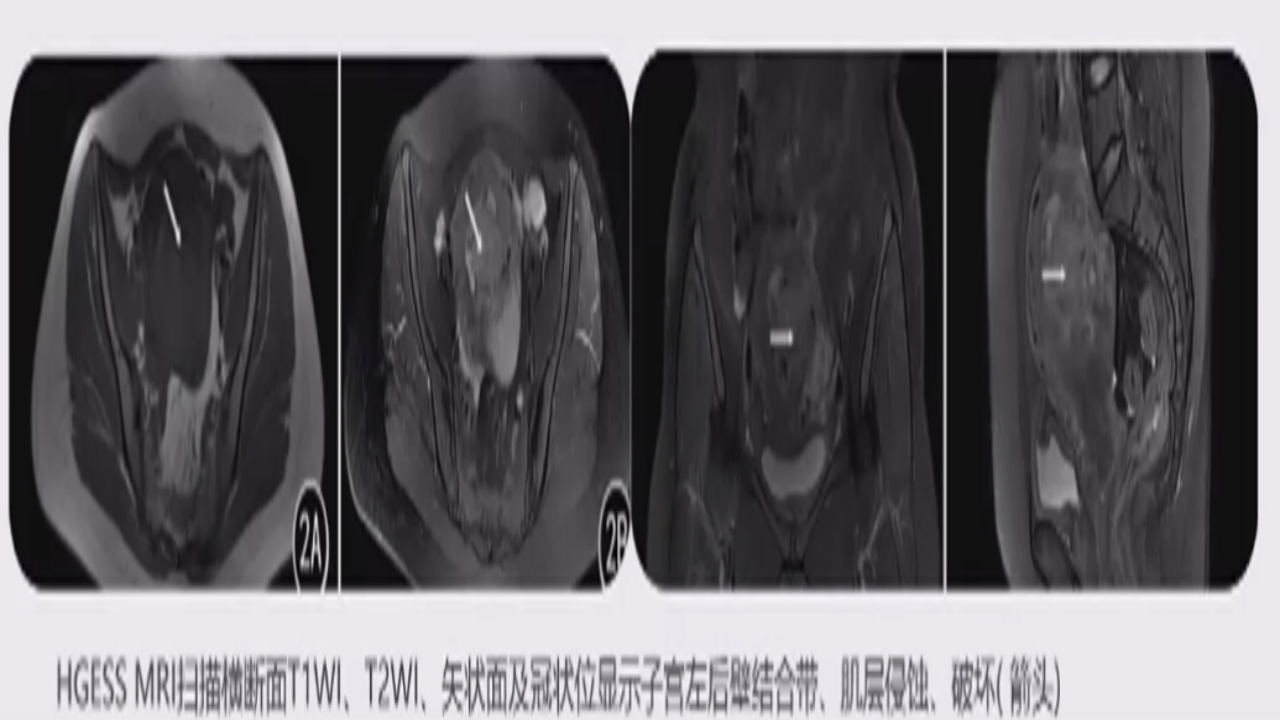
HG-ESSMRI特点:羽毛状强化是其特征。
LG-ESSMRI特点:“蠕虫袋样”边缘或壁结节。
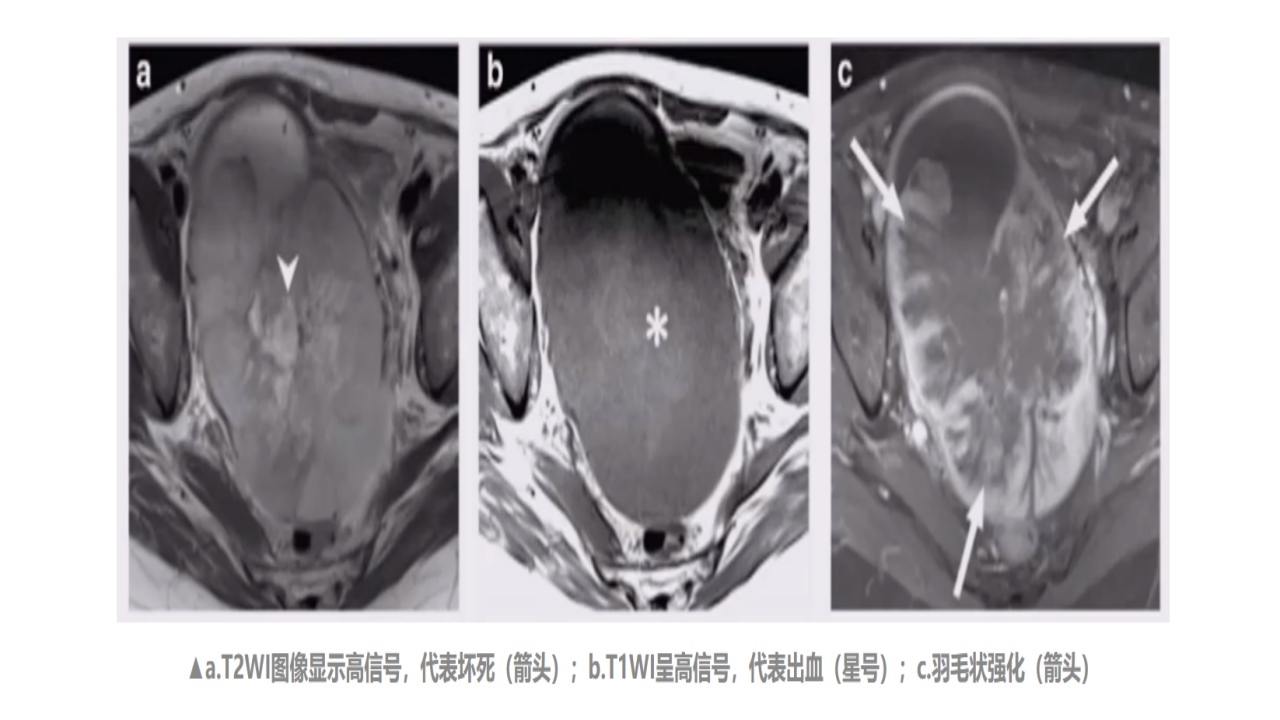
MRI能定性不确定的子宫肌层肿块,推荐为ESS首选的影像学诊断方法。需要注意的是,临床医生在阅片时,应根据肿瘤侵袭性生长、强化程度、淋巴血管是否侵犯、组织坏死、T2WI周围低信号进行鉴别。
(五)肿瘤标志物及基因学
HGESS没有特征性的肿瘤标志物,融合基因检测对鉴别诊断具有较高价值。通常包括对BCOR、ZC3H7B、YWHAE-NUTM2A/2B、CCNB3等基因片段进行FISH(荧光原位杂交技术)检测,靶向RNA测序,BCOR免疫组化检测等,但其操作难度大,耗时长,费用昂贵,目前主要用于基础研究,临床尚未广泛实施。
(六)病理学特点
HGESS肉眼观:可形成子宫腔内息肉样赘生物或呈浸润性生长侵犯子宫肌壁;切面常呈鱼肉状,常伴有广泛出血和坏死的区域。
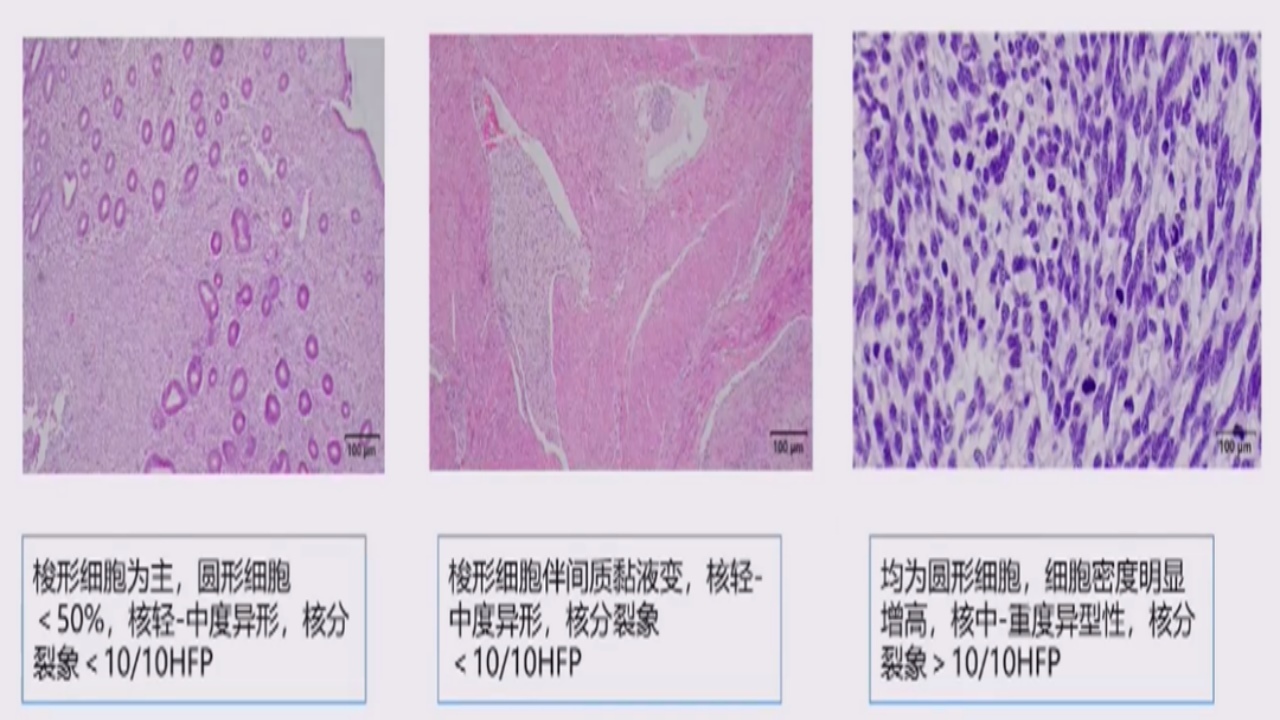
HGESS镜下观:肿瘤细胞广泛侵犯肌层,呈巢状和假腺样结构分布;以圆形细胞为主:胞核更大,核轮廓不规则,缺乏明显的核仁,核分裂象通常大于10个;偶伴有低级别的棱形细胞成分。
HGESS免疫组化:YWHAE基因易位阳性,肿瘤细胞弥漫性表达CyclinD1和BCOR,部分表达CD10;不表达ER、PR、结蛋白。研究证实BCOR是YWHAE-NUTM2相关的HG-ESS和伴有BCOR改变的子宫肉瘤的敏感免疫组织化学标志。BCOR基因易位阳性,弥漫性表达CyclinD1和BCOR;均表达CD10;部分性表达ER、PR。
意义:依据以上不同的形态学及免疫组织化学特征,可在光镜下对HG-ESS的类型初筛,以节约分子病理诊断的成本,但核分裂数对高级别ESS和低级别ESS的鉴别无决定性意义。
临床分期:独立危险因素,分期越晚,预后越差。
切缘性质:影响预后的重要指标之一。
组织学亚型:独立危险因素,分化越低预后越差。中位生存时间:LG-ESS(48M)、HG-ESS(17M)、UES(8M)。
术前粒淋比:独立危险因素。
复发:导致预后不良的重要因素。对常规治疗手段敏感度较低,缺乏治疗方案的共识,一旦复发意味着死亡。复发率:UES大于HG-ESS(50%)大于LG-ESS(33%)。复发时间:UES(1.5M)大于HG-ESS(3.75M)大于LG-ESS。
子宫肉瘤一般按国际抗癌协会(UICC-AJCCS)子宫肉瘤的分期标准进行临床分期,近年来也有人主张子宫内膜间质肉瘤和恶性苗勒管混合瘤参照1988年FIGO子宫内膜癌的手术病理分期标准分期。
UICC-AJCCS分期标准子宫肉瘤的临床分期:
Ⅰ期:癌肿局限于宫体;
Ⅱ期:癌肿已累及宫颈管;
Ⅲ期:癌肿已超出子宫,侵犯盆腔其他脏器及组织,但仍限于盆腔;
Ⅳ期:癌肿超出盆腔范围,侵犯上腹腔或已有远处转移。


HG-ESS、UES的治疗方案推荐为手术+放、化疗等的综合性治疗。与LG-ESS相比,HG-ESS、UES的侵袭能力强、转移早、复发率高、复发时间早、预后更差;一经发现多为晚期,患者就诊时往往已经出现广泛转移或远处转移,病死率较高。因其缺少雌、孕激素受体表达,通常对激素治疗不敏感,激素治疗主要用于LGESS。
(一)HGESS手术治疗
早期(Ⅰ-Ⅱ期):子宫全切术+双侧附件切除术;
晚期(Ⅲ-Ⅳ期):肿瘤细胞减灭术;
除非临床或影像学提示有淋巴结受累,否则不建议行淋巴结切除术。绝经前妇女的附件是否可以保留需要经过个体化评估后决策,同时需要充分告知患者保留附件的风险。
(二)放疗和化疗
辅助放疗主要用于有肿瘤残存或有亚临床转移区域的补充治疗,或复发/转移病灶的姑息性治疗。盆腔外照射作为HG-ESS的辅助治疗已得到了广泛的应用,可减少术后盆腔复发,但不能提高患者的总生存率。
辅助化疗主要用于HG-ESS、UES,不推荐LGESS。单药化疗方案包括多柔比星、表柔比星、异环磷酰胺、达卡巴嗪、吉西他滨、艾瑞布林、曲贝替定等。联合化疗方案包括吉西他滨+多西他赛(应用最广)、多柔比星+异环磷酰胺、多柔比星+达卡巴嗪、吉西他滨+达卡巴嗪等。
有研究发现,在放疗的基础上联合化疗可提高患者3年无瘤生存率,且有提高生存率的倾向。
(三)HIPEC
腹腔热灌注化疗(HIPEC)可用于治疗ESS伴有腹水或播散性腹膜腔转移的患者,也可作为难治性胸腔积液、腹水患者的姑息性治疗。此外,HIPEC还可预防使用碎瘤器或碎宫器后术后发现的ESS。
(四)复发性ESS的治疗
1.局部复发或孤立转移灶:手术切除复发病灶,术中可加行放疗;
2.复发病灶切除不满意者:术后可补充盆腔外照射,必要时加行阴道后装或全身治疗;
3.身体难以耐受或拒绝再次手术者:直接选择盆腔外照射,根据病情加行阴道后装或全身治疗;
4.播散性转移:予以全身性治疗或姑息性放疗以改善局部症状。
北京大学第一医院太原医院妇产科主任,山西医科大学、长治医学院教授,硕士研究生导师。
先后在复旦大学附属妇产科医院进修一年;北京大学人民医院研修一年;台湾中国医药大学附设医院、爱丁堡皇家医院访问学者;牛津大学附属churchill医院、美国休斯顿贝勒医学中心访问学者;太原市医师协会妇科肿瘤专业委员会主任委员;山西省医学会妇科肿瘤专业委员会常委;山西省医师协会妇产科分会常委;山西省医学会妇产科专业委员会委员;山西省优生优育协会盆底学组副主任委员;山西医院管理协会妇科肿瘤学组副主任委员;山西省专家学者协会医学分会妇产科专业委员会副主任委员;山西省妇幼保健协会微创专业委员会副主任委员;中国医药教育学会宫颈病变专业常委;中国医学装备协会妇产科装备专业委员会常委;北京妇产学会内分泌分会第一届常务委员;美国妇科腔镜AAGL会员;世界内镜医师协会妇科协会委员;山西省劳动模范;山西省三晋骨干英才获得者。
主要从事妇科肿瘤、女性盆底障碍性疾病、生殖道畸形、子宫内膜异位症等疾病的诊治。
[声明:本网站所有内容,凡未注明来源为“转载”,版权均归巢内网所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:巢内网”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们]

