文韬“武”略|妇科肿瘤专题课程
2023年2月27日,文韬“武”略第四讲,子宫颈癌手术包括子宫颈锥切、子宫颈切除、广泛子宫颈切除、广泛子宫切除术(RH)等术式。广泛子宫切除术是最常实施的子宫颈癌手术之一,术后尿潴留是其最常见的并发症,与术中盆腔自主神经损伤有关,因此,保留盆腔自主神经的广泛性子宫切除术(NSRH),可以明显减少尿潴留等并发症的发生。郑州大学第二附属医院赵虎教授在“文韬武略”精品妇科学术公开课中讲解了《宫颈癌保留盆腔自主神经手术的要点》,本文对其主要内容进行整理。
一、认识盆腔自主神经

2、盆腔自主神经
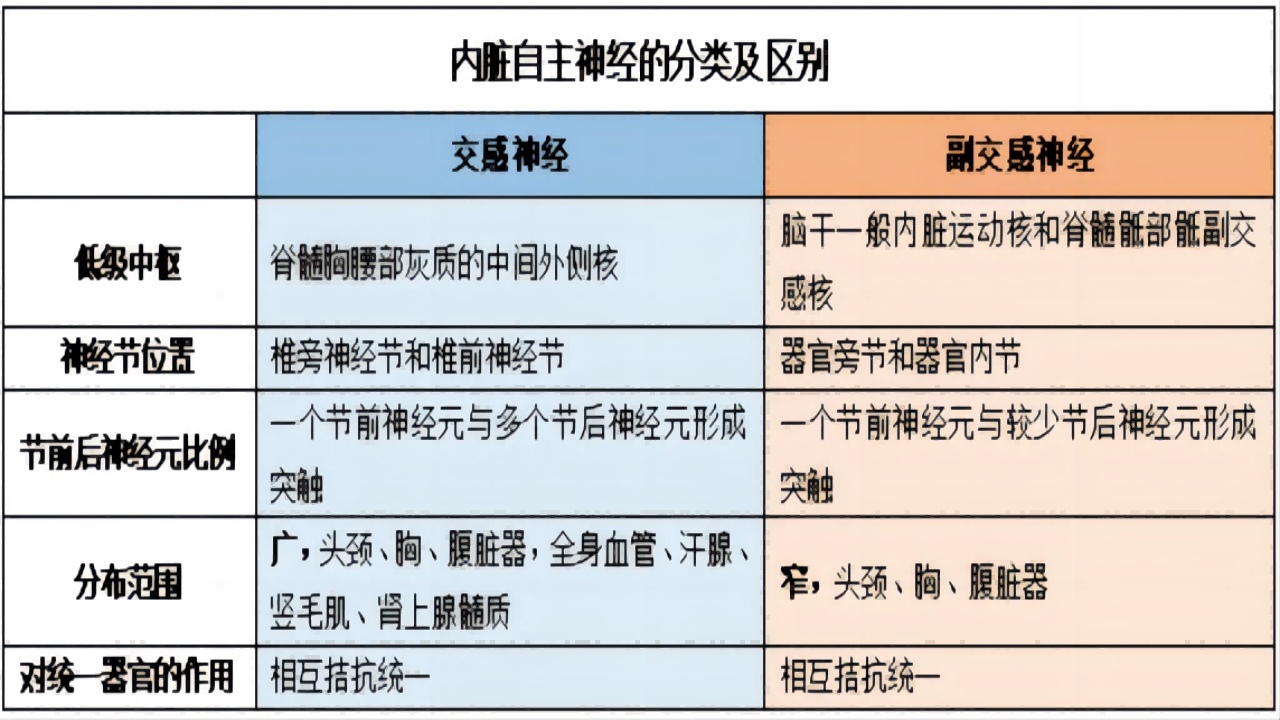
盆腔自主神经的交感神经起源于T12、L1、L2、L3、L4、L5,副交感神经起源于S1、S2、S3、S4,由腹下神经(交感神经)、盆腔内脏神经(副交感神经)及其汇合形成的下腹下神经丛构成。
(1)腹下神经(交感神经)主干由上腹下神经丛汇集而成,起源于T11至L2的交感神经,于腹主动脉前方交织成上腹下神经丛,沿髂总血管向下走行至骶岬水平,发出左、右腹下神经各一束。腹下神经紧贴直肠系膜,于宫骶韧带外侧,行走于输尿管背侧,到达子宫动脉水平,与骶交感神经节的节后纤维融合,并与盆腔内脏神经(副交感神经)汇合,形成下腹下神经丛(盆丛)。
(2)盆腔内脏神经(副交感神经)起自于S2~S4脊髓灰质的中侧区,主要行走于主韧带内子宫深静脉的下方、构成了主韧带的“神经部”。
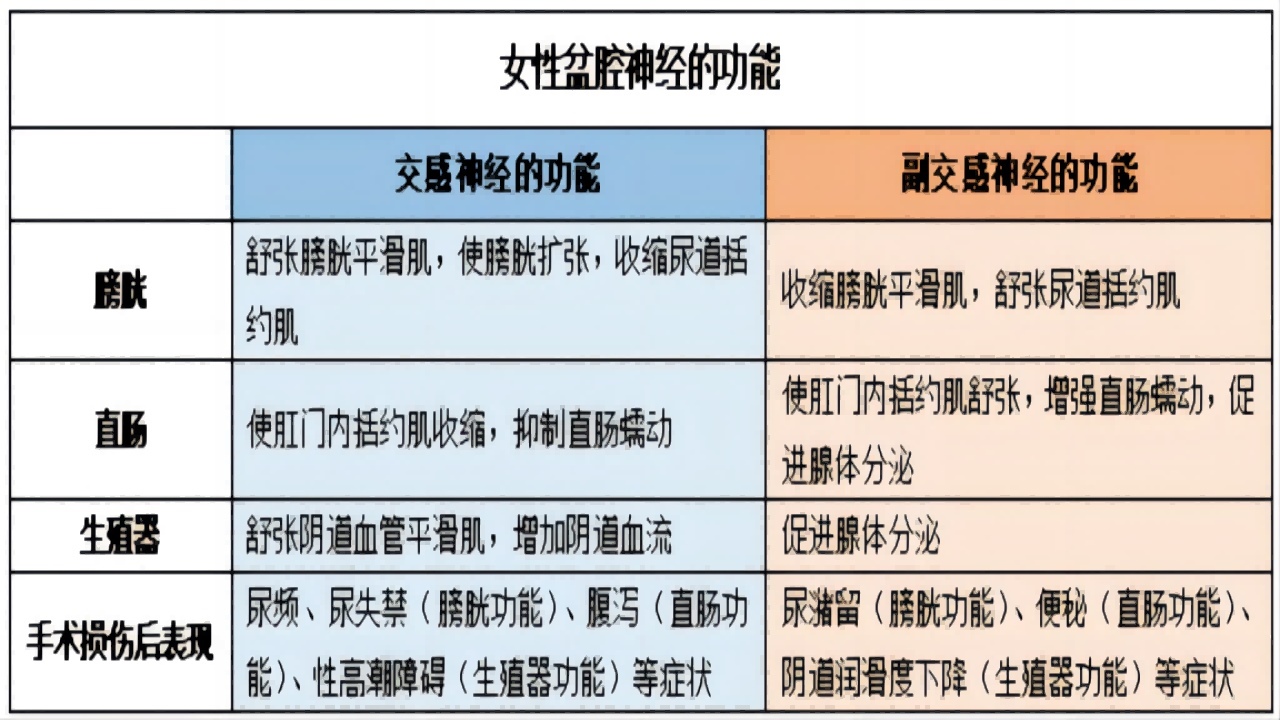
(3)女性下腹下丛是由盆腔内脏神经与腹下神经在主韧带与宫骶韧带之间交汇形成的神经丛,简称“盆丛”,盆丛的主要分支包括输尿管支、膀胱支、子宫体支、宫颈支、阴道支、阴蒂支、直肠支。盆丛及其分支的解剖学标志,也被形象地称为“十字交叉”,其中的“一横”是盆腔内脏神经和盆丛的子宫阴道支,其中的“一竖”是腹下神经和盆丛膀胱支。盆丛的分支内均含有交感神经及副交感神经成分,支配直肠、子宫、膀胱和阴道的生理功能(具体如下表),若盆腔手术使神经损伤,将会对其支配的器官功能产生影响。因此,保留盆腔自主神经的宫颈癌手术对患者预后及生活质量的改善有很重要的意义。
二、NSRH手术要点
▷宫颈癌手术规范化发展之路回顾:
•1898年,Wertheim报道首例子宫根治术(里程碑);
•1944年,Meigs改进Wertheim术式,奠定了Wertheim-Meigs术式在宫颈癌手术中的地位(经典术式,临床常用);
•1961年,Okabayashi完成了世界上首例NSRH手术;
•1974年,Piver提出了宫颈癌手术的Piver分型(见下表1);
•1994年,Dargent报道了首例保留生育功能的宫颈癌手术;
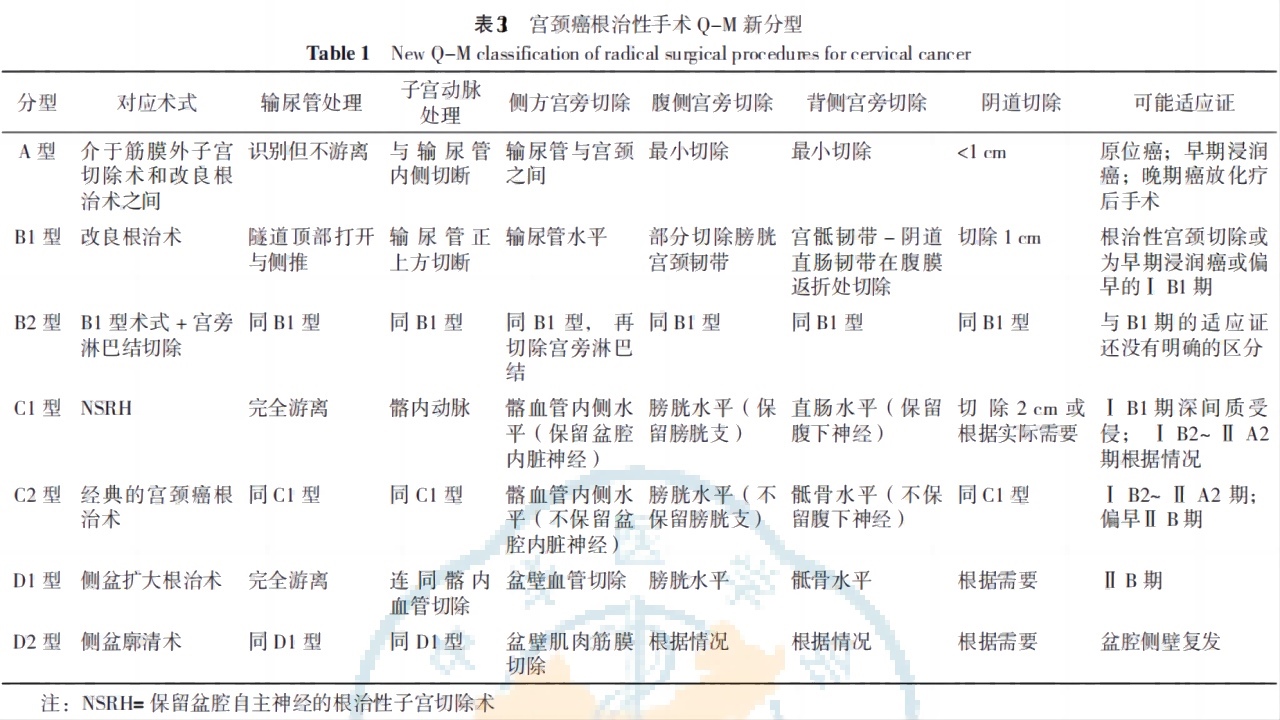
•2008年,Querleu-Morrow提出了宫颈癌手术的Q-M分型(见下表2),并在2017年进一步改良该分型(见下表3)。

▷NSRH手术的发展史回顾:
•1944年,Okabayashi(冈林)提出保留盆腔的神经来改善患者膀胱功能的设想;
•1961年Okabayashi(冈林)的学生小林隆完成了世界上第1例保留神经的子宫颈癌根治术,他认为保留支配膀胱的副交感神经是关键,其贡献是切除主韧带时识别并保留盆腔内脏神经;
•1988年,Sakamoto发表了世界上第1篇保留神经的子宫颈癌手术的英语论文,并命名为“Tokyo术式”,也叫“东京术式”提出主韧带由“血管部”和“神经部/索状部”组成;
•1991年,该术式被正式命名为“保留神经的广泛子宫切除术(NSRH:nerve-sparingradicalhysterectomy)”;
•2007年Fujii等认为膀胱宫颈韧带的处理是NSRH手术的关键。
•国内陈春林教授提出了系统保留盆腔自主神经(SNSRH:systematicnerve-sparingradicalhysterectomy),即主韧带内的盆腔内脏神经、骶韧带内的腹下神经、盆丛的膀胱支均需要保留。
1、NSRH手术的适应证和禁忌证
一直以来对于NSRH的手术适应证没有统一的意见。早在2015年,陈春林教授就建议NSRH手术的适应证为:(1)IB1期(肿瘤直径<4cm)子宫颈癌患者,对于癌灶巨大的IB2期患者建议术前先行新辅助化疗缩小病灶后再手术;(2)ⅡA1期的子宫颈癌患者,可以选择一侧阴道穹隆有较小浸润的病例,非浸润一侧行NSRH手术,浸润一侧行不保留神经的广泛性子宫切除术。
到了2021年,《保留盆腔自主神经的子宫颈癌根治性手术中国专家共识》推荐:在缺乏足够的前瞻性临床研究证据的情况下,专家建议对肿瘤直径≤4cm的IB期、无宫颈深间质浸润、无淋巴-脉管间隙受侵、无阴道受侵、无淋巴结转移的危险因素者实施C1型手术。如遇到阴道受侵的ⅡA1期患者,可以根据情况保留没有阴道侵犯的一侧盆腔自主神经,以兼顾患者生活质量及肿瘤治疗的安全性。
有关NSRH手术的禁忌证,《保留盆腔自主神经的子宫颈癌根治性手术中国专家共识》推荐:当宫颈活检或者宫颈锥切提示有神经周围侵犯(PNI,嗜神经侵袭)的相关情况时,应视为C1型手术的禁忌证。
2、NSRH手术的要点
(1)熟悉掌握宫旁隙解剖。首先要找到输尿管、髂内动脉后,顺行而下,显露脐动脉,打开闭孔间隙,然后把宫旁间隙一一打开,分别是直肠侧间隙偏外侧的拉式间隙(显露腹下神经)、膀胱侧间隙(打开要充分)、直肠侧间隙偏内侧的欧式间隙、膀胱-阴道间隙、直肠-阴道间隙。
(2)克服手术难点,处理好输尿管隧道。输尿管隧道包括血管部和韧带部,处理好宫旁间隙是打开输尿管隧道的基础,先处理隧道的前叶,将子宫动脉的输尿管支、膀胱支离断,打开隧道前叶的血管部,再充分暴露第四间隙和第五间隙,切断膀胱宫颈阴道韧带的前叶(即韧带部);然后再处理隧道的后叶(输尿管床),完全游离输尿管。
(3)辨认腹下神经、盆腔内脏神经、盆丛及膀胱支,并避免其损伤是NSRH手术的关键。腹下神经可在拉式间隙偏内侧、输尿管的下方显露,多与输尿管并行,通常为多条。盆腔内脏神经自骶髓前干发出,在主韧带内子宫深静脉的下方、构成了主韧带下方的“神经部”。盆丛是由盆腔内脏神经与腹下神经在主韧带与宫骶韧带之间交汇形成“十字交叉”神经丛,纵行的是腹下神经和盆丛膀胱支,横行的是盆腔内脏神经和盆丛的子宫阴道支。离断的是向宫体、宫颈走行的分支,保留向膀胱走行的分支,分离、电凝时注意避免损伤。
三、NSRH术后效果的评估
NSRH主要是保护膀胱功能、直肠功能和性功能。临床上一般对术后直肠和性功能的关注较少。术后膀胱功能评估的主要方法为残余尿量测定和尿流动力学检测。临床常用的是残余尿量测定,若患者术后1-2周之内残余尿量<100ml,则认为手术是比较成功的。而尿流动力学检测评估膀胱功能则更加客观准确。
[声明:本网站所有内容,凡未注明来源为“转载”,版权均归巢内网所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:巢内网”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们]




