无微不至(第二季)|山东省立医院输卵管妊娠大家谈
编者按:宫角妊娠是指胚胎种植在接近子宫与输卵管开口交界处的宫角部的子宫腔内妊娠,是子宫特殊部位妊娠,是“异位妊娠”的一种。研究报道宫角妊娠占所有妊娠的1/76000,占异位妊娠的2%~3%。导致宫角妊娠的原因尚无确切证据支持,考虑与流产史、盆腔手术史、剖宫产史、辅助生殖技术的开展、输卵管病理改变等因素有关。本文中,山东省立医院崔敏主任结合文献资料全面解析了宫角妊娠的病因、分型、症状体征、诊断、治疗以及术后随访等问题。
一、宫角妊娠的概述
宫角妊娠是一种严重危及孕产妇生命安全的疾病,但其发病机制尚不明确且定义较模糊,国内外相关诊疗规范不多。宫角妊娠有三种妊娠结局,首先是胚胎发育不良,自然流产;其次是孕囊向宫腔生长,妊娠或可延至晚期甚至自然分娩。除此之外,孕囊还可向宫腔外扩展生长,使宫角膨胀外凸,宫角部肌层组织逐渐变薄,最终导致血运丰富的宫角部肌层破裂,发生致命的大出血,孕产妇致死率可以高达2%-2.5%。
二、宫角妊娠的高危因素
导致宫角妊娠的高危因素主要见于流产史、盆腔手术史、剖宫产史、辅助生殖技术的开展、输卵管病理改变、子宫内膜异位症、黄体功能不足等。而大部分情况下,宫角妊娠发生的确切原因尚无明确证据支持。
三、宫角妊娠的分型
按照孕囊生长趋势划分,宫角妊娠可以分成两种类型。
Ⅰ型:孕囊大部分在宫腔内生长,宫角部外凸不明显,子宫角部肌层破裂风险低,妊娠或可至中晚期。
Ⅱ型:孕囊主要向宫角外生长,宫角部有明显外凸,子宫角部肌层破裂和大出血风险高。
四、临床症状及体征
宫角妊娠患者临床表现有停经、伴或不伴有阴道流血,宫角破裂时可出现剧烈腹痛及休克症状。因其部位接近宫腔,空间相对较大,肌层较厚,其妊娠可以维持较长时间,肌层破裂大出血时间较输卵管间质部妊娠晚,对孕产妇生命威胁更大。输卵管间质部妊娠破裂平均时间为妊娠12-16周,宫角妊娠破裂时间可以达到中孕晚期甚至孕晚期。
1、临床症状
停经:多有停经史,或表现为阴道的不规则流血。
腹痛:宫角妊娠发生在流产或破裂之前,由于胚胎在宫角部逐渐增大,常表现为一侧下腹部隐痛或酸胀感;当发生破裂时,突感一侧下腹部撕裂样疼痛,常伴有恶心、呕吐;若血液局限于病变区,主要表现为下腹部疼痛;当血液积聚于直肠子宫陷凹时,可出现肛门坠胀感,随着血液由下腹部流向全腹,疼痛可由下腹部向全腹扩散,或者血液刺激膈肌,可引起肩胛部放射性疼痛及胸部疼痛。
阴道流血:胚胎发育不良时常有阴道少量流血,色暗红或深褐,量少呈点滴状,一般不超过月经量,少数患者阴道流血量比较多,类似月经。
晕厥与休克:由于腹腔内出血及剧烈腹痛,会出现与阴道流血量不成正比的晕厥或出血性休克表现,腹腔内出血量越多,流速越快,症状出现越迅速越严重。
2、临床体征
一般情况:当腹腔内出血不多时,血压可代偿性轻度升高;当腹腔出血较多时,可出现面色苍白、脉搏快而细弱、心率增快和血压下降等休克表现。通常体温正常,休克时体温略低。腹腔内血液吸收时体温略升高,但不超过38℃。
腹部检查:宫角妊娠破裂时下腹有明显压痛及反跳痛,尤以患侧为主。出血较多时,腹部可叩及移动性浊音。
妇科检查:阴道内有少数血液,宫角妊娠未发生破裂时,仔细检查可发现子宫大小与停经月份基本符合;Ⅱ型宫角妊娠可触及子宫不对称,一侧宫角明显突出。宫角妊娠破裂时,阴道后穹隆饱满,有触痛;宫颈可有举痛或摇摆痛,患者可迅速出现休克症状。
五、宫角妊娠的诊断及鉴别诊断
1、宫角妊娠的诊断
影像学检查:宫角妊娠诊断首选盆腔超声检查,经阴道超声较经腹部超声准确性高,必要时可行三维超声检查或核磁共振成像检查(MRI)。
Ⅰ型宫角妊娠典型的影像学表现为:①孕囊位于一侧宫角内,周围可见环绕血液;②孕囊大部分位于宫腔并有蜕膜包绕,小部分被宫角肌层包绕且宫角最薄处肌层厚度大于5mm,该侧宫角没有明显外凸;③可见输卵管间质部结构。
Ⅱ型宫角妊娠的典型影像学表现为:①孕囊位于一侧宫角内,周围可见环绕血流;②孕囊小部分位于宫腔并有蜕膜包绕,大部分被宫角肌层包绕且宫角肌层厚度仍大于5mm,该侧宫角明显外凸,严重者患侧宫角向外膨隆极明显,似与宫体分离;③输卵管间质部可见,但不具备输卵管间质线征。
输卵管间质线征指的是从子宫内膜外侧角穿过肌层到达异位孕囊或出血性肿块的细回声线,被认为是代表输卵管近端宫腔,是输卵管间质部妊娠罕见但相对特异的影像学表现)“间质线特征”对于输卵管间质部妊娠诊断的特异度为98%,敏感度为80%。
因宫角妊娠包绕孕囊的宫角肌层通常菲薄,终止妊娠前难以确认是否伴有胎盘植入,二维超声诊断胎盘植入的准确率为73.9%。
实时三维彩色多普勒超声检查:重建宫腔及病灶的立体图像,多角度、多平面分析,尤其是特有的子宫冠状面三维成像直接显示宫底外观形态及宫腔内结构,能准确地显示胚胎着床部位与宫腔的关系,判断两者是否相通及孕囊周围肌壁情况,诊断准确率91.7%。
MRI:MRI对软组织的分辨率高,可清晰显示宫角是否外凸、妊娠囊与圆韧带的关系、包绕孕囊的宫角肌层厚度以及是否有胎盘植入、宫角部子宫浆膜层是否完整等。
β-hCG测定:根据血清β-hCG水平无法判断胚胎着床部位,应结合患者的病史、临床表现和超声检查以协助诊断。
经阴道后穹隆穿刺:经阴道后穹隆穿刺是一种简单可靠的诊断方法,适用于疑有腹腔内出血的患者。当无内出血、内出血量很少或直肠子宫陷凹有粘连时,阴道后穹窿穿刺阴性。
腹腔镜探查(诊断+治疗):Ⅱ型宫角妊娠时,腹腔镜检查可见子宫外形不对称增大,患侧宫角处明显外凸,血管丰富,孕囊种植在子宫输卵管交界处及圆韧带内侧的宫角处。
多用于以下情况:
①清宫时器械到达患侧宫角,仍旧无法完全清除或难以触及妊娠组织。有宫角穿孔的可能时,可以在腹腔镜监视下清宫,发生穿孔时及时修补。
②明确为Ⅱ型宫角妊娠,且大部分妊娠组织不在宫腔内,宫角明显外凸时,可行宫腔镜下病灶切除及宫角修补手术。
2、宫角妊娠的鉴别诊断
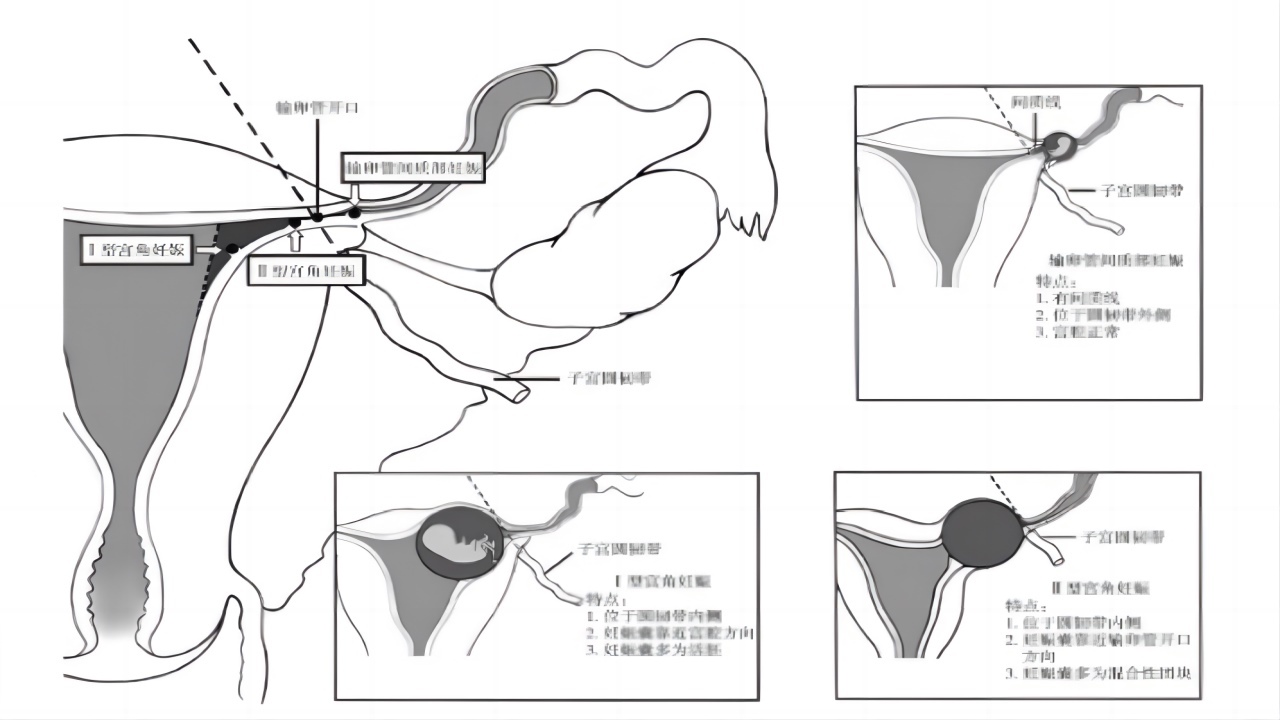
宫角妊娠需要与宫内妊娠、输卵管间质部妊娠相鉴别。
宫内妊娠:孕5周时阴道超声可以及时发现孕囊,孕囊直径通常为2-3mm,全部孕囊被蜕膜包绕。鉴别要点:①妊娠组织是否与宫腔相通;②子宫输卵管连接处-圆韧带;③间质线征。
输卵管间质部妊娠:孕囊种植在子宫输卵管交界处及圆韧带外侧,与宫腔不相通。全部孕囊均无子宫内膜包绕;孕囊靠近浆膜层且肌层不完整,厚度多小于5mm,并且孕囊与宫腔之间可见1-9mm间质线,见图1。
六、宫角妊娠的治疗
1、Ⅰ型宫角妊娠
部分患者或可妊娠至足月并经阴道分娩,但部分患者仍有较高的流产风险和子宫角破裂的风险。需要注意的是,Ⅰ型宫角妊娠的患者要求继续妊娠时,应详细告知患者及家属妊娠期间可能发生的风险,并严密监测孕囊生长趋势,注意宫角处肌层的厚度及宫角膨隆外凸的情况,注意是否存在胎盘植入或早剥等,必要时可尽早终止妊娠。
Ⅰ型宫角妊娠的患者要求终止妊娠时,由于妊娠囊大部分在宫腔内,可以采用负压吸引术或药物流产。终止宫角妊娠建议由有经验的医生,在超声或宫内可视系统监视下行“定点清除式”负压吸宫术,必要时在腹腔镜监视下清宫。清宫术中如果发现妊娠组织仍有较多在宫腔外,无法清除;或者发生宫角穿孔、大出血时可行腹腔镜下病灶清除和宫角修补术。
宫腔镜多用于Ⅰ型宫角妊娠清宫术后部分胚物残留或伴有部分胎盘植入时。如Ⅰ型宫角妊娠清宫术后残留组织少(最大径线≤10mm),血清β-hCG较低并呈进行性下降,可等待残留组织自然吸收或排出。
宫腔镜在诊治宫角妊娠胚物残留中具有较大优势,可在超声监护下或腹腔镜监护下行宫腔镜下胚物电切术。由于子宫角处肌层较薄,易发生穿孔,手术应由高年资医师完成。建议在患者hCG下降至正常或接近正常后进行,可降低对子宫的损伤并明显减少术中及术后并发症的发生。
2、Ⅱ型宫角妊娠
Ⅱ型宫角妊娠时,只有少部分孕囊在宫腔内,绝大部分妊娠组织不能通过负压吸宫术清除。而且Ⅱ型宫角妊娠时,常常伴有胎盘植入、子宫破裂大出血风险高,需宫腔镜或腹腔镜辅助,必要时开腹止血。但如果处于Ⅱ型宫角妊娠早期,孕囊较小,可在超声或宫内可视系统监视下试行“定点清除式”负压清宫术,必要时在腹腔镜监视下清宫。
残留胚胎通常位于宫角近输卵管开口处,如果患者无明显腹痛且阴道流血不多,病情稳定,超声未提示有明显的腹腔内出血,残留胚物肿块平均直径不超过30mm,血清β-hCG水平<1000-2000U/L,在患者知情同意的情况下,可按照输卵管异位妊娠进行保守治疗。
腹腔镜手术治疗宫角妊娠多见于以下情况:(1)妊娠囊造成宫角明显凸起,难以经阴道及宫腔内处理,可采用腹腔镜下宫角切开取胚术,但妊娠12周以上的宫角妊娠患者,因大出血风险大,建议行开腹手术。(2)腹腔镜监护下行负压吸宫术或宫腔镜手术,一旦手术中出现宫角处穿孔,应立即行手术修补。
不论开腹手术或腹腔镜手术均要切开宫角,清除妊娠组织,再缝合修复宫角肌层。宫角部位瘢痕妊娠形成可能出现输卵管间质部完全或不完全梗阻,造成再次异位妊娠甚至不孕。手术者可根据患者的病灶情况选择合适的手术途径,开腹手术也是宫角妊娠破裂的急诊手术方式之一。
七、研究分析
协和一项关于109例宫角妊娠手术治疗的临床疗效回顾性研究显示,病灶最大径<1.5cm的宫角妊娠患者术后PEP的发生风险明显增高。另外国外Nathorts-Böös和RafikHamad的研究认为,病灶越小的宫角妊娠患者术后越容易出现PEP。
此外,经产妇发生宫角妊娠时,术后PEP的发生风险也显著增高。目前其潜在机制尚不清楚,推测可能是由于经产妇的子宫,尤其是宫角部位的容纳性高于未产妇。因此,宫角妊娠的种植更深,手术难以清除,具体机制尚待进一步的研究明确。
1、宫角妊娠手术方式
本研究发现,腹腔镜监视下清宫术后PEP的发生率为1/10,明显低于超声监视下清宫术(56.0%)。提示:如果宫角妊娠患者的宫角病灶具备清宫术的手术指征时,更推荐行腹腔镜监视下清宫术。
既往多项研究证实,单次超声引导下清宫术治疗宫角妊娠的成功率为24.0%-69.6%。既往研究提示:在停经6-8周时行宫角妊娠清宫术的成功率更高,考虑可能与停经周数过短或过长均不利于病灶的完整清除有关。另外,VTarim等研究也证实,腹腔镜监视下清宫术是治疗宫角妊娠的有效方法之一。
腹腔镜手术是目前比较常用的治疗宫角妊娠的微创手术方式。建议在病情允许且具备腹腔镜手术条件的情况下,首选腹腔镜手术。如因合并病灶较大、出血较多、生命体征不平稳等原因不适合采取腹腔镜手术者可行开腹手术。本研究中,腹腔镜或开腹途径的宫角切开取胚或宫角切除术后PEP的发生率仅为4.1%,为成功率较高的手术方式;而开腹或腹腔镜两种手术途径比较,差异无统计学意义。
2、患侧输卵管处理
本研究发现,宫角妊娠病灶切除手术中切除患侧输卵管与术后是否发生PEP无明显关联。在对宫角妊娠患者进行腹腔镜或开腹手术时,很多情况下会同时切除患侧的输卵管。Panelli等推荐,腹腔镜下行宫角切除术的同时需要切除患侧输卵管,可能是考虑到病灶及手术对宫角结构的破坏,患侧输卵管对未来成功妊娠的作用有限。但同时,国内外的研究也发现,腹腔镜宫角切开取胚术相较宫角楔形切除术而言,对患侧输卵管的影响更小,术后再次妊娠率更高。
3、围手术期使用MTX的效果
除了手术治疗作为首选治疗方法外,既往大量研究已证实,MTX在宫角妊娠中具有辅助治疗的作用,可预防术后PEP的发生。本研究结果显示,在所有的宫角妊娠患者中,围手术期使用MTX患者的术后PEP发生率与未使用MTX者比较,差异无统计学意义。围手术期预防性使用MTX未能有效减少术后PEP的发生,考虑到MTX应用的风险,后续仍需更多研究全面评估MTX在宫角妊娠辅助治疗中的价值。
八、小结
宫角妊娠作为一种相对少见但有可能危及生命的特殊部位异位妊娠,手术治疗是首选方法。对于经产妇或病灶最大径<1.5cm的患者,要警惕术后PEP的发生。腹腔镜或开腹途径的病灶清除手术的成功率显著高于清宫术。若宫角妊娠患者具备清宫手术的条件,推荐在腹腔镜监视下行清宫术。对于手术治疗满意的患者,不推荐常规预防性使用MTX。
[声明:本网站所有内容,凡未注明来源为“转载”,版权均归巢内网所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:巢内网”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们]



