山东省健康管理协会宫颈疾病防治专业委员会第四次学术会议
编者按:宫颈是女性生殖系统中的重要器官之一,常发生炎症、损伤、肿瘤等疾病。在宫颈疾病中宫颈炎最为常见,宫颈癌最为严重。在本文中,山东大学齐鲁医院王丽丽医生、刘洪丽医生、徐颖医生分别针对宫颈微小浸润癌、意外发现的宫颈腺癌、合并免疫功能缺陷的绝经后女性阴道壁尖锐湿疣等疾病的诊疗展开病例分享,山东省千佛山医院荣凤年教授、济宁医学院附属医院杨林青教授、潍坊市人民医院陈芳教授、青岛市市立医院东院夏宝国教授结合自身丰富的临床经验,针对上述分享病例中的诊疗热点问题给予点评和讨论。
病例分享
一、基于三阶梯诊断的宫颈微小浸润癌的个体化处理
讲者:山东大学齐鲁医院王丽丽医生
(一)病例分享
1、病例一
患者刘XX,女,45岁,G2P2,TCT:HSIL,HPV16+。
入院后阴道镜检查见:宫颈外口处黏膜增生样改变,醋酸试验见厚白上皮及密集、粗大的点状血管,拟诊为“HSIL,不除外浸润”。
宫颈活检病理示:宫颈高级别上皮内病变累及腺体,P16+。
宫颈锥切术(LEEP)后病理:(浅层)鳞状上皮高级别上皮内病变(HSIL/CIN3)广泛累及腺体,局部查见微小浸润(深度<1mm,宽度<2mm),切缘查见(HSIL/CIN3);(深层)查见(HSIL/CIN3)。LEEP术后诊断为“宫颈癌ⅠA1期”。
完善相关检查后行“筋膜外子宫+双附件切除术+盆腔前哨淋巴结活检术”,术后病理:宫颈未查见肿瘤,子宫腺肌瘤,双侧输卵管组织,双侧卵巢囊状滤泡,左盆腔前哨淋巴结(0/2),右盆腔前哨淋巴结(0/4)均未查见癌。术后半年复查,TCT(-),HPV52(-),阴道镜检查未见异常。目前定期随访中。
2、病例二
患者姜XX,女,29岁,G2P2,外院TCT:ASC-H,外院HPV16/18+,外院宫颈活检病理示:宫颈CIN2-3,宫颈管急慢性炎症。入院后阴道镜检查见:醋酸试验宫颈见厚白上皮及粗大腺体白环,向颈管延伸,拟诊为“HSIL”。
宫颈锥切术(LEEP)后病理:(浅层)高级别鳞状上皮上皮内病变(HSIL/CIN3),查见小灶微小浸润鳞状细胞癌(深度<2mm),紧邻内口切缘,余切缘(-);(中层)小灶(HSIL/CIN3);(深层)慢性宫颈炎。LEEP术后诊断为“宫颈癌ⅠA1期”。
由于患者较年轻,不能除外有生育需求,遂未给予过多干预,建议密切随访,包括术后2个月的阴道镜检查和术后半年的TCT及HPV检查,患者术后半年TCT及HPV均阴性。
(二)知识延伸
1、宫颈微小浸润癌
如何开展上述2个“宫颈癌ⅠA1期”的病例的后续诊疗?假设“宫颈癌ⅠA1期”患者的LEEP术后病理深层查见癌/阴性、或深层切缘(+),该如何处理?
结合2018年FIGO新分期与SGO分期,宫颈微小浸润性鳞状细胞癌定义为间质浸润深度<3mm,且没有血管与淋巴管浸润,即为2018年FIGO新分期中的宫颈癌ⅠA1期,不伴有脉管浸润。
随着宫颈癌前病变三阶梯筛查技术(TCT+HPV→阴道镜检查+活检→组织病理诊断)的规范化,宫颈微小浸润癌检出率逐渐升高,且宫颈癌发病呈年轻化趋势,多数年轻患者对生育有需求。
宫颈微小浸润癌诊断宫颈微小浸润癌的诊断主要依据宫颈锥切术后病理。宫颈锥切术可切除整个鳞柱交界部,提供完整的宫颈标本,其常规石蜡病理检查可对宫颈病变作出全面诊断,已成为诊断微小浸润癌的金标准。阴道镜下宫颈多点活检由于取材局限且表浅,很难准确判断间质有无浸润、浸润深度及宫颈管情况;宫颈锥切术中冰冻病理存在漏诊、误诊,在锥切病理的诊断中受到限制。建议宫颈活检病理提示CIN2-3、确诊或可疑微小浸润癌时,应先行宫颈锥切术。
宫颈微小浸润癌治疗前评估术前进行专业的阴道镜评估,并结合病变程度(是否可疑浸润)、病变范围、转化区类型、宫颈长短等因素作出全面的评估,再结合患者年龄、生育需求、有无其他合并症等选择诊断性锥切或治疗性锥切。
宫颈微小浸润癌治疗2019年NCCN指南提出宫颈微小浸润癌的治疗方式要规范化、个体化。治疗流程如下图。
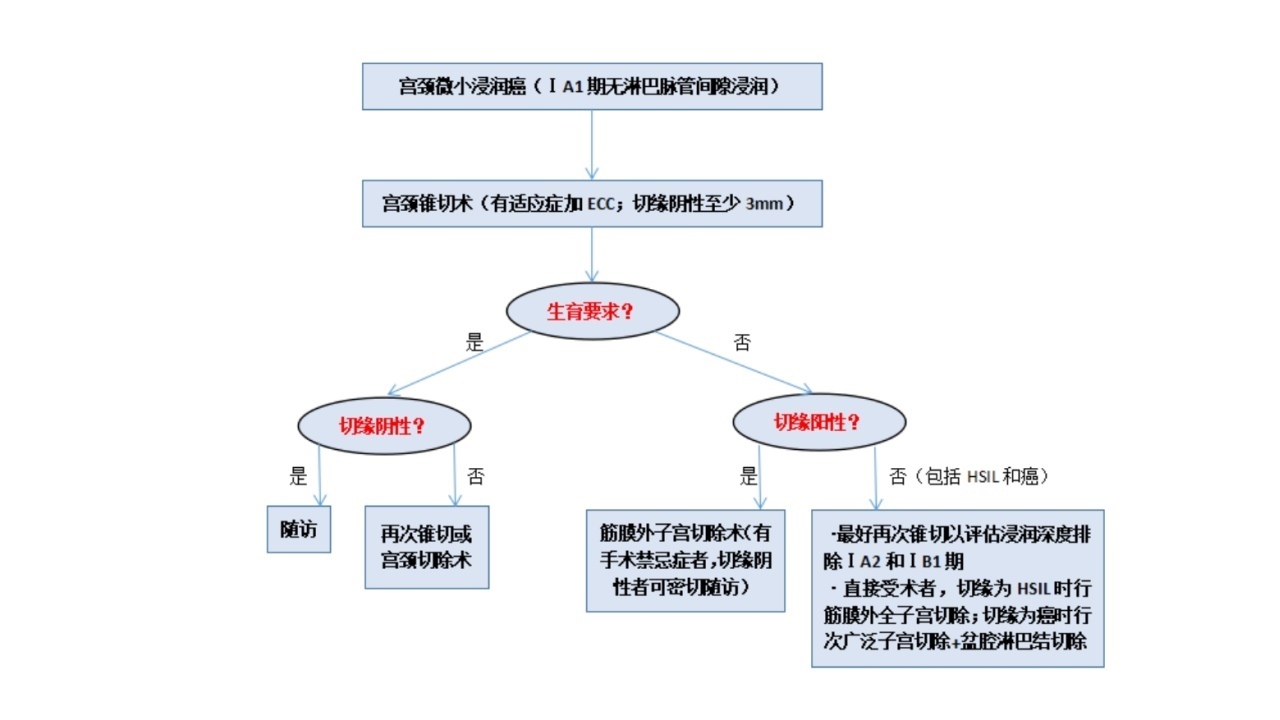
2、特殊病理类型早期宫颈癌的治疗
所谓特殊组织学类型早期宫颈癌包括小细胞神经内分泌肿瘤、肠型腺癌或微偏腺癌等。目前尚未有数据支持小细胞神经内分泌肿瘤、肠型腺癌或微偏腺癌等病理类型患者可保留生育功能,因此不建议保留生育动能,应尽早行子宫切除。
二、HSIL锥切术后病变复发的治疗
讲者:山东大学齐鲁医院刘洪丽医生
(一)病例分享
患者张XX,49岁,2022.2.8入院。
主诉:LEEP术后HPV持续感染4年余。
现病史:患者于4+年前因“局灶CIN2”在我院行“LEEP术”,术后病理:慢性宫颈炎。术后每年复查TCT及HPV,HPV16持续阳性,术后第1年和第2年的TCT(-)。1+年前外院复查TCT:HSIL,HPV16+,建议阴道镜检查+宫颈活检+ECC,患者拒绝。3个月前外院复查TCT:ASC-H,HPV16+。
转诊至我院,行阴道镜检查+宫颈活检+ECC,病理结果回示:(宫颈多点)局灶LSIL,P16(-);(宫颈管)HSIL/CIN2,P16(+)。患者无同房出血、异常阴道排液、白带增多及腹痛等症状。门诊以“CIN2”收入院进一步治疗。
既往史:1989年因“阑尾炎”于当地医院行“阑尾切除术”;2011年因“甲状腺癌”于当地医院行“甲状腺全切术”,术后口服“优甲乐”至今;2017年因“局灶CIN2”于我院行“LEEP术”;2019年因“乳腺纤维腺瘤”在当地医院行“乳腺纤维腺瘤切除术”;其他无特殊。
个人史:无特殊。
月经婚育史:平素月经规律,147/30,经量中等,痛经(-),LMP:2022.1.24。25岁结婚,G2P1A1L1,顺产1女,配偶及女儿均体健。
家族史:父母均已故,原因不详,否认家族性遗传病及肿瘤病史。
妇科检查:(外阴)经产式;(阴道)通畅,黏膜光滑,无充血及出血点;(宫颈)呈LEEP术后外观,表面光滑,触血(-);(宫体)后位,正常大小,无压痛;(双侧附件区)未扪及明显异常。
辅助检查:
2021.11.12阴道镜检查见:宫颈呈LEEP术后外观,II型转化区,宫颈红斑,前唇见薄白上皮,向宫颈管内延伸,阴道镜拟诊为“LSIL”,并行宫颈多点活检+ECC。
2021.11.12活检病理:(宫颈多点)急慢性宫颈炎,伴局灶LSIL/CIN1,P16(-);(宫颈管组织)HSIL/CIN2,P16(+)。
入院诊断:1.CIN2;2.LEEP术后;3.甲状腺全切术后;4.阑尾切除术后;5.乳腺纤维腺瘤切除术后。
入院后完善辅助检查:
妇科彩超(TVS):子宫后位,大小约7.6×4.8×2.8cm,形态规则,宫壁回声均质。内膜厚约0.7cm。左卵巢大小约3.1×2.0cm,右卵巢大小约3.3×1.8cm。子宫直肠陷凹探及少量游离液性暗区,深约1.5cm。
鳞状细胞癌抗原(SCC):0.92ng/ml[正常范围:0-1.5ng/ml]。
手术治疗:
手术方式:腹腔镜下筋膜外子宫+双侧输卵管切除术。
书中所见:子宫后位,略大,形态规则,表面光滑,宫颈呈LEEP术后外观,未见增粗,双附件未见明显异常。
术中剖视子宫:宫颈呈LEEP术后改变,宫颈管长约2.2cm,黏膜光滑,未见其他明显异常。
术后病理:(子宫)宫颈组织全部取材,结合免疫组化,宫颈腺癌,HPV相关型,SilvaA型,镜下切面积约0.5×0.25cm,浸润宫颈管间质深度约20%,未查见脉管内癌栓;未侵及颈体交界组织;左、右宫旁组织未查见癌。局灶鳞状上皮呈高级别上皮内病变(HSIL/CIN2-3级)并累及腺体;分泌期子宫内膜。(双侧)输卵管组织淤血水肿,右侧伴输卵管系膜囊肿。免疫组化:腺癌成分;P16(+),P53(个别细胞+),MUC-6(-),Ki-67阳性率约90%。
出院诊断:
1.宫颈腺癌ⅠA1期(SilvaA型);
2.甲状腺全切术后;
3.阑尾切除术后;
4.乳腺纤维腺瘤切除术后。

(二)知识延伸
宫颈锥切术后病变复发的定义目前尚未统一,一般认为是宫颈锥切术后1年以上组织病理学证实的CIN或浸润癌。冷刀锥切术和宫颈环形电切术都存在术后病变复发的可能。目前认为宫颈锥切术后高危HPV持续感染是病变复发的高危因素。
关于宫颈锥切术后病变复发的处理,2012年ASCCP指南建议,对于宫颈锥切术后组织病理学诊断的复发性HSIL(CIN2、3)的患者,重复锥切或子宫切除均可接受,两者利弊比较如下表。

宫颈锥切术后病变复发患者手术方式的选择需综合考虑患者的年龄、生育需求、病变的严重程度和范围、宫颈条件以及随访条件等。重复锥切术更适合用于年轻、有生育要求/保留子宫意愿且有足够大小的残留宫颈者,此外,对于可疑有更高级别病变者,重复锥切术兼具治疗和诊断价值。但是对于宫颈萎缩或残留宫颈过小导致重复锥切术困难的患者应选择子宫切除术,此外,对于多次宫颈锥切术后病变持续存在、或无随访条件、随访依从性差、过度焦虑、无生育需求者可选择子宫切除术。值得一提的是,近年来国内外越来越多的研究认为重复锥切术在处理复发的宫颈病变中是安全有效的,且是年轻有生育要求患者的首选。
小结
①宫颈锥切术后HPV持续感染是病变复发的高危因素。
②HPV检测的敏感性高,TCT的特异性高,如仅对细胞学阳性者转诊阴道镜检查,有可能漏诊复发性病变。
③阴道镜拟诊为正常或LSIL的患者,有诊断不足的风险,如果仅对阴道镜检查阳性的患者进行宫颈活检,有可能漏诊复发性病变。
④ECC有助于提高锥切术后病变复发的检出率,提高对ECC的重视。
⑤对于复发性CIN2、3的患者,需个体化选择重复锥切或子宫切除术。
三、绝经后女性阴道壁病变的个体化治疗
讲者:山东大学齐鲁医院徐颖医生
(一)病例分享
1、初次诊治
患者李XX,55岁,绝经10余年,系统性红斑狼疮病史20年,G2L1,2021.11.15门诊就诊。
外院相关检查结果如下,TCT:LSIL,HPV16/39/59/66/6+,宫颈活检及ECC病理:慢性宫颈炎。
我院复查阴道镜检查见:宫颈活检后外观,阴道右、后穹窿见醋白上皮,略高出皮面,未见明显疣状凸起;右侧阴道壁见片状毛刺样疣状赘生物,左侧阴道壁未见醋白上皮及疣状凸起;会阴后联合见局灶灰白增厚上皮,未见明显疣状凸起。
阴道镜拟诊为尖锐湿疣,按临床诊治原则,应取活检以明确诊断,但患者由于经济原因强烈拒绝活检。结合患者意愿,拟定以下治疗原则:
(1)尽早去除疣体,尽可能消除疣体周围亚临床感染和潜伏感染,以减少复发。
(2)根据患者的个体因素选择个体化治疗方法。
针对会阴后联合扁平型尖锐湿疣病灶的清除,考虑选用咪喹莫特外涂治疗。《2021年中国尖锐湿疣临床诊疗指南》指出5%咪喹莫特乳膏可用于治疗尖锐湿疣(强烈推荐,证据等级A)。该药可单独使用,但起效较慢,目前多与冷冻、CO2激光或其他疗法联合使用,对疣体祛除后预防复发有一定的应用价值。因此建议患者本院皮肤科冷冻治疗后联合咪喹莫特外涂。
针对阴道壁疣体和阴道后穹窿病灶的清除,首先考虑选用派特灵方案。中药已经纳入《2021年中国尖锐湿疣临床诊疗指南》(有条件推荐、缺乏高质量证据),在我国以含鸦胆子、苦参、金银花、大青叶、白花蛇舌草、露蜂房、蛇床子等中药为主的复方外用制剂已使用多年,研究显示其通过细胞毒性作用从而抑制和杀灭HPV病毒。由于派特灵治疗需要到指定的医学中心且费用高昂,患者拒绝派特灵方案。其次,考虑光动力疗法(PDT)。该疗法适用于清除较小疣体以及物理疗法清除较大疣体后的基底治疗,但考虑患者的免疫功能缺陷会明显影响PDT疗效且费用较高,PDT不适用该患者。最后考虑激光治疗。《2021年中国尖锐湿疣临床诊疗指南》中指出激光治疗(强力推荐、证据等级A)适用于不同大小及各部位疣体的治疗,可有效清除疣体,疣体清除率接近100%。
回顾该患者病情,主要存在以下问题:
①绝经10余年;
②系统性红斑狼疮病史20年;
③右侧阴道壁见片状典型毛刺样的尖锐湿疣病灶;
④会阴后联合见局灶扁平型尖锐湿疣病灶;
⑤阴道右后穹窿,虽未见明显疣状突起,但有高于皮面的醋白上皮改变;
⑥患者文化水平较低,无陪人;
⑦经济条件欠佳。
综合分析患者病情特点及个体因素:
①绝经后女性、合并免疫缺陷疾病多年,免疫力低下;
②存在多处尖锐湿疣病灶或潜伏感染灶,③文化水平低,治疗全程无陪人;
④经济条件欠佳。
最终选择治疗方案:
①冷冻+咪喹莫特——清除会阴后联合扁平型尖锐湿疣病灶;
②激光治疗——清除阴道壁疣体及阴道穹窿病灶;
③抗HPV药物治疗——抑制病毒复制,④2个月后复查。
2、随访及再次治疗
第一次激光治疗后4个月(2022.3.11),患者来我院门诊复查,TCT:ASCUS,HPV6/39/59+(HPV16和HPV66已转阴),复查阴道镜检查见:阴道右穹窿、左侧阴道壁、阴道口处均可见疣状赘生物。
如何选择再次治疗方案?合并免疫缺陷的尖锐湿疣患者,常规治疗的疗效欠佳,且治疗后容易复发。因此,重复或延长治疗可能是必要的。同时,对于合并免疫缺陷的尖锐湿疣患者的治疗优先考虑损伤程度小的治疗方法,应强调多学科合作制定个体化治疗方案。
最终综合患者病情及经济情况再次给予激光治疗,且考虑到绝经后女性阴道黏膜薄,因此激光后给予阴道置入修复凝胶治疗,并嘱1个月后复查。
(二)诊疗思考
该患者的病情相对复杂,回顾整个诊疗过程,存在以下的疑问:
①第一次激光治疗后是否可以加用抗HPV药物治疗?
②治疗后复查时间是否合适?多久随访一次合适?
③是否可以加用提高免疫力的药物?
病例点评及讨论
山东省千佛山医院荣凤年教授:对于宫颈病变的治疗,应以指南为依据,采取个体化、人性化的治疗方案。以上分享病例均充分体现了阴道镜检查在宫颈病变诊治过程中的应用价值。
山东大学齐鲁医院刘洪丽医生汇报的病例,是一例HPV持续感染并意外发现的宫颈腺癌,对临床医生有一定的警示作用。宫颈腺癌与宫颈鳞癌的发病有所区别。首先,部分宫颈腺癌发病与HPV不相关,单独的宫颈HPV检测结果阴性可导致漏诊。其次,宫颈腺癌病灶多发生在宫颈管内,存在早期腺癌病灶微小,呈散在、跳跃式分布等特点,因此常规的TCT、阴道镜检查甚至宫颈管搔刮有取样不足的可能,从而容易发生漏诊、误诊。此外,由于病灶多位于宫颈管深处,临床表现不典型,早期多无症状,晚期可能出现阴道排液,这提醒妇科医生应加强警惕,应检尽检,必要时重复宫颈管搔刮、宫颈活检,甚至诊断性锥切。一旦确诊宫颈腺癌,应按照相关指南开展后续治疗。
山东大学齐鲁医院徐颖医生汇报的病例,是一例合并免疫功能缺陷的绝经后尖锐湿疣患者。这类患者的阴道局部免疫力和全身免疫力均低下,自身清除病毒的能力相对较差,从而容易导致阴道病变持续存在和HPV持续感染。患者经初次治疗后,HPV病毒载量减少,HPV16转阴。虽然HPV16致病力很强,但相对容易清除,而对合并有系统性红斑狼疮患者而言,其清除也存在一定难度。此外,全身应用免疫增强剂可能会干扰系统性红斑狼疮的治疗,因此可考虑局部用药,例如干扰素栓或其他增强阴道局部抵抗力的药物。针对这类患者,临床医生要做好与患者的沟通工作,做好长期治疗的心理准备。需要特别指出的是,目前没有治疗HPV病毒的特效药,免疫增强剂只能起到一定的辅助治疗作用。
济宁医学院附属医院杨林青教授:针对山东大学齐鲁医院刘洪丽汇报的病例,有以下几个切入点:
①患者2017年行LEEP手术,术后定期复查过程中HPV16持续阳性,TCT多次检查也有阳性发现,尤其是2020年7月外院复查TCT:HSIL,按诊治原则应与患者及家属加强沟通,采取进一步的处理,尽早确诊,及时治疗,以免延误病情,但患者自身拒绝进一步诊疗,令人十分无奈。
②2021年11月患者在齐鲁医院复查TCT:ASC-H,HPV16(+),进一步行阴道镜+宫颈多点活检+ECC,病理结果提示,宫颈管内查见CIN2病变。对于宫颈病变患者,LEEP术对切缘病理可能存在影响,如术后短期(半年或1年内)宫颈检查仍存异常,是否切除子宫是值得深思的问题。如LEEP术后1年以上宫颈病变复发,应个体化选择重复锥切或子宫切除。
③该案例中,患者LEEP术后1年以上宫颈病变复发行子宫切除术,术后诊断为“宫颈腺癌ⅠA1期(SilvaA型)”。对于这类意外发现的宫颈腺癌,应重视盆腔及全身淋巴结的影像学评估及随访。此外该患者保留了卵巢,随访过程中应密切关注。
山东大学齐鲁医院徐颖医生汇报的病例,是关于合并有系统性红斑狼疮的多重HPV感染患者的治疗问题。首先这类患者的免疫力低下,HPV清除率低,当这类患者发生阴道穹窿部病变时,临床处理很被动。激光治疗尖锐湿疣优势显著,尤其对疣体的去除非常有效,但是对于阴道皱褶壁处的病变很难处理。其次,由于该患者感染多种类型的高危型和低危型HPV,激光治疗后的复查时间应适当缩短,例如一个月左右复查有无新发疣体。此外,由于该患者合并系统性红斑狼疮,需抑制免疫治疗,因此给予提高免疫力的治疗可能并不能获得期望的治疗效果。最后,针对HPV感染所致的阴道壁病变,给予物理治疗联合促进创面修复的治疗可能临床疗效更好,局部的光动力治疗、抗免疫凝胶可能有一定的效果。
潍坊市人民医院陈芳教授:回顾以上医生分享的病例,前两位医生在诊疗过程十分的规范和严谨,不仅为宫颈病变的临床诊疗提供新的思路,也系统梳理了宫颈病变的临床处理思维,使听课者受益良多。徐颖医生分享的病例,临床上相对少见,涉及多种治疗方法,也提示我们妇科医生应结合患者具体情况,个体化制定合适的治疗方案。
青岛市市立医院东院夏宝国教授:以上三位医生分享的病例涵盖了宫颈病变和阴道病变的常用治疗方法。病例分享一由山东大学齐鲁医院王丽丽医生针对宫颈微小浸润癌的诊疗流程给予了全面梳理。病例分享二由山东大学齐鲁医院刘洪丽医生汇报。患者LEEP手术后1年以上出现宫颈病变(CIN2),行子宫全切术后发现宫颈腺癌(ⅠA1期),属于临床上意外发现的宫颈腺癌。
该病例的启示如下:对于宫颈病变的患者,宫颈锥切术治疗前评估应包括宫颈管和阴道壁的受累情况;对宫颈高级别病变应同时行阴道镜检查和ECC,有利于判断宫颈锥切术的深度;对宫颈病变、宫颈癌术前应评估阴道壁,从而降低阴道壁病灶漏诊率。此外,关于宫颈活检为宫颈癌ⅠA1期的患者锥切方式的选择,如选择LEEP术,那么术后病理发现切缘阳性时,是否需要补切以排除ⅠA2和ⅠB1期,值得妇科医生深思。
山东大学齐鲁医院徐颖医生汇报的病例分享三是关于合并免疫缺陷疾病的绝经后女性阴道壁病变。阴道壁病变的临床处理较宫颈病变更为棘手,尤其是大面积阴道壁病变。该病例中患者合并有系统性红斑狼疮,关于免疫调节类药物的使用可与风湿免疫科医生沟通,共同制定治疗方案。该病例中,医生全面考虑患者病情及经济状况,并与患者沟通充分,然后制定出个体化治疗方案,这使患者最大程度地获益,同时避免了医疗纠纷的发生。
总之,对于宫颈病变及阴道壁病变的临床诊治过程中,需要综合分析、全面考虑,并与患者充分沟通,才能最终制定个体化治疗方案。
[声明:本网站所有内容,凡未注明来源为“转载”,版权均归巢内网所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:巢内网”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们]






