孕筹帷幄|山大二院产科系列大课堂
编者按
2015年,全球孕产妇死亡人数为275000例,其中34%为产后出血(PostpartumHemorrhage,PPH)所致。在我国,产后出血一直是孕产妇死亡的首要原因,占孕产妇死因构成比的21.1%。如果防治得当,约90%PPH导致的孕产妇死亡是可以避免的。今天,就PPH的防治问题,我们分享一例产后出血并得到成功救治的案例,以及PPH的早期识别与治疗策略等内容。
病例介绍
1.基本情况
孕妇35岁,第二胎,因“停经39+4周,阵发性下腹痛伴见红1小时”入院。
既往史:无异常。
入院查体:T:36.4C,P:84次/分,R:21次/分,Bp:118/80mmHg。一般情况可,心肺(-),水肿(-)。
产科查体:宫高36cm,腹围106cm,胎心率142次/分,LOA,宫缩不规律。
肛诊:先露头,S-2.5,宫口容指,容受70%,质中,胎膜未破。骨盆外测量正常。
辅助检查:产科B超:单胎妊娠,EFW3335g。血常规:HB106g/L。
入院诊断:1.39+4周妊娠G2P1A0L1LOA2.妊娠合并轻度贫血
2.诊疗过程
3:00宫缩规律,自然临产,予持续心电监护、胎心监护。
5:00宫口开全后,反复出现胎心下降至60次/分、恢复缓慢,阴道检查:先露S+3,LOA,遂行会阴侧切+胎吸助产术,于5:20娩出胎儿,Apgar评分1’-9分,5’-10分,体重3200g,胎盘胎膜娩出完整。
5:30宫缩差,阴道流血300ml,给予缩宫素201U静滴效果不佳,立即给予欣母沛1支宫体注射,宫缩明显改善,但按压宫底仍有持续阴道流血,有凝血块,检查软产道和胎盘无异常。立即呼叫二线医生,建立2条静脉通路,完善相关血液学检查,备血。
6:20产后1h出血量达1000ml,患者神志清,精神差,感心慌,无胸闷等其他不适,持续心电监护BP:83/50mmHg,R:120次/分左右,血氧95%~98%。予通知病重。
3.产后1h~2h
(1)快速补液(晶体液),地塞米松20mg静推。联系麻醉科给予深静脉置管,联系RBC2U、血浆200ml输注。
(2)血压维持在100-110/60-70mmHg左右,心率90-100次/分左右;床边B超:盆腹腔及宫腔内无积血。
(3)检查结果回:血常规:HB98g/L,WBC29.43×109/L,NEU88.8%,PLT155×109/L;凝血:PT13.7s(11s~14s),APTT44.7s↑(28s~43.5s),纤维蛋白原1.66g/L。
4.病情进展
经积极治疗后,按压宫底仍有持续性阴道流血,量多伴有血凝块,再次予欣母沛1支宫体注射加强宫缩,呼叫三线听班。
产后2h估计阴道流血量共约2500ml,补液量约2000ml,继续联系红细胞4u+血浆400ml+冷沉淀4u,复查血常规、凝血、血气分析等。
分析出血原因:除外宫颈、阴道壁出血及血肿,确定阴道流血来源于宫腔,不能除外子宫破裂、羊水栓塞可能,因出血速度快,血流动力学不稳定,建议急症开腹探查。立即转入手术室,准备剖腹探查。
同时通知医务部、联系输血科大量备血、联系ICU协助救治。
5.术中所见
腹腔内无积血,宫体缩复良好,外观无破口。
结合病情考虑此时是否要立即切除子宫?——继续查找宫腔出血的原因:
取子宫下段横行切口,暴露宫腔,发现无积血块,仔细检查子宫下段内侧壁,发现其后壁、侧壁近宫颈内口处存在3~4处纵行裂口,深达肌层,未穿透子宫浆膜,可见明显活动性出血,局部喷射状出血,遂给予8字缝扎止血,并行子宫动脉上行支缝扎术,止血效果好,观察未再有活动性出血,出血控制、生命体征稳定,给予缝合子宫,常规关腹。
6.结局
救治过程中HB最低至54g/L,PLT:82×109/L,Fb:0.58g/L,D-二聚体>20000ng/ml。共输注红细胞14u,血浆1200ml,冷沉淀14u,纤维蛋白原3g,输注液体总量4000ml。
术后恢复顺利,产后5天正常出院。
一、PPH定义
PPH:胎儿娩出后24h内,阴道分娩者失血量≥500ml,剖宫产分娩者失血量≥1000ml(《产后出血预防与处理指南(2014年版)》、第九版《妇产科学》)。
严重PPH:胎儿娩出后24h内出血量≥1000ml。
极严重PPH:胎儿娩出后24h内出血量≥2500ml。
难治性PPH:经宫缩剂、持续性子宫按摩或按压等保守措施无法止血,需要外科手术、介入治疗,甚至切除子宫的严重产后出血。
PPH重症情况:①<24h失血1个血容量;②<3h失血50%血容量;③>失血速度150mL/min;尤其是第2种出血情况非常危急,出血凶猛,“就像打开了消防水龙头”,必须立即有效止血,稍有延误就会威胁产妇生命。
二、PPH的早期识别
快速查明出血原因并及时止血、给予容量复苏预防出血性休克是成功救治PPH的关键因素,PPH的早期识别有赖于高危因素的识别和出血量的准确估计。
1.PPH的高危因素

图1产后出血的高危因素
需要注意的是,约40%的产后出血发生在低风险产妇中,每位产妇都有发生产后出血的风险,且大多数病例都是非预期发生的。
2.出血量的估计
PPH诊断关键是准确的估计出血量。(1)错误地低估出血量会丧失抢救时机,而估测偏差是普遍问题;(2)突发大量的出血易得到重视和早期诊断,而缓慢、持续少量出血、血肿容易忽视;(3)出血量的绝对值对于不同体质者临床意义不同:出血量绝对值=出血量/总血容量。
妊娠末期总血容量=非孕期体重(Kg)×7%×1.4(或×10%)。
注意:该计算公式仅适用于孕期体质量增加正常的孕妇;如非孕期体重不详,可采用:孕末期体质量×7%。
常用的估计出血量的方法如下:

图2常用估计出血量的方法
注:SI可提高个体临床体征的预测能力,有助于早期识别因产科原因而发生低血容量风险的产妇。
2019年美国妇产科医师协会(ACOG)发表的第794号指南[ACOG委员会意见(No.794)]表示,在确定产科出血方面,产科出血的定量测量法已被证明比目测估计更准确。
实施失血量定量评估包括:(1)直接测量失血量(定量失血量);(2)收集和报告分娩后累计失血量记录的方案。孕产妇失血的量化需要团队的努力,且定量评估的协议最好由多学科小组制定。
对阴道分娩中量化出血的建议如下:
(1)为可能浸血的分娩物品(手术纱布、床单、垫单等)创建列表,确定干重便于计算失血量。
(2)在胎儿娩出后胎盘娩出前立即开始对失血进行量化,评估和记录在经过标准化的臀下手术巾中收集的液体量,去除在胎盘分娩前收集的液体,包括羊水、尿液和粪便及冲洗液。
(3)记录臀下手术巾收集到的液体总量。
(4)从胎盘娩出后液量中减去娩出前液量,可以更准确地确定实际失血量。
(5)称量所有浸过血液的材料和血块,以确定累计失血量或量化失血量。
1g重量=1ml失血量(我国按照1:1.05计算失血量)
对剖宫产中量化出血的建议如下:
(1)当羊膜破裂或胎儿出生后开始量化失血量。
(2)在胎盘分娩前,抽吸并测量所有收集器中的羊水量。
(3)在胎盘娩出后,测量负压吸引罐和纱布的失血量,以ml为单位记录失血量。
(4)在使用冲洗液之前与记录团队沟通,因生理盐水会被组织吸收或残留于腹腔中,并不是所有的液体都会被从腹部吸出计算。
(5)冲洗液量测定:吸进同-个负压吸引罐中并计量冲洗液量,或更换新的负压吸引罐测定。
(6)称量所有浸血的材料和血块,计算重量并转换成ml。
(7)在手术结束时,将按重量计算的定量血量(按重量计算)与负压吸引罐中定量血量相加,确定失血总量。
(8)注意,用生理盐水浸湿的纱布含有很少量的液体,当它们被血液浸透时,可以像称干纱布一样称重。
三、PPH的干预管理
2022年国际妇产科联盟(FIGO)建议:对于产后出血的管理,各级医疗机构的医护人员(尤其在中低收入国家)需能获得适当的药物,并接受PPH预防和管理程序的培训,尽一切努力利用成本效益、资源恰当的干预措施来减少产后出血。
首先,应尽一切努力避免产后出血,并减少昂贵的、挽救生命的手术干预的需要。应建议所有助产士无论何地应常规积极管理第三产程。所有助产士必须知道在宫缩剂缺乏的情况下如何安全护理(生理管理),以预防产后出血。
1.FIGO对预防产后出血的建议
(1)所有产妇在第三产程中使用宫缩剂来预防产后出血:缩宫素(10IU静脉注射/肌注),包括阴道分娩和剖宫产。
(2)在无法获得缩宫素或其质量无法得到保证的情况下,推荐使用其他可注射的宫缩剂,如麦角新碱/甲基麦角新碱200μgIM/IV(使用前要排除高血压疾病),或者口服米索前列醇(400~600μg)或者卡贝缩宫素100μgIM/IV。
(3)与目前的单用缩宫素相比,麦角新碱联合缩宫素、或者米索前列醇联合缩宫素的促宫缩药物方案,可更有效地预防产后出血≥500ml,但会增加发生不良反应的风险(麦角新碱所致的呕吐和高血压,米索前列醇所致的发热)。
(4)没有熟练的助产士在场使用可注射宫缩剂以及缺乏缩宫素的地区,建议社区医护人员和非专业医疗工作者使用米索前列醇(口服400~600μg)来预防产后出血。
(5)在没有熟练助产士的情况下,不建议控制性牵拉脐带(CCT)——非必要措施。
(6)预防性使用缩宫素后,不推荐持续子宫按摩来预防产后出血。
(7)评估所有产妇的宫缩情况,以早期识别宫缩乏力。
(8)剖宫产术中应用缩宫素和CCT娩出胎盘来预防产后出血(可减少约30%出血量)。
2.FIGO关于产后出血治疗的建议
经过上述预防措施后,产妇依然发生了PPH,应从迅速寻找具体出血原因,并针对病因进行快速治疗。
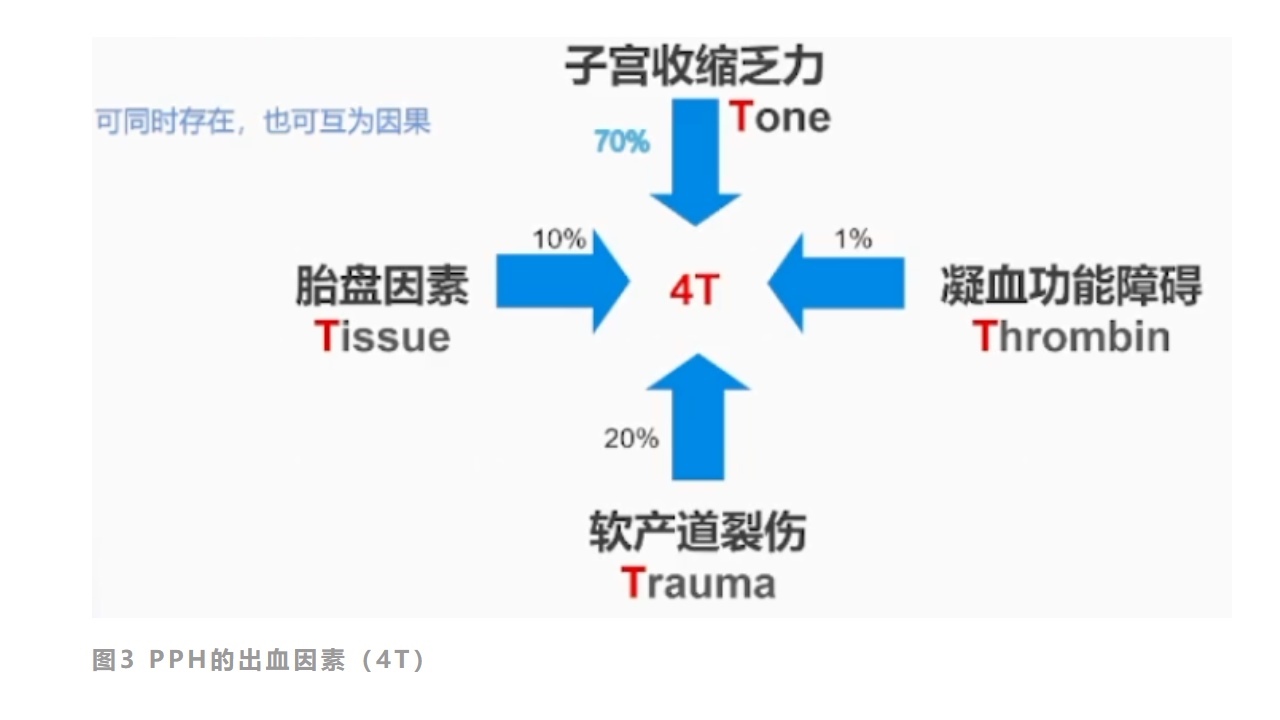
图3PPH的出血因素(4T)
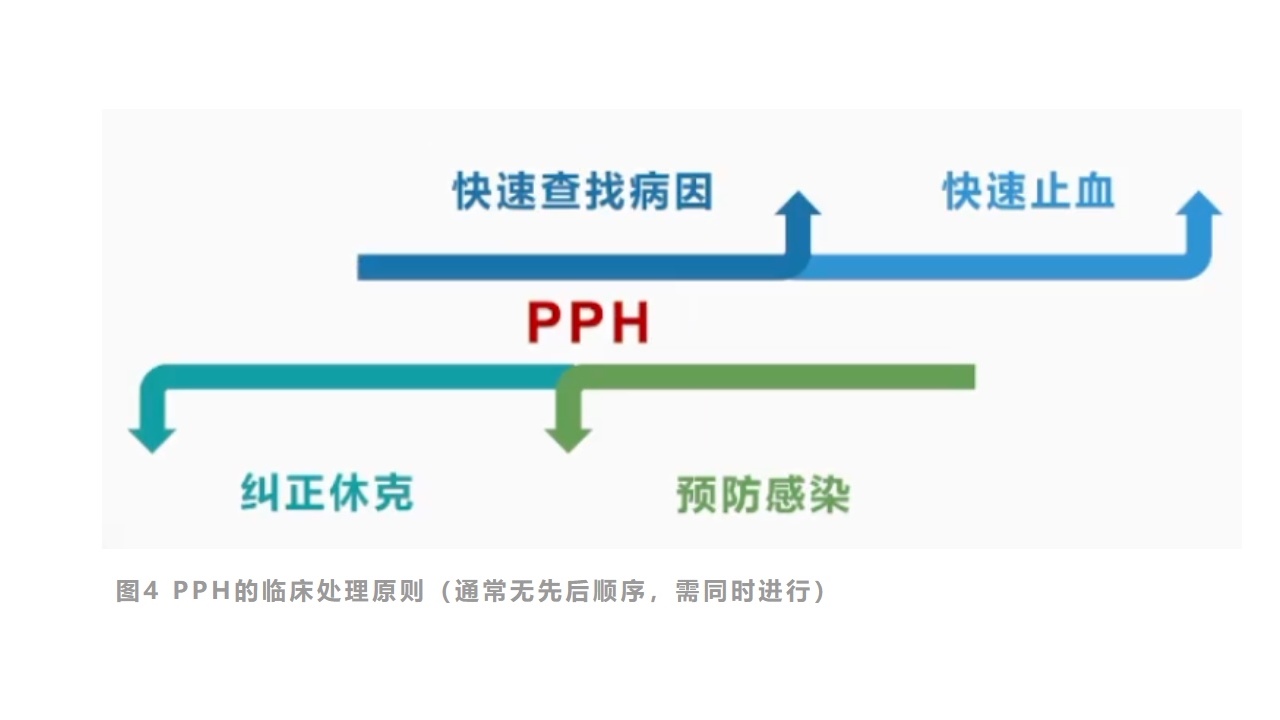
图4PPH的临床处理原则(通常无先后顺序,需同时进行)
(1)推荐的治疗产后出血的一线宫缩剂为缩宫素,24h总量应控制在60~80U。卡贝缩宫素的使用:剖宫产术中胎儿娩出1min内、单剂量缓慢静注100μg(1支),不重复给药(《2014产后出血指南》)。
(2)如缺乏静脉注射缩宫素,或缩宫素无法止血,建议使用麦角新碱、前列腺素药物(包括舌下米索前列醇)。
(3)对于已经口服600μg预防性米索前列醇的患者,没有证据表明额外服用米索前列醇治疗PPH的安全性和有效性。
(4)初始静脉液体复苏:建议使用等渗晶体,而不是胶体。
补液原则:先晶后胶、先快后慢、先盐后糖,输液量应为失血量2~3倍,1~2h补液(温热)1000~2000ml,晶胶比2~3:1。
限制性液体复苏:动态监测CVP(正常5~12cmH20),控制补液速度和补液量。如CVP<5cmH20快速补液;CVP>10cmH20控制补液速度:CVP>15cmH20提示心力衰竭,暂停输液或严格控制补液速度。
输血时机:应该结合失血量、生命体征及实验室结果综合决策。当失血量达到血容量30~40%、Hb水平<70g/L、出血量超过1500ml且持续出血、伴生命体征异常时均应考虑输血。
复苏目标:Hb>80g/L;PLT>50×109/L;凝血酶原时间(PT)<正常值的1.5倍;活化部分凝血活酶时间(APTT)<正常值的1.5倍;纤维蛋白原>2g/L。《RCOG产后出血指南2016版》
(5)止血药物氨甲环酸的使用:氨甲环酸具有抗纤溶作用,对于阴道分娩或剖宫产发生产后出血的产妇,均建议分娩后3小时内尽早使用,1gIV超过10分钟。如30分钟后仍有出血,或在完成第一次注射后24小时内再次出血,可再次静脉注射1g氨甲环酸,抗纤溶作用在血清中可维持7~8小时。
好处:可使产后出血导致的死亡率降低20%~30%,且不增加产后静脉血栓发生率。
(6)推荐子宫按摩治疗产后出血。建议双手子宫按摩或经腹主动脉按压作为一种暂时性措施来治疗阴道分娩后因子宫收缩乏力引起的产后出血,直到获得适当的治疗。
(7)如果宫缩剂止血无效或缺乏宫缩剂,在排除妊娠组织残留或子宫破裂后,建议使用子宫球囊填塞术(UBT)作为一种有效的非手术技术,成功率约为85.9%。
在使用UBT时,应注意以下几点:①阴道分娩宜选用球囊压迫;②需动态监测HB水平、凝血,出血量、宫底高度及生命体征变化等,避免宫腔积血;③放置24~48h后取出;④预防感染;⑤术前术后配合使用强有力的宫缩剂。
(8)建议使用非充气抗休克服(NASG)作为临时措施,直到获得适当的治疗。优点:NASG是一种低技术、经济实惠、安全有效的急救加压装置下半身加压装置,由六个铰接式氯丁橡胶和钩环紧固件部分组成,可提供下半身周围反压,以改善心输出量和血压;使用长达48小时,直到血流动力学稳定或已获得充分止血。
(9)如果有技术条件和技术熟练的人力资源,子宫动脉栓塞术可作为产后出血的另一种保守治疗措施。
前提:患者血流动力学稳定,耐受搬动和手术。
并发症的发生率约为8.7%,常见并发症有低热、盆腔感染、腹股沟血肿、髂动脉穿孔、短暂性臀部缺血、短暂性足部缺血和膀胱坏疽、子宫动脉夹层、穿刺点血肿等。
(10)应用了宫缩剂和其他可用的保守治疗(如子宫按摩、球囊填塞术),出血仍然没有停止,建议使用手术治疗,包括:子宫压迫缝合技术、子宫动脉和髂内动脉结扎及子宫切除术。
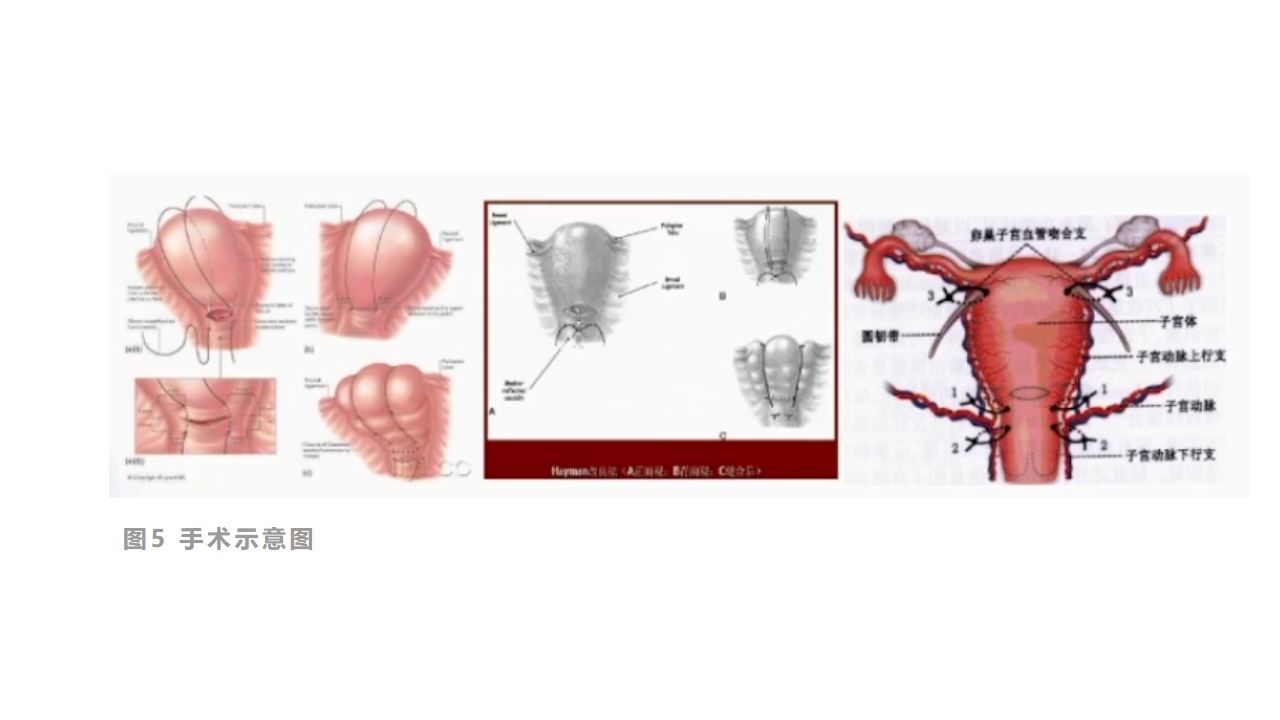
图5手术示意图
(11)强调要在出现因灌注不足而致凝血障碍和器官损害之前止血。应首先尝试保守治疗,若失败,迅速转向具有侵入性的方法。
3.PPH的集束化治疗
指涉及多个干预点和参与者的措施被称为“集束化”或干预包裹,包括多种干预措施的实施和多学科项目以达到标准化和全面化管理疾病。集束化代表了现有指南和建议的选择,其形式有助于系统的实施和实践的一致性。
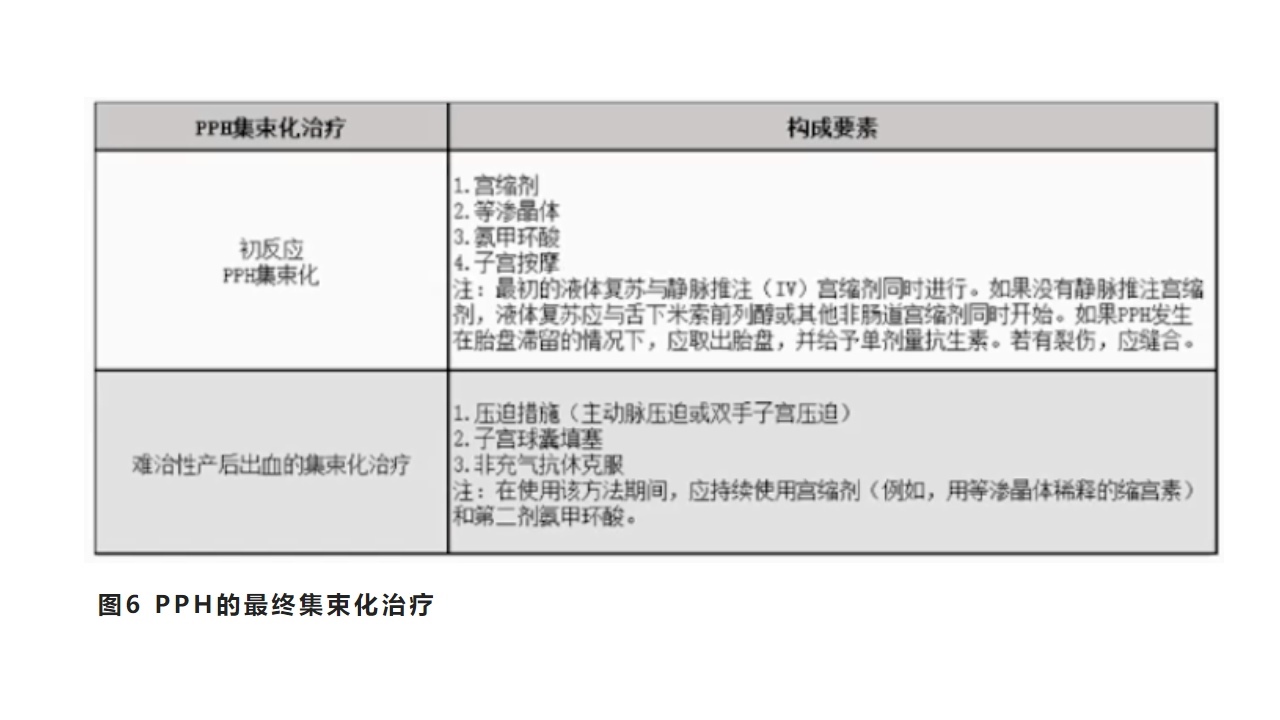
图6PPH的最终集束化治疗
4.PPH的防治方案
关于PPH的防治方案,WHO推荐的方案如下:
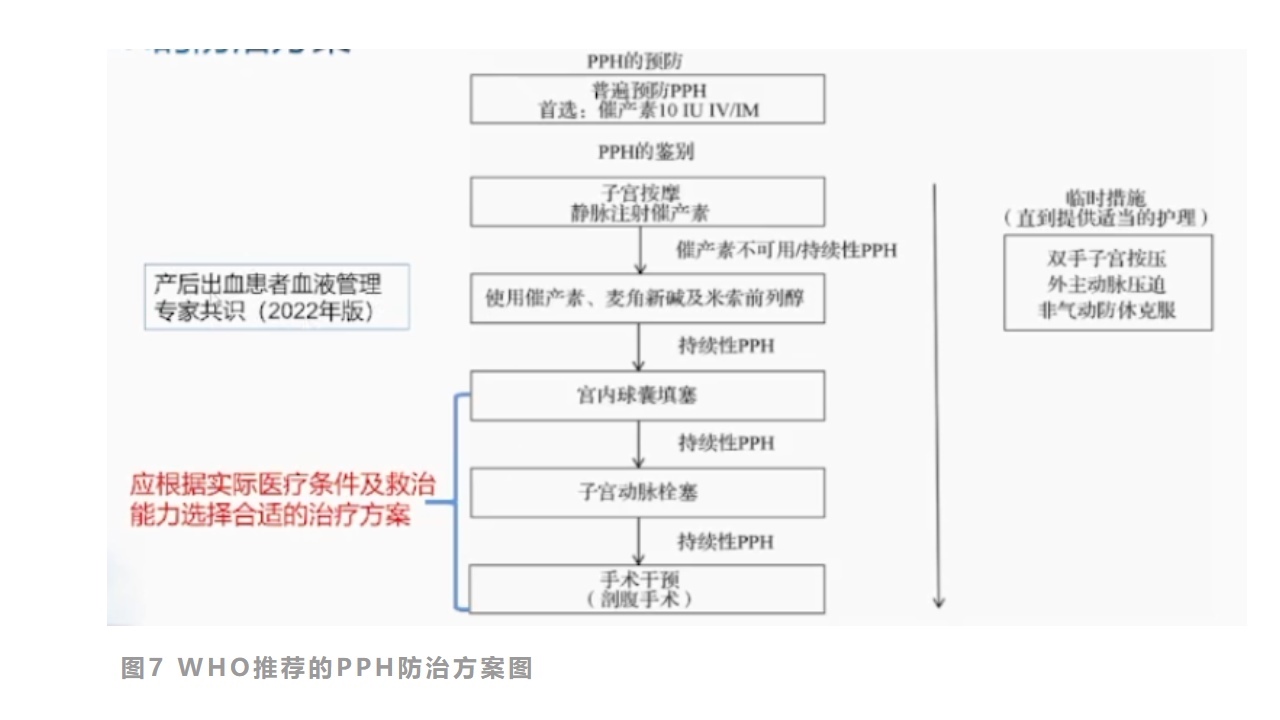
图7WHO推荐的PPH防治方案图
5.PPH急救预案的制定与快速反应团队的建立
PPH的急救培训与应急演练十分重要,在演练中不断优化抢救流程,做到早期发现、早期预警、早期救治,提高救治成功率,避免不良结局的发生。
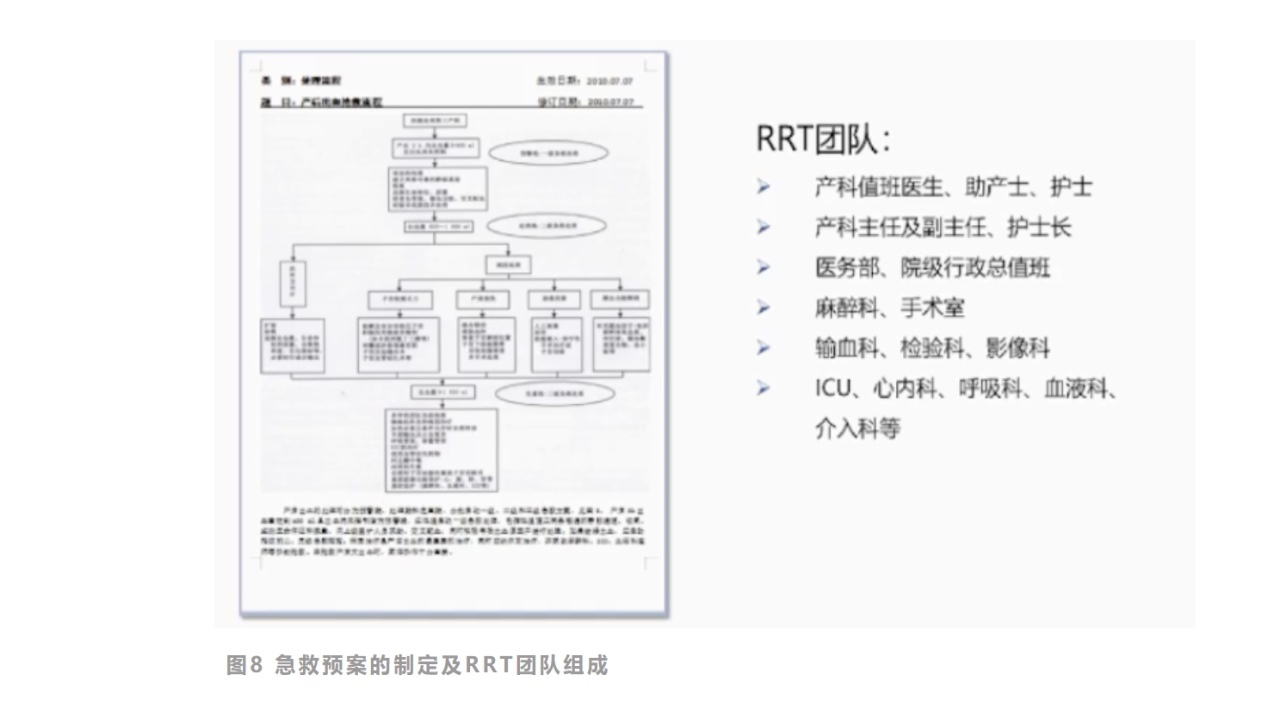
图8急救预案的制定及RRT团队组成
对于前述病例的分析
1.高危因素:高龄经产妇、急产;
2.PPH病因:子宫收缩乏力、子宫肌层撕裂伤;
3.救治成功的关键:发现及时,干预迅速,集束化治疗包括加强宫缩、补液、输血抗休克及手术治疗,快速反应团队协作有效,果断开腹探查。
小结
在PPH的早期识别上,做到早期识别可能的高危因素、准确的估计出血量,帮助PPH的早期诊断。在PPH的的干预管理策略中,要做到早期预防PPH、重视第三产程的管理,一旦出血PPH,应早期、规范化的开展干预治疗,与此同时,快速反应团队的有效协作及开展PPH急救培训与演练,都是产后出血成功救治的关键。
[声明:本网站所有内容,凡未注明来源为“转载”,版权均归巢内网所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:巢内网”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们]


