山东省妇幼保健院(集团)妇女健康云讲堂
【编者按】随着人口老龄化,绝经后女性成为宫颈癌筛查的新群体。绝经后女性由于雌激素水平降低,宫颈阴道黏膜萎缩,宫颈癌筛查、阴道镜检查、宫颈上皮内病变的处理等均具有其特殊性。目前,中国宫颈癌的两个高发年龄段分别为35~39岁和60~64岁,绝经后是女性宫颈癌的第二个罹患高峰。本文中,山东省妇幼保健院吴喜梅主任系统阐述了绝经后宫颈病变的诊断和治疗。
一、概述
由于绝经后女性HPV疫苗接种率低,绝经后阴道微生态平衡处于失衡状态,机体免疫力下降,HPV自然清除率降低,持续感染机会增加,因而是宫颈癌的潜在高危人群。此外,绝经后女性的自我保健意识差,长期不体检,依赖机会性筛查,HPV感染后随访依从性差,因症就诊概率下降以及因为鳞-柱交界上移,细胞学、活检漏诊率增加等问题均要求临床医生重视对绝经后女性的宫颈癌筛查。
二、绝经后宫颈病变的诊断
宫颈癌筛查三阶梯包括:①HPV初筛或HPV/TCT联合筛查;②阴道镜检查;③组织病理检查。
(一)HPV筛查
HPV筛查主要分为mRNA筛查和DNA筛查,现大多数情况采用DNA筛查,该筛查方式简便,敏感度高,而且易操作,对细胞学医生的依赖少,但是特异性低,对初筛的患者意义更大。
mRNA筛查能够评估宫颈病变进展的风险,特异性高,提示高级别病变的作用强。HPVE6/E7mRNA可以评估宫颈病变发生的风险及进展趋势。需要注意的是,E6/E7mRNA阴性不代表没有HPV感染。
(二)宫颈液基薄层细胞学检查(TCT)
绝经后女性TCT结果可靠性降低,其原因主要在于以下几个方面:
·绝经后阴道内微生态环境改变引起上皮细胞轻度炎症性,宫颈细胞容易发生异型性改变。
·绝经后女性雌激素水平下降,宫颈鳞-柱交界内移致宫颈管内细胞学取材困难,细胞数量不足或取不到病变细胞,致使细胞学标本不满意率增加——单一TCT检查可能导致部分患者
漏诊。
·绝经后女性的子宫颈细胞涂片中细胞数量≥2000个,则可以将其视为满意标本。
·绝经后女性宫颈上皮细胞以底层、旁基底层细胞为主,易受炎细胞的干扰,细胞学判读难度增加;细胞核浓缩深染,易与不典型增生的鳞状上皮细胞或不典型腺细胞混淆。
(三)阴道镜检查
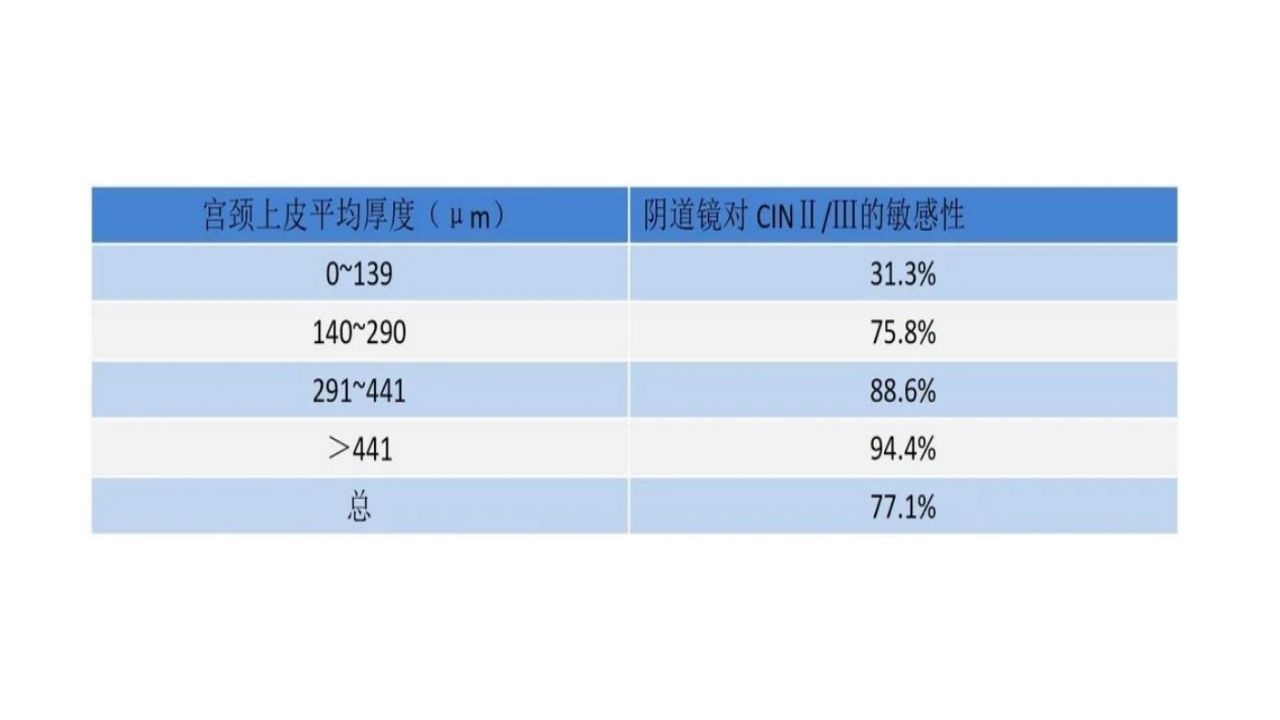
绝经后女性行阴道镜检查时通常会观察到宫颈细胞层数较少、鳞状上皮变薄、柱状上皮内移,宫颈表面苍白、萎缩,醋酸染色后反应较小,醋酸白上皮表现不典型;碘染后表面呈现深浅不均的黄色或均一的黄色;原始鳞-柱交界内移,多为Ⅲ型转化区,宫颈外口萎缩如针孔状,宫颈扩张器等器械进入困难;阴道萎缩狭窄,暴露困难,宫颈阴道表面满布细小血管,触之易出血,影响检查视野及操作。
绝经后阴道镜操作注意要点
(1)阴道镜检查前注意与患者沟通,缓解患者紧张情绪,操作过程中态度和蔼。
(2)操作手法轻柔,选择合适型号的窥器,蘸取生理盐水(不推荐应用石蜡油),轻柔缓慢置入。
(3)利用辅助工具如避孕套或橡胶手套,也可借助棉签或宫颈管扩张器等;必要时膝胸卧位检查,极端情况下(如患者痛苦程度严重、配合度差),可在患者及家属知情同意的条件下进行麻醉。
(4)排除雌激素使用禁忌后,检查前10~14天局部应用雌激素。
(5)采用宫颈钳在目标活检区或附近制造粗糙面,再行活检钳取材。
(6)全面的阴道镜评估需包括外阴、阴道壁及阴道穹隆、宫颈。
(四)宫颈活检和宫颈管搔刮术
1、绝经后女性阴道镜诊断较为困难,宫颈病变诊断的准确率较低,漏诊率较高
·绝经后女性子宫颈萎缩、Ⅲ型转化区、子宫颈管扩张和搔刮困难,是阴道镜活检漏诊子宫颈癌的危险因素。
·年龄(≥50)、绝经后状态,转化区Ⅲ型与活检诊断不足呈正相关,3次或3次以上活检可能提高活检的准确性。
·绝经后女性阴道镜下宫颈活检较未绝经女性符合率较低。
·雌激素治疗后阴道镜下活检明显提高诊断的准确率。
2、绝经后女性ECC的诊断价值更高
·绝经后宫颈鳞-柱交界内移,宫颈暴露困难,宫颈管内病变观察受限。
·Boulanger等研究发现,绝经后宫颈癌前病变累及宫颈管的比例为44%,提示绝经后宫颈管内宫颈癌前病变的风险增加,因此应充分关注宫颈管。
·绝经后宫颈管搔刮比例较绝经前明显增多。
·细胞学检查为ASC-H、HSIL、AGC、AIS时均推荐活检同时ECC,必要时行子宫内膜诊刮术。
三、绝经后宫颈病变的治疗原则
(一)组织病理学LSIL
1、细胞学≤LSIL(ASCUS/LSIL/NILM)
(1)阴道镜检查满意、SCJ完全可见者:随访,6~12个月后复查HPV、TCT。
(2)阴道镜检查不满意、SCJ不可见或不完全可见:ECC结果为LSIL或阴性,也可密切观察;ECC为未分级SIL,建议诊断性切除。
2、细胞学>LSIL(ASC-H/HSIL/AGC或更高级别)
(1)隐匿性HSIL风险较高,诊断性切除是可接受的。
(2)阴道镜检查满意且ECC阴性,也可选择6~12个月复查TCT、HPV。

3、LSIL持续2年以上
可选择手术治疗或继续随访,慎重选择消融。消融治疗前需行ECC且为阴性。
隐匿性HSIL的风险与既往筛查史及本次筛查结果具有相关性。
(二)组织病理学HSIL
绝经后HSIL均建议切除治疗,推荐处理方式有CKC和LEEP,两种方式均具有诊断和治疗双重价值。子宫全切术不应作为绝经后宫颈HSIL的初始治疗方法。绝经后CKC或LEEP的手术难度增加,锥切术后切缘阳性率升高。
(三)组织病理学AIS
1、AIS病变特点
病变常位于宫颈管,阴道镜难以观察到,且阴道镜图像无典型特征。病变呈多中心或跳跃性。HPV检测与细胞学检查的灵敏度较低。
2、AIS处理方式
推荐方式:诊断性切除术,以排除浸润性腺癌。若细胞学为AIS、AGC倾向瘤变或无特殊说明持续性AGC,即使宫颈活检和ECC结果为阴性,仍推荐诊断性切除手术。
3、AIS锥切手术要求
基本要求:切缘阴性。
若首次切缘阳性,推荐二次锥切或多次锥切,除非已无法再次锥切;保持组织的完整,以评估切缘状态,建议一刀完整切除,避免“牛仔帽”式切除或多次分割切除,切除深度应达20~25mm,残留宫颈管行ECC,手术方式首选CKC。
4、AIS锥切术后处理
切缘阴性首选子宫全切术;若切缘阳性,无法再次切除或锥切持续阳性者,推荐改良根治性子宫切除术或筋膜外子宫全切术以及前哨淋巴结活检术。
四、绝经后宫颈病变治疗方式
(一)一般治疗
1、“话”疗:通过与患者沟通减少焦虑情绪并让患者引起足够的重视。
2、健康的生活方式:告知患者积极锻炼身体;正确使用避孕套,对其普及性健康教育。
3、积极治疗下生殖道感染。
(二)药物治疗
是否使用药物进行治疗目前仍存在争议,部分学者认为没有治疗该病的特效药物;另一部分学者则主张进行药物治疗,认为HPV持续感染是宫颈癌的病因,而阻断HPV感染可降低宫颈癌,同时适度干预也是一种心理治疗。
治疗HPV药物包括免疫治疗药物、中药治疗药物或方剂以及雌激素。
(三)消融治疗
消融治疗即物理治疗,常用的治疗方法包括微波、激光、冷冻、冷凝、电凝、光动力等。消融治疗无法获取组织学标本,必须严格掌握适应证,患者需严格满足以下条件:阴道镜检查充分、满意,转化区完全可见,病灶范围完全可见,宫颈管内无病变存在,病理结果排除癌变可能。大多数绝经后HSIL的患者不适宜消融治疗。
(四)宫颈锥切术
宫颈锥切术可提供有无间质浸润的病理信息,实现诊断与治疗的双重效果。锥切的类型及手术范围取决于转化区的类型、病灶范围、宫颈长度等。
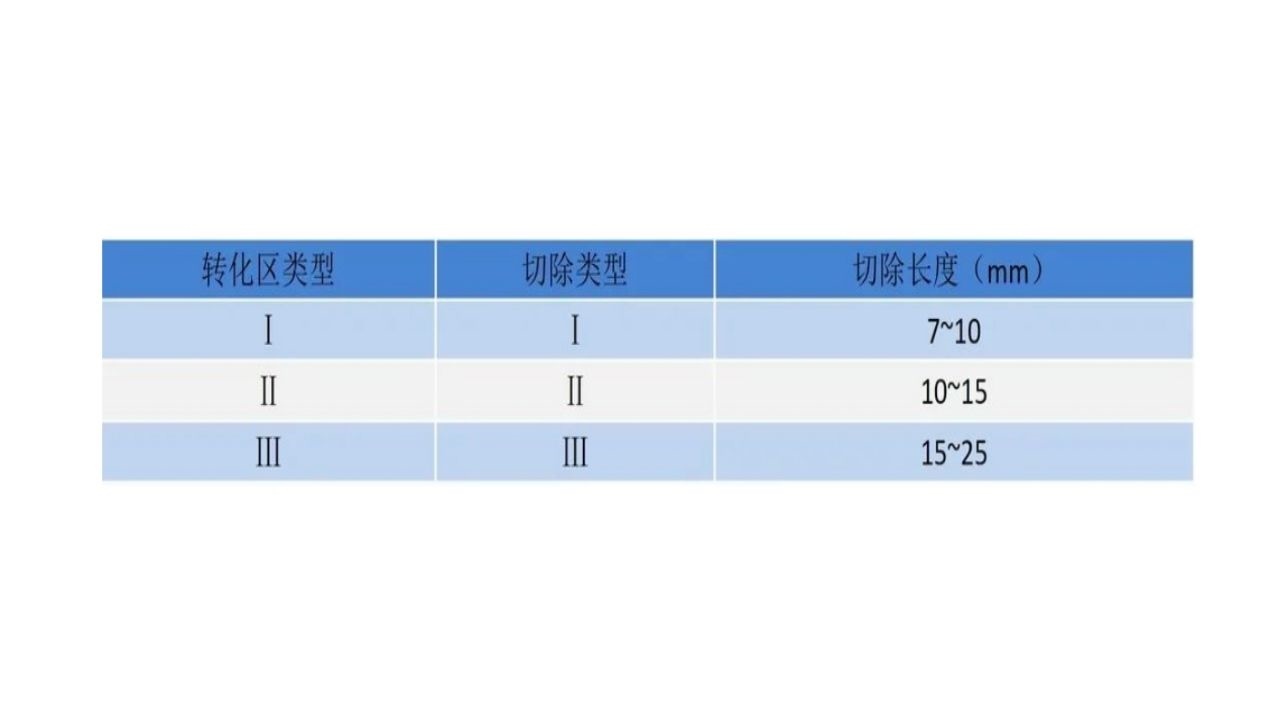
锥切方式为LEEP与CKC,高度怀疑微小浸润和AIS时,优先选择CKC。
绝经后多为Ⅲ型转化区,LEEP术易损伤膀胱或直肠,导致宫颈管粘连及病变残留等发生风险升高。
相关研究显示,绝经后宫颈病变手术后病理升级与绝经时间正相关,且与阴道镜检查满意度也相关。有资料表明,满意的阴道镜下活检后子宫颈癌的漏诊率为5.3%,不满意的阴道镜下活检后子宫颈癌的漏诊率为23.0%。
(五)子宫切除术
子宫切除术不推荐作为绝经后HSIL的初始治疗方法。部分绝经后患者宫颈萎缩明显、穹隆消失、手术视野暴露困难、手术空间狭小,解剖结构不清;对于宫颈锥切困难者,可考虑小范围LEEP取材,以免漏诊宫颈癌;宫颈萎缩严重锥切困难者,可慎重考虑子宫全切术,术前充分沟通,全面评估,术中快速送病理,尽可能降低意外发现宫颈癌的发生率。
[声明:本网站所有内容,凡未注明来源为“转载”,版权均归巢内网所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:巢内网”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们]








